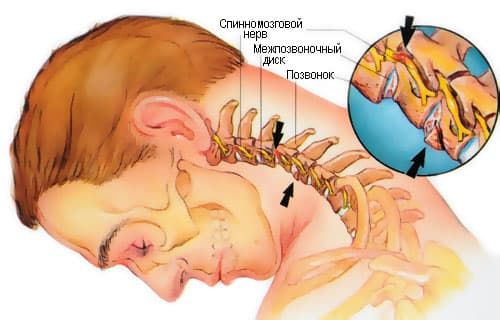
Боли в воротниковом отделе позвоночника

| Консультативные услуги | ||
|---|---|---|
| Первичная консультация врача-невролога (60 мин) | 1300 руб. | Записаться |
| Повторная консультация врача-невролога (30мин) | 700 руб. | Записаться |
 Боли в шее, имеющие разовый характер и возникающие после длительного неудобного положения головы или пребывания на сквозняке, не требуют специального лечения, так как не являются симптомом болезни. Приступать к терапии надо только в том случае, если болевой синдром возникает регулярно или носит постоянный характер. Основное количество пациентов, сталкивающихся с таким явлением, приходится на возраст от 25 до 50 лет.
Боли в шее, имеющие разовый характер и возникающие после длительного неудобного положения головы или пребывания на сквозняке, не требуют специального лечения, так как не являются симптомом болезни. Приступать к терапии надо только в том случае, если болевой синдром возникает регулярно или носит постоянный характер. Основное количество пациентов, сталкивающихся с таким явлением, приходится на возраст от 25 до 50 лет.
Что вызывает боль в шейно-воротниковом отделе.
Боль может появляться из-за недостаточного кровообращения в тканях и их отёка по этой причине, что часто преследует работников офисов, проводящих все дни за компьютером. В такой ситуации для избавления от проблемы рекомендуется регулярная короткая гимнастика в течение дня, при выполнении которой боль полностью устраняется.
Есть и куда более серьёзные причины появления болевого синдрома, которые требуют полноценной терапии. К таким, вызывающим боль факторам относятся:
- грыжа межпозвонкового диска в шейном отделе;
- мышечный спазм – может возникнуть в течение 2 дней после получения травм и микротравм мышечных волокон;
- шейный остеохондроз (отложение солей);
- миозит (воспаление мышц);
- стеноз спинномозгового канала – проявляется также некоторым онемением конечностей и нарушениями в работе органов малого таза;
- заглоточный абсцесс;
- менингит;
- опухолевые новообразования в шейном отделе позвоночника;
- шейный радикулит;
- развитие костных остеофитов в шейном отделе позвоночника;
- нестабильность шейных позвонков;
- сколиоз;
- смещение шейных позвонков.
В ряде случаев в шею могут отдавать сердечные и лёгочные боли. По этой причине при очень сильном болевом синдроме уместно будет вызвать скорую помощь.
Когда требуется срочное обращение за врачебной помощью?
Незамедлительного посещения врача или вызова скорой требуют следующие состояния, сопровождающие боль в шейно-воротниковом отделе:
- нестерпимая головная боль;
- онемение рук и ног;
- повышение температуры тела выше 38 градусов и интенсивная головная боль (риск развития менингита);
- боль в груди, сопровождаемая учащённым дыханием, тошнотой и рвотой (основные симптомы инфаркта).
Посещение врача потребуется и в том случае, если, несмотря на всё лечение, болевой синдром не проходит, в течение одной недели и нет значительных улучшений.
Осложнения.
Оставлять длительные боли в шеи без внимания крайне опасно из-за риска развития серьёзных осложнений, которые в некоторых случаях могут представлять опасность для жизни. При любом, даже незначительном, смещении шейных позвонков, высока вероятность защемления сосудов, питающих кровью головной мозг. В результате этого, при особо тяжёлом повреждении кровеносной системы, развивается ишемия головного мозга и спинного мозга, приводящая к спинальному инсульту.
Методы диагностики, используемые в нашей клинике.
- МРТ на аппарате закрытого типа.
Лечение болей в шейно-воротниковой зоне
Лечение болевого синдрома в шее комплексное, в него включаются следующие терапевтические методы:
- блокада – при необходимости экстренно снять острую боль;
- приём обезболивающих препаратов;
- приём противовоспалительных препаратов;
- лечебные массажи;
- физиотерапевтические процедуры;
- мануальная терапия;
- лечебная физкультура.
В тяжёлых случаях больному может быть показано хирургическое лечение заболевания. Операция чаще всего требуется при грыже межпозвонковых дисков, опухолях и смещении позвонков шейного отдела.
Не проводится терапия, направленная на снятие шейной боли, при менингите и инфаркте, когда она является одним из симптомов состояния и проходит сама по мере выздоровления человека.
Если в вашу жизнь вмешалась боль, то мы ждем Вас в нашей клинике в Приморском районе СПб. Наши специалисты поставят точный диагноз, и помогут выздороветь. Мы применяем современные методики лечения проблем с позвоночником. Позвоните нам и запишитесь на прием к неврологу бесплатно.

Удобный и гибкий график!
Подберем для Вас подходящее и удобное время

Индивидуальный подход
После записи, наш консультант свяжется с вами

Принимаем пластиковые карты
Диагностические центры «НДЦ» находятся в Красногвардейском и Приморском районах СПб:
Диагностическая клиника на проспекте Энтузиастов, 33, корп.1.Метро Ладожская.Диагностические услуги МРТ (головного мозга, суставов, отделов позвоночника, мягких тканей )
Режим работы: Ежедневно с 9:00 до 21:00.
Диагностическая клиника на проспекте Испытателей, 39, ТК Милер.
Метро Комендантский проспект.
Диагностические услуги МРТ (головного мозга, суставов, отделов позвоночника, мягких тканей )
Режим работы: Ежедневно с 7:00 до 23:00
Медицинский лечебный центр на ул. Гаккелевская, д.33 корпус 1.
Метро Комендантский проспект.
Лечение и профилактика заболеваний опытными врачами.
Направления: неврология, ортопедия, гинекология, урология, эндокринология, хирургия, маммология, терапия.
Также в клинике проводятся диагностические процедуры: УЗИ, УЗДГ, ЭНМГ, ЭХО-ЭГ, кольпоскопия, лабораторные анализы.
Режим работы: Ежедневно с 9:00 до 21:00
Источник
В настоящее время шейно-воротниковый остеохондроз диагностируется в достаточно молодом возрасте. Если человек после окончания школы поступает в высшее учебное заведение, то к моменту его окончания у него уже есть первые признаки дегенеративного изменения межпозвоночных дисков в области 5, 6, 7 шейных и 1 грудного позвонков. Те молодые люди, которые не получают высшего образования и занимаются физическим трудом от остеохондроза данной локализации не страдают. Но они рискуют получить выраженную дорсопатию в поясничном и пояснично-крестцовом отделах.
Воротниковый остеохондроз – это дегенеративная патология, спровоцированная исключительно ведением неправильного образа жизни. Курение, употребление алкогольных напитков, плохое несбалансированное питание, малоподвижная сидячая работа с длительным напряжением мышц шеи и отсутствие регулярных физических нагрузок на мышцы воротниковой зоны – это основные факторы, которые влекут за собой постепенное разрушение межпозвоночных дисков.
На начальной стадии развития остеохондроз воротниковой зоны можно успешно лечить консервативными методами. При выпадении грыжевого выпячивания через разорванное фиброзное кольцо также можно провести полноценную мануальную терапию без хирургического вмешательства. Поэтому не спешите ложиться в стационар на операцию, сначала проконсультируйтесь с докторами из нашей клиники мануальной терапии.
На бесплатный прием к вертебрологу и неврологу в Москве можно записаться в нашей клинике. Для этого можно воспользвоаться специальной формой в конце этой статьи или позвонить администратору и согласовать с ним удобное для вашего визита время.
Мы рекомендуем как можно быстрее обратиться за медицинской помощью при появлении любых неприятных ощущений в воротниковой области. Здесь выходит из грудной полости задняя позвоночная артерия. Если позвонки смещены или межпозвоночные диски подвержены протрузии, то высока вероятность компрессии этого крупного кровеносного сосуда, отвечающего за кровоснабжение структур головного мозга.
Еще одно серьёзное осложнение – вероятный рост холки или горбика в области 6-7 шейного позвонка. Часто эта патология развивается у женщин, и врачи даже предполагают, что потенциальной причиной может стать изменение гормонального баланса в организме. Между тем, на фоне повального увлечения молодых людей пенными алкогольными напитками, которые стимулируют выработку эстрогенов в мужском организме, подобная деформация все чаще встречается и у мужчин.
Холка – это новообразование, диспластическое разрастание рубцовой и жировой ткани в области с нарушением микроциркуляции крови. Затем в структурах фиброзных и жировых тканей на фоне застоя лимфатической жидкости и крови происходит оседание солей кальция. Холка становятся плотной кальцифицированной структурой. На этой стадии для лечения может потребоваться хирургическая операция. На ранних стадиях горбик можно убрать с помощью методов мануальной терапии. Сама по себе холка препятствует нормальному положению головы, способствует нестабильности первого и второго шейных позвонков, приводит к нарушению осанки и процессов кровоснабжения.
Причины остеохондроза шейно-воротниковой зоны
Остеохондроз в шейно-воротниковой зоне начинает развиваться в молодом возрасте. Это заболевание, связанное с дистрофическим дегенеративным изменением структуры хрящевой ткани межпозвоночного диска. В основе патогенетического механизма лежит принцип нарушения диффузного питания. Межпозвоночный диск состоит из плотной фиброзной оболочки (кольца) и внутреннего пульпозного ядра в виде студенистого тела. Обе эти структуры состоят из коллагеновых волокон и не имеют собственной кровеносной сети. Жидкость и растворенные в ней нутриенты они могут получать только во время диффузного обмена с окружающей мышечной тканью.
Таким образом, остеохондроз шейно-воротниковой зоны могут спровоцировать следующие причины:
- ведение малоподвижного образа жизни с сидячей работой и отсутствием регулярных физических нагрузок на мышцы шеи и воротниковой зоны;
- гормональные и эндокринные нарушения, провоцирующие сужение просветов капилляров, застой жидкости, изменение процессов терморегуляции, метаболизма и т.д.;
- подагра, болезнь Бехтерева, системная красная волчанка и другие ревматоидные процессы, затрагивающие целостность хрящевой ткани позвоночного столба;
- нестабильность положения тел позвонков на фоне чрезмерного растяжения связочной и сухожильной ткани;
- патологии фасеточных межпозвоночных суставов;
- отложение солей кальция в межпозвоночных промежутках;
- унковертебральный артроз, препятствующий нормальной подвижности в шейном отделе позвоночника;
- травмы (ушибы, переломы, трещины, растяжения и разрывы сухожилий, связок и мышц с последующими рубцовыми деформациями);
- нарушения осанки и искривления позвоночного столба;
- туберкулез и другие опасные инфекции;
- доброкачественные опухоли и злокачественные новообразования в области воротниковой зоны.
Исключить все потенциальные причины развития воротникового остеохондроза может только опытный врач вертебролог во время предварительного осмотра и сбора анамнеза. Примерно в 10 % случаев потенциальной причиной развития дегенеративного заболевания является плохая наследственность. У 20 % пациентов эта патология связана с возрастными изменениями. У женщин воротниковой остеохондроз часто развивается во время климактерической менопаузы и бывает сопряжен с остеопорозом гормональной этиологии.
Чем опасен остеохондроз шейно-воротникового отдела
Самое важное, чем может быть потенциально опасен остеохондроз шейно-воротникового отдела, это нарушение амортизационной способности позвоночного столба. Любое нарушение осанки влечет за собой компенсаторное перераспределение амортизационной и механической нагрузки, оказываемой на позвоночный столб во время движения. Это приводит к развитию распространённого остеохондроза, нестабильности положения тел позвонков и межпозвоночных дисков.
В отдаленной перспективе остеохондроз воротниковой зоны может спровоцировать:
- развитие синдрома задней позвоночной артерии;
- появление признаков нарушения иннервации верхних конечностей и плечевого пояса (снижение мышечной силы, признаки плечевого плексита, деформирующий остеоартроз плечевого, локтевого и запястного суставов);
- нестабильность уровня артериального и внутричерепного давления, что приводит к хроническим головным болям, мигрени, снижению умственной работоспособности и т.д.;
- снижению остроты слуха и зрения за счет нарушения микроциркуляции крови в области расположения вестибулярного аппарата, слухового и зрительного нерва;
- острое нарушение мозгового кровообращения (ишемический или геморрагический инсульт) с последующим параличом отдельных частей тела;
- туннельные синдромы и т.д.
Это далеко не все возможные патологии, которые могут быть спровоцированы воротниковым остеохондрозом. В первую очередь страдает внешний вид пациента – появляется сутулость, втянутость головы в плечи. Затем начинают нарушаться процессы кровоснабжения структур головного мозга.
Симптомы хондроза шейно-воротниковой зоны
На начальных стадиях развития шейно-воротниковый хондроз дает малохарактерные симптомы. Это чувство избыточного напряжения плечевых мышц, ломота в области воротниковой зоны, головокружения, головные боли напряжения и т.д.
По мере разрушения межпозвоночного диска хондроз шейно-воротниковой зоны может привести к протрузии и грыже. В этом случае на первый план выходят неврологические клинические признаки:
- онемение верхних конечностей, начиная от плечевого сустава, заканчивая кончиками отдельных пальцев (в зависимости от того, какая ветвь корешкового нерва повреждена);
- снижение мышечной силы, быстрая утомляемость верхних конечностей;
- бледность кожных покровов рук и кистей, пониженная температура;
- сложности с выполнением привычных движений руками;
- ощущение ползающих мурашек и другие проявления парестезии;
- снижение кожной чувствительности;
- иррадиация болевого синдрома по ходу крупных нервов (боль может отдавать в плечевой и локтевой сустав, под лопатку и т.д.).
Другие клинические симптомы воротникового остеохондроза могут быть связаны с нарушением кровоснабжения структур головного мозга. Это головная боль, головокружение ортостатического характера (при резком изменении положения тела), снижение умственной работоспособности, плохая память, депрессивное настроение и т.д.
При появлении подобных симптомов, а также при развитии болевого синдрома в области плеч и воротниковой области нужно как можно быстрее обратиться за медицинской помощью.
Диагностика начинается с проведения мануального обследования и сбора анамнеза. Затем доктор назначает по мере необходимости рентгенографический снимок шейно-грудного отдела позвоночника, МРТ, КТ и доплерографическое сканирование кровеносных сосудов. После постановки точного диагноза назначается индивидуальное лечение.
Лечение шейно-воротникового остеохондроза
Начинать лечение шейно-воротникового остеохондроза необходимо с полного обследования. После постановки диагноза важно поменять привычный образ жизни. Врач дает индивидуальные рекомендации относительно того, как правильно организовать свое спальное и рабочее место, составить распорядок дня и разработать рацион питания так, чтобы свести к минимуму негативное влияние на шейный отдел позвоночного столба.
В нашей клинике мануальной терапии лечение остеохондроза шейно-воротниковой зоны начинается с восстановления физиологических межпозвоночных промежутков с помощью процедуры тракционного вытяжения. Это позволяет создать благоприятные условия для восстановления хрящевой ткани межпозвоночных дисков. Происходит повышение эластичности связок позвоночника и т.д.
Затем вертебролог разрабатывает индивидуальный курс терапии. Применяются такие методы как:
- массаж воротниковой зоны – предназначен для восстановления микроциркуляции крови и лимфатической жидкости;
- остеопатию – для повышения эластичности связочных, сухожильных и мышечных тканей, восстановления нормального положения тел позвонков и межпозвоночных дисков;
- лечебная гимнастика и кинезиотерапия – для укрепления мышц шеи и воротниковой зоны, запуска процесса диффузного питания тканей;
- физиотерапия, лазерное воздействие, электромиостимуляция – для ускорения процессов восстановления работоспособности шейного отдела позвоночника;
- рефлексотерапия (иглоукалывание, фармакопунктура) – позволяют активировать регенерацию тканей за счет использования скрытых резервов организма, быстро устранять болевой синдром и другие проявления патологии.
Если вам требуется пройти курс лечения воротникового остеохондроза, то вы можете обратиться в нашу клинику мануальной терапии. Здесь ведут бесплатный прием опытные врачи. Они проведет полноценное обследование, поставят диагноз и разработают индивидуальный курс лечения.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
Шейный отдел позвоночника, наряду с поясничным, подвергается наиболее активной нагрузке. Специфика анатомического строения и физиологии этого сегмента определяет заболевания и характерные симптомы. Наиболее часто диагностируемой патологией шейного отдела позвоночника является остеохондроз – воспалительно-дегенеративное заболевание межпозвонковых дисков и костей тел позвонков, определяющее последующие диагнозы и лечение. Лечение шейного отдела позвоночника предполагает длительность и комплексное воздействие терапевтических мер.
Специфика шейного отдела, обусловливающая характер развития заболеваний
Шейный сегмент обладает наибольшей подвижностью, по сравнению с остальными частями позвоночника, что иногда является предпосылкой к ущемлению корешковых нервов и подвывихам.
Крупная позвоночная артерия, кровоснабжающая мозг, проходит в отверстиях поперечных отростков позвонков, поэтому вызванные дегенеративными изменениями патологии в костной структуре и хрящах определяют характерные симптомы поражения этой артерии.
Хрящевые диски между позвонками располагаются не на всем протяжении, во фронтальной части их заменяют края позвонков с соединяющими их суставами, и при потере функциональности позвонков такое строение обусловливает риск подвывихов.
Нижние три позвонка отдела обладают треугольной формой отверстий и чаще поражаются остеофитами, приводящими к стенозу отверстий и ущемлению корешков.
В шейном отделе также локализуются некоторые ганглии вегетативной нервной системы.
С учетом строения и функций шейного отдела, существует ряд распространенных причин, вызывающих проблемы с позвоночником.
Провоцирующие факторы и причины, способствующие поражению позвонков шейного отдела:
- Травмы
- Малоподвижность образа жизни
- Частое и долгое вынужденно положение тела с нагрузкой на шею
- Обменные нарушения
- Лишний вес, избыточное курение, прием алкоголя
- Неправильное положение во сне, большие подушки, нефизиологичный матрас
- Наследственность
Симптомы заболеваний шейного отдела позвоночника определяются смещением позвонков, стенозом позвоночного канала, грыжами, мышечным спазмом.
Начальные симптомы, при появлении которых подозревается остеохондроз и последующие заболевания, включают хруст в шее при движениях головой, как правило, это указывает на структурные изменения в хрящах и самих позвонках; невыраженные боли в шее и затылке, с ощущением тяжести, некоторое онемение плеча и рук.
Дальнейшие симптомы, однозначно, указывающие на поражение шейного отдела, делятся на две группы:
- Рефлекторные: обусловлены нарушением кровообращения и мышечным спазмом вследствие дегенеративных изменений в позвонках. Это острые резкие боли в шее, возникающие и усиливающиеся при движении, поворотах головы, что вынуждает пациентов иногда держать голову в одном положении из-за боли и хруста. Также для нарушений в шейном отделе характерны давящие головные боли с отдачей в глаза и виски, со снижением остроты зрения. Отмечается синдром позвоночной артерии – приступы головокружения при движениях головой, иногда с тошнотой и рвотой, и кардиалгический симптом – болезненные ощущения, похожие на приступ стенокардии.
- Корешковые: обусловлены сдавлением нервных корешков спинного мозга и проявляются нарушенной чувствительностью и двигательной активностью. В зависимости от того, в области какого позвонка локализована компрессия корешка, выделяют следующую клинику:
1-й позвонок: нарушенная чувствительность в области затылка.
2-й: боли в темечке и затылке.
3-й: пониженная чувствительность, болезненные явления в шее, частичное онемение языка и как следствие – нарушенная речь.
4-й: боль с нарушенной чувствительностью плеча и лопаток, сниженный тонус мышц шеи и головы, иногда встречаются проблемы с дыханием, боль в районе сердца и печени.
5-й: нарушенная чувствительность и болезненность на внешней поверхности плеча.
6-й: боль в шее, уходящая в лопатку, предплечье, внешнюю плечевую поверхность, захватывая лучевую область предплечья и больших пальцев рук.
7-й: боль и нарушенная чувствительность переходят от шеи в лопаточную область, плечо сзади, предплечье, с отдачей в указательный, средний и безымянный палец.
8-й: боль в шее и нарушенная чувствительность, с переходом в плечо, предплечье, мизинец.
Как лечить болезни шейного отдела
Лечение шейного отдела позвоночника сложное и длительное, подразумевает комплекс процедур и лечебных назначений. Обычно это медикаментозная терапия, с упражнениями ЛФК, рефлексотерапия, массажи, физиотерапия, в запущенных случаях показано оперативное вмешательство.
Лечение шейного отдела позвоночника целью имеет снятие боли, восстановление подвижности и чувствительности путем восстановления функций позвонков, стимуляция кровотока в области шейного отдела, улучшение качества сна и жизни в целом, и профилактика рецидивов.
Широко распространенными методами лечения являются следующие:
- Иглоукалывание – метод восточной медицины, за тысячи лет существования доказавший свою эффективность. Путем стимуляции биологически активных точек, на которые проецируются системы и органы человека, лечение шейного отдела позвоночника иглоукалыванием приводит к снятию боли, отечности, расслабляет мышцы, восстанавливает двигательную активность и чувствительность.
- Точечный массаж – еще один метод воздействия на активные точки тела путем массажа костяшками или кончиками пальцев. Такой массаж снимает мышечные спазмы, стимулирует кровообращение и метаболизм в пораженном отделе, убирает отечность и прочие признаки воспаления.
- Мануальная терапия – лечение посредством мануального массажа и его разновидностей. Лечение шейного отдела позвоночника мануальным массажем помогает снять напряжение с позвонков шеи, устранить зажим нервных корешков, посредством плавного вытягивания возвращает позвонки в физиологическое положение, что улучшает кровоток, снимает мышечный спазм и активирует двигательную активность.
- Баночный массаж – разновидность массажа, проводимого медицинскими банками, с созданием зоны отрицательного давления в области поражения. Эффект достигается за счет прилива крови, улучшения обменных процессов, снятия застоя крови и спазма шейных мышц. Не проводится непосредственно над самими позвонками, только в прилегающей области.
- Гирудотерапия – лечение пиявками, в слюне которых содержатся активные вещества, улучшающие кровоток, с устранением застоя лимфы и крови в шейной области и нормализацией артериального давления.
- Моксотерапия – вид лечения с воздействием тепла на активные точки тела, при заболеваниях позвоночника воздействие идет по точкам вдоль позвоночного столба. Метод эффективно восстанавливает кровообращение, стимулирует регенерацию хрящевой и костной ткани, улучшает метаболизм.
- Лечебная физкультура предполагает выполнение комплекса упражнений под наблюдением инструктора, с целью снять мышечный спазм, мягко растянуть позвонки и вернуть физиологическую активность в шейном отделе позвоночника.
- Физиотерапия – воздействие на пораженную область природными факторами, в частности, теплом, ультразвуком, электрическим током и т.д.
Лечение шейного отдела позвоночника предполагает участие специалистов, после соответствующей диагностики. В домашних условиях можно воздействовать на шейный отдел самомассажем, с учетом соблюдения следующих условий:
- Воздействие должно быть плавным, без приложения силы
- Массаж проводится пальцами рук
- Движения идут от позвоночного столба вдоль спины
Обычно такой домашний массаж делается разминающими, растирающими, поглаживающими движениями шеи, затылка, головы, в положении сидя, для облегчения головной боли и боли в шее, устранения спазма мышц. Для полного вылечивания патологии шейного отдела позвоночника домашнего массажа недостаточно.
В качестве профилактики рецидивов следует выполнять рекомендации специалистов, не нагружать позвоночник, соблюдать осанку, выполнять назначенные лечебные упражнения, решить вопрос с лишним весом.
Достижения технического прогресса в ХХI веке привели к тому, что большинство населения развитых стран проводит свой рабочий день в положении сидя. Наша двигательная активность сократилась практически до минимума, а количество ежедневных стрессов выросло, по всей вероятности, до максимума. Подобная ситуация негативно сказывается на нашем здоровье и, в первую очередь, на состоянии позвоночника. Не счесть людей, имеющих проблемы со спиной, но еще большее количество человек жалуется на постоянную или периодическую боль в шее. Причины ее могут быть самыми разнообразными, а их распространенность связана с особенностью строения самого шейного отдела позвоночника.
Эта часть тела состоит из семи достаточно тонких позвонков. Из всех отделов позвоночника: поясничного, грудного и шейного – последний наименее массивен, но наиболее подвижен: в его функции входит обеспечение беспрепятственных поворотов головы. Постоянная и значительная нагрузка на шею и обуславливает частоту возникновения болевого синдрома.
Болевые ощущения в шее в медицине принято называть термином «цервикалгия». Этот признак может сигнализировать о развитии различных недугов, поэтому первое, что нужно сделать человеку, которого беспокоит резкая боль в шее, – обратиться к врачу. Специалист, сопоставив другие симптомы, изучив необходимые анализы и анамнез заболевания, поставит диагноз.
Наиболее частые причины боли в шее
Остеохондроз
Это наиболее частый и наиболее вероятный фактор появления симптомов цервикалгии. Спазмы в мышцах шеи провоцируют дегенеративно-дистрофические изменения в дисках, соединяющих шейные позвонки, способствуют возникновению трения между ними. Невозможность усохшего или истончившегося межпозвонокового диска выполнять функциональную нагрузку приводит к защемлению нервных корешков, проходящих между позвонками, вызывая болевой синдром. Как правило, боль носит либо резкий либо ноющий характер, ее интенсивность возрастает при движении шеи или головы, наблюдается иррадиация болевых ощущений в руку или в область лопатки.
Межпозвоночная грыжа
Закономерный итог прогрессирующего остеохондроза – появление протрузии диска и межпозвоночной грыжи. Деформирующийся диск под воздействием усиливающейся нагрузки на соседние позвонки, постепенно смещается, а затем происходит разрыв фиброзного кольца и выпячивание студенистой части диска за пределы позвоночного столба. При такой патологии болит верхняя часть спины и шея, мышцы руки или рук становятся более слабыми, возникают головокружения и головные боли, присутствует парестезия пальцев рук.
Спондилез
Дегенеративно-дистрофические процессы в фиброзном кольце межпозвоночного диска приводят к образованию остеофитов. Эти костные наросты появляются по краям позвонка и играют роль дополнительной поддержки для неустойчивых позвонков. Однако патологический избыток костной ткани меняет изначальную структуру шейного отдела позвоночника, что провоцирует защемления нервных окончаний и создает препятствия на пути шейной артерии. Поэтому при спондилезе имеет место боль в шее и голове, а нарушение свободной циркуляции крови вызывает дефицит питания головного мозга и, как следствие ухудшение зрения, частые головокружения, постоянный шум в ушах.
Унковертебральный артроз
Так же, как и остеофиты, из-за дистрофии межпозвоночных дисков в шейном отделе позвоночника сзади образуются наросты – так называемые унковертебральные суставы. Эти сочленения являются патологическими и часто вызывают защемление или сдавление нервных отростков или кровеносных сосудов. Симптомы данного вида цервикалгии схожи с проявлениями шейного остеохондроза и спондилеза. Кроме того, у больного возможны перепады давления и сложности с поддержанием равновесия.
Смещение позвонков в шейном отделе
Даже незначительное травмирование шеи с отягощающим остеохондрозом в анамнезе нередко способствует смещению или же подвывиху позвонков. Определить такого рода патологию можно по постоянному напряжению мышц шеи и, напротив, слабости мышц рук, парестезии пальцев рук, наличии головокружений и головных болей. Обычно эти признаки сочетаются с раздражительностью, проблемами со сном, депрессией и когнитивными расстройствами.
Невралгия затылочного нерва
Переохлаждение задней части головы, воспаление шейных суставов или защемление затылочного нерва шейными позвонками дает стойкий болевой синдром, который может дополняться прострелами в спине, в глазах, в нижней части лица, за ушами.
Миалгия
Многие жители городов проводят свой рабочий день за столом, почти в одной и той же позе. Если в свободное время однообразная нагрузка на мышцы шеи не компенсируется занятиями спортом, появляется мышечный гипертонус, мышцы шеи спазмируются. Следствием гиподинамии становятся боли в шее и плечевом поясе.
Миозит
Сидячий образ жизни, а также резкое воздействие холода или сырости приводят к боли в шее и невозможности ее повернуть. Болевой синдром аналогичен предыдущему описанию, иррадирует в виски и лоб.
Воспаление лимфоузлов
При некоторых заболеваниях (отит, тонзиллит, тиреоидит и другие) подчелюстные лимфоузлы увеличиваются и провоцируют боль в шее спереди. Она ощущается довольно интенсивной, тянущей.
Вегето-сосудистая дистония
Многообразие симптомов этого заболевания, вызванного неполадками в вегетативной нервной системе, включает в себя и боли в области шеи и головы, немеющие пальцы рук, внезапную потливость, тахикардию или брадикардию, ощущения нехватки воздуха и другие.
Гипертония
У людей, жалующихся на повышенное давление, по утрам часто болят голова и шея.
Психогенный фактор
Хроническое переутомление, различного рода стрессовые ситуации, эмоциональные переживания, душевные травмы и неврозы могут способствовать появлению мышечных спазмов и невротических сильных болей в шее.
Какие тибетские методы лечения эффективны для лечения боли в шее?
Тибетская медицина рассматривает появление болей в шее как признак дисбаланса одной или нескольких регулирующих конституций: “ветра”, “желчи”и.“слизи”. Чтобы восстановить энергетическое равновесие и избавиться от боли, необходим комплексный терапевтический подход, первым этапом которого является коррекция образа жизни пациента и его питания.
После подготовительной работы личный доктор составляет индивидуальный курс лечения из ниже перечисленных процедур с учетом персональных особенностей больного и его истории болезни:
· для недугов, связанных с патологическими процессами в мышцах или суставах, хорошо подходят массажные техники: остеопатия, мануальная терапия, стоун-терапия, вакуум-терапия, точечный массаж, массаж головы и воротниковой зоны
· чтобы снять болевой синдром, купировать воспаление и расслабить спазмированные мышцы часто применяют иглоукалывание
· с целью устранения нервного напряжения, для согревания организма и стимуляции его защитных механизмов используют фитотерапию и такие процедуры как моксотерапия, стоун-терапия, компрессы Хорме
· чтобы преодолеть застойные явления и активизировать циркуляцию крови обязательно назначается прием фитопрепаратов. Кроме того, практикуются сеансы гирудотерапии, кровопускание, массаж ку-нье и другие.
Все методики тибетской медицины применяются в совокупности и сочетаются друг с другом с учетом индивидуальных особенностей пациента, его конституциональной принадлежности, наличия сопутствующих болезней, возрастного статуса и т.д.
Источник
