Боли в шейном отделе позвоночника лимфоузлы
С тяжестью в области затылка, шумом в ушах, болью в шее при повороте головы, онемением или покалыванием в руках, внезапными нарушениями координации сталкивается ежедневно множество людей. Такие симптомы, чаще всего, свидетельствуют о развитии шейного остеохондроза. Кажущееся вполне безобидным, заболевание может со временем привести и к более серьезным последствиям.
Взаимосвязь лимфосистемы и ШОХ
Лимфоузел представляет собой своеобразный фильтр, через который проходят все вещества, попадающие в кровоток.
Воспаление периферического органа – защитная функция лимфатической системы, ограничивающая распространение инфекции по всему организму. Одной из причин увеличения узла может являться остеохондроз.
Может ли быть воспалительный процесс?
 Итак, могут ли увеличиваться лимфоузлы при шейном остеохондрозе?
Итак, могут ли увеличиваться лимфоузлы при шейном остеохондрозе?
В случае дегенеративно-дистрофических изменений дисков в шейном отделе позвоночника ущемляются корешки нервов, отходящих от спинного мозга, что способствует ухудшению кровоснабжения близлежащих тканей и развитию в них воспалительного процесса. Патология сопровождается ускорением оседания эритроцитов в периферической крови.
Лимфатическая система формирует иммунный ответ: происходит увеличение выработки защитных, уничтожающих чужеродные вещества, клеток – лимфоцитов. Процесс на начальном этапе характеризуется незначительным увеличением лимфоузлов.
При прогрессирующей патологии костных тканей могут появиться симптомы:
- резкое воспаление лимфоузлов, при котором они не только увеличены, но и болезненны;
- человеку становится некомфортно поворачивать голову;
- незначительное повышение температуры тела.
Увеличение лимфоузлов при дегенеративных процессах в шейном отделе позвоночника происходит в зоне шеи, под или над ключицей. В редких случаях патология может наблюдаться в подмышечной впадине.
Каких изменений не наблюдается?
Лимфоузлы при шейном остеохондрозе не изменяют свою структуру, не спаиваются с соседними тканями и остаются подвижными, что хорошо ощущается при пальпации.
Также отсутствует зуд и покраснение кожных покровов в области очага воспаления.
Лимфоаденопатия при заболевании позвоночника
Лимфоаденопатия – медицинский термин, подразумевающий увеличение одного или нескольких лимфоузлов. Диагноз является предварительным и требует уточнения этиологии заболевания.
Воспаление в лимфоузлах, вызванное патологическим процессом в органах и тканях, свидетельствует о проникновении инфекции в периферические органы лимфатической системы и развитии лимфаденита.
Симптомы
 Симптоматику лимфаденита можно разделить на группы:
Симптоматику лимфаденита можно разделить на группы:
- Признаки общей интоксикации организма (в выраженной форме или незначительной степени) – повышение температуры, вялость, утомляемость, ощущения ломоты в мышцах.
- Локальная клиническая картина – увеличение, болезненность лимфоузла при надавливании на него. Возможно развитие гнойного процесса в узле с выходом белой или зеленоватой жидкости (гноя) сквозь кожные покровы.
Если вас мучает остеохондроз шейного отдела, контролируйте состояние лимфоузлов – на начальном этапе лимфаденит может протекать бессимптомно. Проявление признаков заболевания требует обязательной консультации врача.
Что вызывает боль?
В некоторых случаях даже значительное увеличение лимфоузла не сопровождается болью, что свидетельствует о наличии скрытого очага воспаления. При этом лимфоциты успевают устранить инфекцию, и узел возвращается к своим первоначальным размерам.
Появление болезненных ощущений в лимфоузле будет говорить о том, что воспалились ткани периферического органа.
Диагностика
Определить характер патологических изменений в лимфоузле может только врач.
Необходима консультация терапевта, в ходе которой специалист проводит сбор анамнеза и визуальный осмотр пациента. Также может потребоваться посещение невропатолога, хирурга или вертебролога.
Методы обследования
Целью диагностического обследования является определение первопричины развития лимфаденита.
Лабораторные методы:
- общий, биохимический анализ крови;
- общий анализ мочи;
- иммунограмма – определение состояния иммунной системы человека по основным показателям.
Специалист может дополнительно назначить ультразвуковое исследование пораженного лимфоузла.
Чем опасно?
Отсутствие лечения лимфаденита опасно развитием осложнений:
- Тромбофлебита.
- Периаденита.
- Флегмоны – поражения мягких тканей гноеродными микроорганизмами в результате распространения воспалительного процесса за пределы лимфоузла. В случае отсутствия лечения осложнения существует риск летального исхода.
Что делать?
Если дегенеративно-дистрофические процессы шейного отдела позвоночника повлекли за собой увеличение лимфатических узлов, вам необходимо обязательно обратиться к врачу в кратчайшие сроки.
До оказания медицинской помощи предпримите следующие меры:
- контролируйте чистоту кожных покровов в области воспаления;
- примите болеутоляющий препарат или средство для снижения температуры (при наличии гипертермии).
Лечение
Комплексная терапия, назначемая врачом, направлена на устранение первопричины лимфаденита – шейного остеохондроза:
- прием больным хонропротекторов – препаратов, стимулирующих восстановление хрящевой ткани (Структум, Афлутоп, Артра, мазь Хондроксид);
- противовоспалительные средства – Нимесулид, Диклофенак;
- препараты для снятия мышечного спазма и снижения рефлекторной активности центральной нервной системы — Мидокалм, Сирдалуд.
Для нормализации лимфатической системы врачом могут быть назначены медикаменты, улучшающие кровообращение, УВЧ-терапия, электрофорез.
В случае гнойного лимфаденита показано лечение антибиотиками и хирургическое вмешательство:
- вскрытие абсцесса;
- удаление жидкости;
- дренаж раны.
Также в терапию лимфаденита и остеохондроза входит прием больным витаминных комплексов.
Как предотвратить?
 Профилактика лимфоаденопатии заключается в предотвращении появления очагов воспаления:
Профилактика лимфоаденопатии заключается в предотвращении появления очагов воспаления:
- соблюдение правил личной гигиены;
- обязательная обработка царапин и других травм кожных покровов;
- избегание переохлаждения организма.
Чтобы исключить воздействие на лимфоузлы шейного остеохондроза, посоветуйтесь с врачом и разработайте комплекс гимнастических упражнений для позвоночника, не допускайте длительного сидения в одной позе, правильно организуйте свое рабочее место и соблюдайте принципы сбалансированного питания.
В большинстве случаев прямой связи между увеличением лимфоузлов и шейным остеохондрозом нет. Чаще всего причиной патологических процессов в лимфатической системе является проникновение в организм инфекционных агентов.
Однако, беспечное отношение и отсутствие лечения при первых признаках дегенеративно-дистрофических изменений дисков шейного отдела позвоночника может привести к развитию воспаления в лимфоузлах.
Источник

Механизм появления боли в шее
Основная причина – нарушение нормального функционирования позвонков. Чтобы понять, в чем дело, достаточно немного ознакомиться с анатомией шейного отдела.
Он является наиболее подвижным, имеет большой изгиб и состоит из семи позвонков. Но главной особенностью шейного отдела считается близость к центральной нервной системе, из-за чего рядом с ним проходит большое количество крупных нервных стволов и кровеносных сосудов.
Поэтому даже малейшее нарушение в его работе способно вызвать сильные боли и тугоподвижность в суставах.
Неспецифические причины болей в шейном отделе:
Растяжение, деформация мышц или связок шеи. Так называемая «механическая» боль. Острое состояние, которое спровоцировано неловким или резким движением.Чаще всего возникает у спортсменов во время тренировок и соревнований при неправильной или чрезмерной нагрузке.
Хронические нагрузки на мышцы и сухожилия шеи. Боль может быть следствием длительного вынужденного положения головы, которое сопровождается перенапряжением шейных мышц и блокированием фасеточных суставов. Это состояние знакомо офисным работникам, швеям, студентам и даже школьникам. В такой позе мышцы как бы «затекают», и малейшее движение вызывает тянущую боль в задней части шеи, усиливающуюся при поворотах головы.
Травмы (переломы, вывихи позвонков, повреждение мягких структур). Боль возникает в результате механического воздействия в области шеи. Она может появиться сразу или через некоторое время. Наиболее часто встречающиеся травмы – ушибы позвоночника,компрессионные переломы шейных позвонков, позвоночных дуг и отростков, а также компрессия спинного мозга. При ушибе происходит повреждение околопозвоночных мышц и разрывы надостных или межостных связок позвоночника. Пострадавший жалуется на пульсирующую или тянущую боль и резкое ограничение движений головой. В месте удара образуется кровоподтек. При переломах позвонков клиническая картина несколько иная. Пациентов с такой травмой беспокоят очень сильные боли и нарушение чувствительности. Движения в шейном отделе невозможны.
Патологии, вызывающие боли в шейном отделе позвоночника
Боль в шейном позвоночнике (цервикалгия) – всего лишь один из симптомов, который может сопровождать неврологические, ревматологические, травматологические, терапевтические патологии.
Нередко она является одним из ранних признаков, сигнализирующих о том, что с организмом что-то не так.
Но, как правило, эти первые звоночки многие пациенты просто игнорируют, даже не подозревая, чем грозит им промедление и несвоевременное обращение к врачу.
Заболевания мышц шеи. Боли сопровождают миогенный (мышечно-тонический и миофасциальный) синдром–хроническое состояние, характеризующееся формированием локальных уплотнений в мышечной ткани. Причина их появления – постоянный спазм, при котором небольшие участки мышечных волокон перерождаются в шишки и узлы. Он может возникнуть по разным причинам – от травмы (ушиба, растяжения) и эмоционального перенапряжения (стресса) до серьезных соматических патологий и аномалий опорно-двигательной системы (искривления позвоночника, плоскостопия и пр.).
Дегенеративные болезни позвоночника (шейный остеохондроз, спондилез, спондилоартроз, пролапс или грыжа межпозвоночного диска). Остеохондроз одна из наиболее частых причин болей в шее. На начальных стадиях пациенты испытывают небольшой дискомфорт, но по мере прогрессирования патологии они жалуются на «прострелы» при резком движении и частые головные боли. Если происходит разрыв фиброзного кольца, формируется межпозвоночная грыжа, которая становится источником постоянных и очень сильных болей в шее. При спондилезе боли пульсирующие, могут отдавать в челюсть или верхнюю конечность. При спондилоратрозе болевой синдром прогрессирует медленно, усиление неприятных ощущений происходит при смене положения тела и сопровождаетсятугоподвижностью в шейном отделе.
Воспалительные заболевания (спондилиты, спондилоартриты). Боль бывает разного характера – тянущая, резкая, ноющая.Ее интенсивность зависит от этиологии и стадии болезни.
Стеноз позвоночного канала. Хроническое заболевание, при котором центральный позвоночный каналсужается из-за вторжения в его просвет хрящевой, костной или мягкой ткани.Как следствие ?происходит компрессия спинного мозга и его корешков, что всегда сопровождается болью в шее, чувствительными и двигательными расстройствами. Патология нередко возникает на фоне спондилеза, травм шеи, воспалительных процессов, межпозвонковых грыж и опухолей.
Инфекционные процессы в позвоночнике (остеомиелит, туберкулез позвонков). Воспалительные изменения при остеомиелите вызывают резкую пульсирующую боль, которая не перестает беспокоить пациента ни днем, ни ночью. При туберкулезе костей интенсивная боль возникает во второй фазе, когда патологический процесс выходит за пределы позвонка. При этом окружающие его мышцы воспаляются, выбухают и становятся болезненными при пальпации. Осложнением инфекционных процессов нередко становится спинальный эпидуральный абсцесс – локальное гнойное воспаление эпидурального пространства, характеризующееся разлитой болью, высокой температурой и ригидностью мышц.
Опухоли (первичные и метастатические). Причиной дискомфорта становятся метастазы в позвоночник, что нередко происходит при раке легких, матки, желудка. Сначала пациента беспокоит умеренная тянущая боль в шее сзади. Но постепенно, по мере роста вторичного новообразования, она усиливается. Среди первичных причин появления боли в шейном отделе позвоночника основными считаются остеогенная саркома, лейкозы и миеломная болезнь (патология из группы хронических миелобластных лейкозов).
Системные заболеваниясоединительной ткани. Они всегда протекают с поражением костно-хрящевых структур. Чаще всего неприятные ощущения в шее беспокоят при ревматоидном артрите инекоторых других коллагенозах – склеродермии, дерматомиозите, узелковом периартериите.
Инфекционные заболевания (менингит, энцефалит, полиомиелит, эпидемический паротит). Боли в шее появляются на начальных стадиях каждой из перечисленных патологий. При нейроинфекциях они постепенно перемещаются и превращаются в сильную головную боль, сопровождающуюся многократной рвотой.
Гиперостоз (болезнь Форестье). Избыточное образование костной ткани, которая постепенно замещает хрящи и связки. Чаще всего происходит поражение передней продольной связки позвоночника. В большинстве случаев дискомфорт, тугоподвижность и боли начинаются в грудном отделе, но по мере прогрессирования заболевания распространяются на шейный и поясничный отдел позвоночника.
Остеопороз. Интенсивность боли зависит от стадии заболевания. Кроме того, ее могут вызывать компрессионные переломы позвонков, возникшие на фоне запущенной патологии.
Цервикальная миелопатия. Полиэтиологическое заболевание, характеризующееся поражением спинного мозга. Боль в шее иррадиирует в лопатку или плечо, усиливается при движениях.
Лимфаденит. Боль шейных лимфоузлов спровоцированаих воспалением, которое, как правило, является вторичным и развивается на фоне других патологических процессов инфекционно-воспалительного генеза.
Чаще всего болевой синдром в шейном отделесопровождает патологию, непосредственно затрагивающую позвоночный столб и прилегающие к нему структуры.
Однако в некоторых случаях он может быть отраженным и возникать при болезняхрасположенных рядом внутренних органов, например, пищевода (эзофагит), сердца (стенокардии), щитовидной железы (тиреоидит) или трахеи (трахеит).
Это связано с наличием висцеро-соматических рефлексов, при которых болевые импульсы передаются на окружающие орган мягкие ткани.
Боли в шее на фоне врожденных аномалий
Есть еще несколько более редких причин, почему болит шейный отдел. Среди врожденных аномалий стоит отметить наличие двусторонних шейных ребер –добавочных элементов, которые отходят от нижних шейных позвонков.
Долгое время патология может протекать бессимптомно и манифестировать уже у взрослых болевым синдромом, парестезиями, отеками и другими проявлениями, возникающими вследствие нарушения кровоснабжения и иннервации.
Синдром Клиппеля-Фейля – генетически обусловленная аномалия строения позвоночника, характеризующаяся уменьшением количества и сращением позвонков шейного отдела. Боль появляется из-за компрессии спинномозговых корешков.
Факторы риска и профилактика
В последнее время боли в шейном отделе для многих людей стали правилом, а не исключением, и виной тому – малоактивный образ жизни, так называемая гиподинамия.
Именно он провоцирует дегенеративно-дистрофические процессы в позвоночнике и в некоторой степени – миофасциальный синдром.
Поэтому лучшая профилактика остеохондроза и других заболеваний опорно-двигательной системы –регулярные разминки во время работы и занятия любимым видом спорта.
Избежать резкого растяжения мышц шеи тоже довольно легко – достаточно правильно дозировать нагрузку и строго выполнять все указания тренера.
В остальных случаях не все так просто. Опухоли, воспалительные и инфекционные патологии предупредить очень трудно. Но поскольку в их основе лежат проблемы с иммунной системой, значит, все превентивные меры в первую очередь должны быть направлены на укрепление защитных сил организма.
В комплекс профилактических мероприятий обязательно следуетвключить занятия спортом, полноценное питание, правильнуюорганизацию режима дня и закаливание.
Каждому взрослому человеку стоит помнить, что стресс, особенно хронический, вредные привычки, малоподвижный образ жизни и ненормированный рабочий день не приведут ни к чему хорошему.
Они не только будут способствовать ослаблению иммунной системы, но и спровоцируют ряд хронических патологий, от которых впоследствии будет невозможно избавиться.
Если же боли в шее стали постоянными, их интенсивность увеличилась, или появились другие неприятные симптомы – это повод немедленно обратиться к врачу. Иначе со временем качество жизни будет только ухудшаться, а плохое самочувствие обязательно скажется и на отношениях с близкими.
Источник
Шейные лимфоузлы увеличиваются в размерах и болят, если в них проникают инфекционные агенты (вирусы, бактерии) или опухолевые клетки. Такие симптомы указывают на развитие системных воспалительных патологий или формирование новообразования. Реже боль становится одним из клинических проявлений самостоятельного заболевания лимфатической системы. Необходимо установить причину увеличения лимфоузлов даже при изменении их размеров на фоне респираторной инфекции. Эти процессы могут быть не взаимосвязаны, и только своевременное проведение терапии помогает сохранить здоровье взрослого или ребенка.
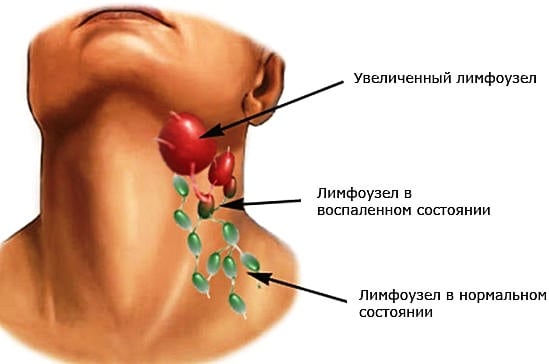
При выставлении диагноза врач учитывает результаты биохимических исследований, в том числе биопсии. В лечении используются консервативные методы. В зависимости от разновидности инфекционных агентов, пациентам назначают антибиотики, противовирусные средства, спазмолитики, НПВС. Терапией системных воспалительных патологий суставов занимается ревматолог.
Почему лимфоузлы воспаляются и болят
Важно знать! Врачи в шоке: “Эффективное и доступное средство от боли в суставах существует…” Читать далее…
Шейные, подчелюстные лимфоузлы — составные части иммунной системы. Ее основные функции — обнаружение и нейтрализация опухолевых клеток, болезнетворных микроорганизмов, вирусов, токсинов. Основные клетки этой защитной системы — лимфоциты, циркулирующие в кровеносном русле или концентрирующиеся в селезенке, лимфатических узлах. Они первыми вступают в контакт с чужеродными для организма человека белковыми частицами, активируя другие иммунные клетки, «включая» защитные механизмы.

Независимо от того, болит лимфоузел на шее слева или справа, характер развития воспалительного процесса одинаков:
- инфекционные или аллергические агенты проникают в лимфатические сосуды и потоком лимфы доставляются в ближайший лимфоузел;
- в лимфатическом узле с ними в контакт вступают резко активизирующиеся лимфоциты;
- для уничтожения чужеродных белков требуется большое количество лимфоцитов, поэтому они начинают усиленно воспроизводиться;
- повышенная концентрация лимфоцитов и становится причиной опухания лимфоузлов.
Активизированные лимфоциты проникают в кровеносное русло, инициируя мощный иммунный ответ на вторжение патогенных микроорганизмов. В лимфоузел начинают мигрировать другие клетки иммунной системы, например, лейкоциты и макрофаги, усиливающие выраженность припухлости узла. А его болезненность возникает в результате развития воспалительного процесса. В мигрирующих клетках иммунной системы содержится высокая концентрация биоактивных веществ. Это медиаторы боли, воспаления, лихорадочного состояния простагландины, гистамин и серотонин. После разрушения клеточных структур они высвобождаются в рядом расположенные ткани и раздражают чувствительные нервные окончания. На нервные корешки воздействуют токсичные продукты воспалительного распада тканей, вещества, выделяемые болезнетворными бактериями в процессе роста и активного размножения.
Причины и провоцирующие факторы
Воспаление шейных узлов (лимфаденит) может быть спровоцирован неспецифическими микроорганизмами — стафилококками, протеем, клостридиями, синегнойными и кишечными палочками. Нередко причиной патологии становится проникновение в узлы специфических инфекционных агентов. Это микобактерии туберкулеза, бледные трепонемы, гонококки, возбудители туляремии, бруцеллеза, грибки актиномицеты. Лимфатические узлы у детей до 3 лет часто воспаляются при следующих заболеваниях:
- краснуха;
- скарлатина;
- бронхит;
- острый тонзиллит;
- трахеит;
- бронхиолит;
- инфекционный мононуклеоз.
Боль в шейных лимфоузлах нередко становится последствием вакцинации БЦЖ (прививка от туберкулеза). Этот симптом лимфаденита проявляется и при лакунарной ангине, сопровождающейся гнойным воспалением миндалин, а также при гистиоплазмозе, кокцидомикозе. Отоларингологи выставляют первичный диагноз, учитывая болезненность в определенных лимфоузлах:
- задние шейные: сформировавшиеся карбункулы, фурункулы, флегмоны в затылочной области, инфицирование патогенными грибками, в том числе стригущий лишай;
- расположенные в нижней задней части уха: острые или хронические воспаления слуховых проходов, мастоидит, гнойные процессы кожных покровов;
- околоушные: отиты, фурункулез, карбункулез, расположенные в области висков, воспаление мягкотканных структур;
- передние шейные: гнойники на подбородке, активизация герпесвирусов, стоматиты любого генеза, пульпит, киста в корне зуба, воспаление десен, остеомиелит нижнечелюстной, туберкулез, гипотиреоз, гипертиреоз.
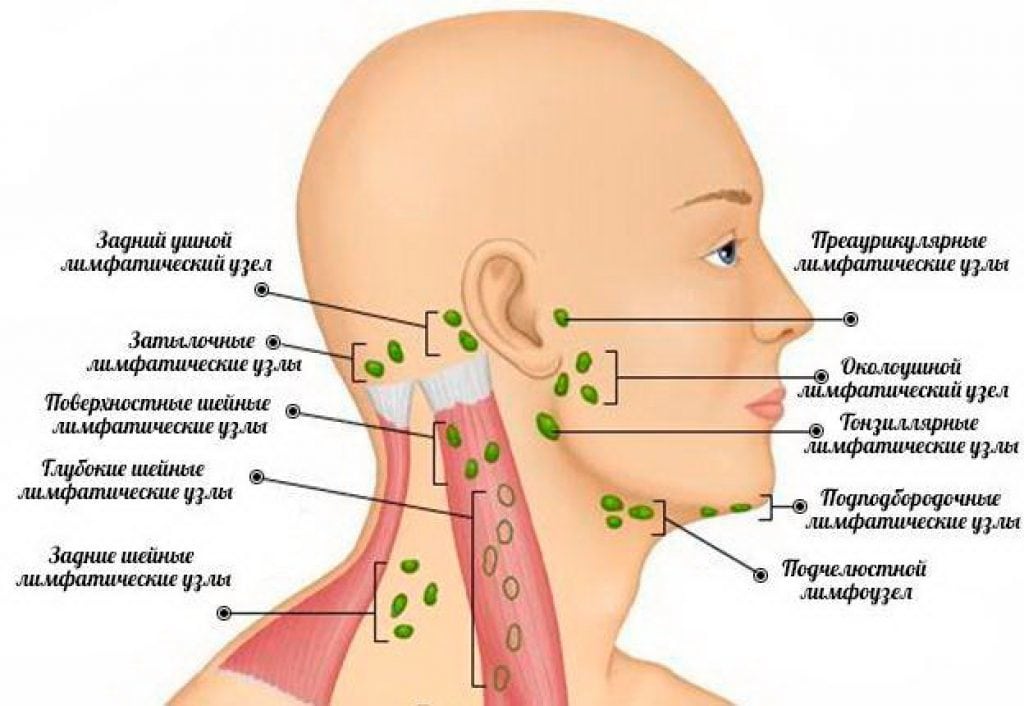
Если болит лимфоузел на шее слева под челюстью, то врачи подозревают острые респираторные вирусные инфекции, воспалительный процесс в подъязычной, поднижнечелюстной слюнной железе, пародонтит, кариес. Болезненные ощущения сразу во всех лимфатических узлах могут быть клиническими проявлениями воспаления уха, нагноения посттравматической поднадкостничной гематомы, челюстного остеомиелита. Это один из симптомов бактериальной, грибковой или вирусной ангины, зубной кисты, токсоплазмоза, обострения патологий щитовидной железы, лимфогранулематоза. Боль не только в шейных лимфоузлах может указывать на бруцеллез, инфекционный мононуклеоз, красную волчанку, субсепсис Висслера-Фанкони, ретикулогистиоцитоз, ВИЧ.
Клиническая картина
Шейная лимфаденопатия сопровождается не только тупыми, ноющими болями, интенсивность которых повышается при надавливании. При прощупывании можно обнаружить небольшое эластичное, упругое и подвижное уплотнение. Если воспалительный процесс обостряется, то размеры образования увеличиваются. Иногда они превышают 5 см и уплотнение хорошо просматривается. В отличие от злокачественных опухолей у такого образования с нечеткими контурами плотная бугристая структура. Для лимфаденопатии характерны и другие признаки:
- при проглатывании пищи возникают болезненные ощущения;
- кожа над уплотнением выравнивается и краснеет.
“Врачи скрывают правду!”
Даже “запущенные” проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
В ответ на проникновение в организм чужеродных белковразвиваются симптомы общей интоксикации. Температура тела повышается до субфебрильных значений (37,5°C), возникают головные боли, слабость, быстрая утомляемость, диспепсические расстройства.

Воспаление и боли в шейных узлах у детей должны стать сигналом для немедленного обращения к врачу. Иммунная система малышей только формируется, поэтому не в силах справиться с возбудителями инфекции. При отсутствии медицинской помощи развивается хронический лимфаденит. Он выявляется обычно случайно, при прощупывании лимфоузлов, которые постоянно немного увеличены.
Острый воспалительный процесс в лимфатических узлах у детей протекает намного тяжелее, чем у взрослых. Поднимается высокая температура, шея отекает, иногда возникает лихорадочное состояние. Боль при глотании настолько острая, что ребенок отказывается не только от еды, но и от питья.
Диагностика
Врачи подразделяют лимфоузлы в зависимости от локализации. В каждый из них поступает лимфа из определенной области шеи. Это помогает на первичном осмотре заподозрить патологию, ставшую причиной воспаления и болей. Для подтверждения диагноза проводится ряд лабораторных и инструментальных исследований:
- анализ полимеразной цепной реакции;
- общий анализ крови;
- биопсия для дифференцирования злокачественных и доброкачественных новообразований;
- УЗИ лимфатического узла.
Практикуется культурологическое исследование биологических образцов, которые высеиваются в питательные среды. По содержанию сформировавшихся колоний устанавливается вид возбудителя инфекции, интенсивность воспалительного процесса, резистентность микробов и вирусов к фармакологическим препаратам. К диагностированию могут подключаться врачи узких специализаций — отоларингологи, стоматологи, эндокринологи, онкологи, инфекционисты, гематологи.
Основные методы лечения
Чаще всего причиной боли в лимфоузлах становится бактериальная инфекция. Какие патогенные микроорганизмы спровоцировали воспаление, можно установить только с помощью биохимических исследований. А их результатов приходится ожидать несколько дней. Чтобы ребенок или взрослый не страдал от болей, врачи назначают антибиотики широкого спектра действия. Это макролиды (Азитромицин, Кларитромицин), цефалоспорины (Цефтриаксон, Цефалексин), защищенные полусинтетические пенициллины (Аугментин, Флемоклав).
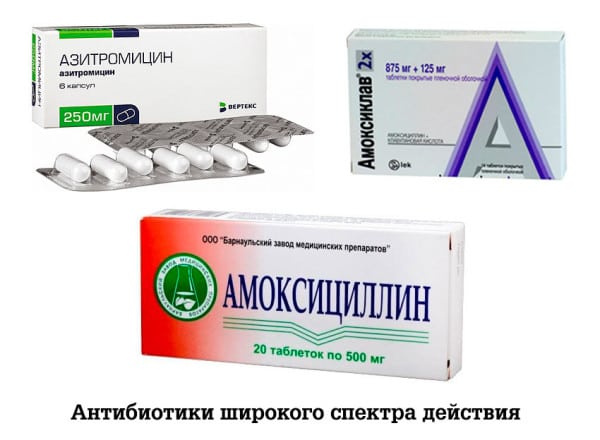
После получения данных лабораторных анализов врач корректирует терапевтическую схему. Антибиотикотерапия показана пациентам при бактериальных респираторных, кишечных инфекциях, фурункулезе, остеомиелите, гнойном воспалении слуховых проходов и зубных кистах. Если лимфаденит осложнен абсцессом или аденофлегмоной, то прием антибиотиков комбинируется с хирургическим вмешательством.
Препараты из других клинико-фармакологических групп используются в зависимости от обнаруженной патологии:
- при грибковых поражениях тела, в том числе волосистой кожи головы, назначаются системные и (или) местные антимикотики с активными ингредиентами кетоконазолом, клотримазолом;
- лимфадениты, спровоцированные грибковыми стоматитами, кандидозы полости рта лечатся Дифлюканом, Флуконазолом, Клотримазолом и антисептическими растворами;
- терапией зубных патологий занимается стоматолог. Он санирует воспалительные очаги, назначает антибактериальные и обезболивающие средства, УВЧ, гальванизацию, лазеротерапию;
- шейный лимфаденит, вызванный вирусными патологиями (корь, краснуха), не требует специфического лечения. Пациентам назначаются препараты для снижения выраженности симтоматики — НПВС, анальгетики, витамины и обильное питье;
- при диагностировании инфекционного мононуклеоза пациентам показан прием противовирусных и иммуномодулирующих средств — Виферона, Циклоферона в дозах, соответствующих возрасту;
- лимфаденит герпетического происхождения лечится Ацикловиром, Вацикловиром, Фамцикловиром и иммуномодуляторами, усиливающими выработку собственных интерферонов в организме больного;
- при обнаружении злокачественного новообразования выбором адекватной тактики терапии занимается онколог. Это может быть хирургическое удаление атипичного очага и (или) проведение химиотерапии, облучения;
- в терапии аутоиммунных системных патологий используются препараты, подавляющие чрезмерную активность иммунной системы (иммуносупрессоры), глюкокортикостероиды.
Для устранения болей любой интенсивности обычно назначаются таблетированные НПВС с кетопрофеном, ибупрофеном, нимесулидом, диклофенаком, кеторолаком. В терапии детей используются НПВС в виде сиропов или сладких суспензий — Нурофен, Ибупрофен. Они снижают температуру, купируют воспаление, устраняют лихорадочное состояние и боли в лимфоузлах. С симптоматикой лимфаденита хорошо справляются препараты с парацетамолом — Панадол, Эффералган.
Категорически запрещается применять народные средства, особенно повышающие температуру в лимфатических узлах. Нельзя использовать грелки, спиртовые растирки, мази с согревающим эффектом, эфирные масла. Шейный лимфоузел служит своеобразным «хранилищем» инфекционных агентов. При повышении температуры усилится кровообращение и токсины, бактерии, вирусы проникнут в системный кровоток, провоцируя сепсис или менингит. Под запретом находятся народные средства, способные стимулировать деление клеток. Это настойки эхинацеи, сок алоэ, медовые аппликации. Если лимфоузлы опухли и болят, следует обратиться к терапевту. После диагностирования пациенты направляются для лечения к врачам узкой специализации.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки – не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
