Боли в позвоночнике при инфекциях


Дата публикации: 11.03.2018
Дата проверки статьи: 29.11.2019
Инфекции позвоночника или спинальные инфекции – это острое или хроническое инфицирование элементов опорно-двигательного аппарата. Могут развиваться как самостоятельное заболевание, так и стать осложнением уже перенесённой патологии в организме. Сегодня болезни встречаются крайне редко, но в любом случае проходят в тяжёлой стадии и требуют немедленного вмешательства специалистов. В группе риска находятся люди любого возраста, пола, образа жизни, но больше всего поражению подвержены пациенты с патологическими расстройствами, вредными привычками и слабым иммунитетом. Чтобы вылечить недуг, следует обращаться к врачу-неврологу, нейрохирургу, инфекционисту, генетику и прочим специалистам узкого профиля.
Симптомы инфекций позвоночника
Большинство инфекционных процессов в позвоночном столбе, спинном мозге и околопозвоночных тканях имеют симптомы, характерные одновременно для других заболеваний. Именно поэтому при появлении первых признаков необходимо сразу пройти обследования, чтобы не спровоцировать осложнения. На какие симптомы нужно обратить внимание:
- сильная боль в области спины без видимых причин, которая выражается в различных формах силы, периодичности и продолжительности;
- повышенная температура тела без наличия простуды или воспаления, при острых стадиях – повышение до 40 градусов;
- общая слабость, упадок сил, быстрая утомляемость, сонливость, вялое состояние;
- припухлость, покраснение, покалывание или онемение некоторых участков кожи на спине;
- в запущенных случаях – неконтролируемое мочеиспускание, судороги, параличи.
Источником спинальной инфекции могут стать различные причины:
- перенесённые хирургические операции и пункции в области позвоночника;
- последствия межпозвоночной грыжи, патологии позвонков и дисков;
- послеоперационные осложнения;
- травмирование с тяжёлыми последствиями;
- недостаточная реабилитация после травм и операций;
- стеноз позвоночного канала;
- нарушения обменных процессов, ожирение;
- расстройства эндокринной системы;
- недостаток или избыток питания;
- алкоголизм, наркомания, курение;
- артриты и ревматоидные болезни;
- трансплантация внутренних органов;
- онкология, ВИЧ-инфекции;
- радиационное облучение;
- заражение крови при переливании;
- урологические инвазивные процедуры;
- инфекционные заболевания в анамнезе;
- генетическая предрасположенность.
Стадии развития спинальных инфекций
Инфекционные поражения опорно-двигательного аппарата развиваются в определённой последовательности и проходят в 3 стадии:
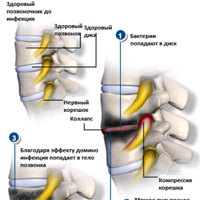
- Первая. Попадание инфекционных бактерий в мягкие ткани позвоночника (например, диск). Происходит компрессия нервных корешков, дисковые ткани стираются, повреждаются фиброзное кольцо и пульпозное ядро.
- Вторая. Распространение инфекции в кости позвонка. При поражении фиброзное кольцо и мягкое ядро ослабевают, что вызывает проседание и инфицирование диска. Ослабленные твёрдые ткани начинают распадаться.
- Третья. Разрушение инфицированных костей. Происходят дегенеративно-дистрофические процессы, которые провоцируют полное разрушение костных тканей и сращение двух дисков (верхнего и нижнего).
Существует огромное количество видов инфекционных заболеваний позвоночника, которые отличаются по локации поражения, симптомам, причинам и способам лечения. Большинство патологий врачи разделяют на категории:
- гнойные;
- негнойные;
- спонтанные;
- послеоперационные;
- эпидуральный абсцесс.
Дисцит
Инфекционная патология межпозвонковых дисков, которая может сочетаться с воспалениями. Сопровождается сильным болевым синдромом и ограничением двигательных функций спины. Выявить нарушения можно на рентгене или МРТ. Наблюдается чаще у детей и подростков.
Остеомиелит
Происхождение патологии может быть бактериальным или грибковым, возбудитель инфекции поражает позвонковые кости. Развивается как самостоятельное или вторичное заболевания. От начальной до развитой стадии обычно проходит 4-8 месяцев. Проявляется спинальной болью мощной интенсивности, высокой температурой тела, увеличенным уровнем лейкоцитов в крови. В запущенных случаях наблюдаются неврологические отклонения.
Эпидуральный абсцесс
Представляет собой гнойное воспаление костной спинномозговой оболочки. Скопления гноя постепенно увеличиваются и вызывают компрессию нервных корешков спинного мозга. Возможно разрушение не только нервных волокон, но и окружающих мягких тканей. Характеризуется отёчностью спины, покраснениями и припухлостью кожи в месте поражения.
Послеоперационные спинальные инфекции
Чаще возникают при установке металлических вспомогательных фиксаторов – инородное тело служит внутренним раздражителем и провоцирует формирование инфекций. Характерные признаки – острая боль после реабилитации, выделения жидкости разной консистенции из мест хирургических разрезов, развитие гематом, отёков и воспалений.
Спондилиты
Бывают двух типов:
- Туберкулёзный. Возникает чаще в грудном отделе позвоночника, может распространяться на соседние сегменты (поясницу, шею). Сопровождается нестабильностью спины, смещением позвонков, инфицированием элементов связочного аппарата.
- Бруцеллёзный. Источник заражения – животные с острыми инфекциями. Первые 1-2 месяца протекают бессимптомно, после чего резко возникает лихорадка, высыпания на коже, гнойные процессы в мышцах, связках, костях и суставах.
Диагностика
- Лабораторные анализы крови на определение уровня лейкоцитов и скорости оседания эритроцитов, бактериальный посев для выявления возбудителя и изучения стафилококка.
- Рентгенография проводится для визуализации костей, хрящей и суставов, а также изучения их состояния, расположения и поиска повреждений (деструкции, эрозии, смещения).
- КТ и МРТ выполняют по-отдельности или комбинируют для получения максимально точных результатов.
Вы можете обследовать позвоночник на наличие спинальных инфекций в сети клиник ЦМРТ:
К какому врачу обратиться
Спинальные инфекции лечат врачи-неврологи, хирурги-травматологи и нейрохирурги.
Лечение инфекций позвоночника
- Медикаментозная терапия. Применяют лекарства для выведения инфекции из организма, антибиотики, обезболивающие и противовоспалительные препараты.
- Иммобилизация позвоночного столба и околопозвоночных сегментов при помощи гипсовых или других ортопедических ортезов.
- Хирургическое удаление очага инфицирования, воспаления, абсцесса, дренирование ран.
- Операции по устранению запущенных компрессий и смещений дисков, позвонков.
- ЛФК и мануальная терапия для стабилизации спины и двигательных функций тела.
Вылечить патологию и избавиться от боли возможно с помощью методик, применяемых в сети клиник ЦМРТ:
Профилактика спинальных инфекций
- Своевременно выполняйте все необходимые прививки.
- Закаляйте тело и организм, больше проводите времени на свежем воздухе.
- Питайтесь правильно, откажитесь от вредных привычек.
- Займитесь спортом, запишитесь на плавание, делайте массаж.
- Соблюдайте гигиену, контролируйте половые контакты.
Отзывы пациентов
Точность диагностики и качественное обслуживание – главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Инфекции позвоночника бывают разнообразными, и включают в себя как спонтанно возникающие, так и вторичные инфекции из других очагов в организме. Инфекции позвоночника достаточно редко встречаются, особенно в развитых странах. По оценкам, ежегодно встречается 0,037 промилле инфекций диска, 0,037 бактериального остеомиелита позвоночника и столько же встречается эпидуральный абсцесс. Послеоперационные инфекции в среднем составляют от 1% после обычной дискэктомии и до 6-8% после операций с применением фиксаторов.
Определенные группы людей находятся в большей группе риска заболеть спинальными инфекциями. Это люди злоупотребляющие курением, страдающие ожирением, недостаточностью питания, с ослабленным иммунитетом, либо с синдромом приобретенного иммунодефицита возникшим в результате лечения онкозаболеваний, страдающие артритом, после трансплантации органов, наркоманы, больные сахарным диабетом, или те, подвергся инвазивным процедурам на мочевых путях. Достаточно редко встречается как туберкулез, так и сифилитическое поражение позвоночника.
 Симптомы варьируют в зависимости от конкретной инфекции, но в первую очередь заслуживают внимания постоянные боли в спине без наличия в анамнезе травмы. Нередко диагностика бывает запоздалой из-за не всегда выраженной симптоматики или трудности идентификации болевого синдрома, и отсутствие системных признаков, таких как повышение температуры. Лабораторное исследования также могут ввести в заблуждение так, как например может быть нормальное количество лейкоцитов, рентгенограммы часто не выявляют никаких отклонений на ранних стадиях заболевания, и даже более чувствительные диагностические методы, такие как сканирование костей (КТ) может быть вначале без патологических признаков в течение первой недели заболевания. На сегодняшний день при подозрении на спинальную инфекцию единственным достоверным методом диагностики является МРТ. Кроме того, скрининг-тестом является анализ крови на скорость оседания эритроцитов (СОЭ).
Симптомы варьируют в зависимости от конкретной инфекции, но в первую очередь заслуживают внимания постоянные боли в спине без наличия в анамнезе травмы. Нередко диагностика бывает запоздалой из-за не всегда выраженной симптоматики или трудности идентификации болевого синдрома, и отсутствие системных признаков, таких как повышение температуры. Лабораторное исследования также могут ввести в заблуждение так, как например может быть нормальное количество лейкоцитов, рентгенограммы часто не выявляют никаких отклонений на ранних стадиях заболевания, и даже более чувствительные диагностические методы, такие как сканирование костей (КТ) может быть вначале без патологических признаков в течение первой недели заболевания. На сегодняшний день при подозрении на спинальную инфекцию единственным достоверным методом диагностики является МРТ. Кроме того, скрининг-тестом является анализ крови на скорость оседания эритроцитов (СОЭ).
Дисцит или инфекция дискового пространства, это воспалительное поражение межпозвонкового диска, которое возникает чаще у детей, чем у взрослых. Причина дисцита до сих пор является предметом дискуссий,но большинство исследователей считают это заболевание инфекционным. Инфекция, вероятно, начинается в одной из концевых пластин, и диск заражается вторично. Сильная боль в спине, которая возникает неожиданно является характерным симптомом дисцита. И хотя большинство детей будет продолжать ходить, несмотря на боль, маленькие дети могут отказываться двигаться. Характерный признаком является также расширение позвоночника на рентгенографии и полный отказ ребенка сгибать позвоночник.У детей с дисцитом,как правило, нет системных заболеваний. У них редко повышенная температура и количество лейкоцитов в крови часто в норме. Тем не менее, скорость оседания эритроцитов(СОЭ), как правило, увеличена.
Боковые рентгенограммы позвоночника обычно визуализируют сужение дискового пространства с эрозией позвоночных концевых пластин смежных позвонков. КТ может быть полезным для локализации поражения, которые достаточно трудно диагностировать клинически. В некоторых случаях томография может быть ложно отрицательна, но это не является поводом исключения инфекции диска. Магнитно-резонансная томография (МРТ) может оказаться необходима для диагностики локализации инфекции диска. Лечебные мероприятия при дисцитах до сих пор являются темой для дискуссий. Большинство медиков рекомендуют иммобилизацию с помощью гипса и,как правило, во многих случаях такая тактика оправдана.Кроме того рекомендуется антибиотикотерапия из-за инфекционного генеза дисцита (в организме человека это чаще всего золотистый стафилококк). При лечении дисцита у детей, биопсия обычно не требуется. Биопсия может быть назначена подросткам или взрослым, особенно если есть подозрение на употребление наркотиков так,как в таких случаях будут другие микроорганизмы, а не золотистый стафилококк.
Остеомиелит позвоночника представляет собой инфицирование тела позвонка. Причиной остеомиелита могут быть как бактерии,так и грибки. Наиболее часто возникает бактериальный или пиогенный остеомиелит. Проявления остеомиелита отличаются от инфекции дискового пространства. Это могут быть инфекции из других частей тела, занесенные в позвоночник гематогенно. У этих пациентов присутствуют системные признаки такие,как повышение температуры, увеличение количества лейкоцитов и СОЭ. Среднее время от начала симптомов до постановки окончательного диагноза, как правило, колеблется от 8 недель до 3 месяцев. Начало заболевания, как правило, острое, и с боль в спине является наиболее частым симптомом. Боль локализуется вначале на уровне вовлеченной области с постепенным увеличением интенсивности. Боль в конце концов становится настолько интенсивной, что не проходит даже в положении лежа.
Обычно неврологических симптомов не бывает до тех пор, пока в ходе процесса не происходит разрушение и распад тела позвонка. Другие симптомы включают: периодические ознобы,снижение веса, расстройство мочеиспускания(дизурия), светобоязнь, и выделения из послеоперационной раны (если проводилось оперативное вмешательство). Возбудителем заболевания, как правило, является золотистый стафилококк. При остеомиелите требуется длительная антибиотикотерапия – как правило в течение шести недель антибиотики вводятся внутривенно и потом еще в течение шести недель прием антибиотиков перорально. Оперативное лечение может быть необходимо при хронических инфекциях таких, как туберкулез позвоночника. Чаще всего такие инфекции встречаются встречаются в слаборазвитых странах.
Эпидуральный абсцесс – это инфекция, которая возникает в пространстве вокруг твердой мозговой оболочки(дуральной оболочкой), которая окружает спинной мозг и нервные корешки. Эти очаги с содержанием гноя могут окружать спинной мозг и / или нервные корешки и оказывать компрессионное воздействие с нарушением функций нервных структур. Симптомы могут быть незначительными (парестезии – ощущение покалывания булавкой) или незначительная общая слабость.Необходим осмотр спины для оценки наличия асимметрии, паравертебрального отека и болезненности позвонков,а также изучение неврологического статуса. В диагностическом плане имеет значение СОЭ также, как и при других спинальных инфекциях. Количество лейкоцитов в крови и посев крови используются в качестве базовых параметров. Обычная рентгенограмма не информативна. Магнитно-резонансная томография (МРТ) является методом диагностики для выбора тактики лечения. МРТ исследование позволяет определить наличие компрессии спинного мозга и состояние спинного мозга, определить наличие и размер абсцесса, позволяет диагностировать сопутствующий остеомиелит, и исключить образование паравертебрального набора жидкости. Показаниями к хирургической декомпрессии спинного мозга являются увеличение неврологического дефицита, стойкие сильные боли, высокая температура и увеличение лейкоцитов.
Послеоперационные инфекции. Увеличение частоты послеоперационных раневых инфекций связано с увеличением использования фиксаторов. Преимущества жесткой фиксации позвоночника с помощью специальных (металлических) фиксаторов заключаются в возможности ускорить регенерацию и уменьшить внешнюю иммобилизацию в послеоперационном периоде, чтобы увеличить скорость слияния и снижения послеоперационной внешней иммобилизации -результаты этого очевидны. Но инфекция является одним из основных недостатков имплантации инородных тел в позвоночник. Профилактическое применения антибиотиков имеет определенный эффект, но небольшой процент осложнений избежать не удается. В основном риск инфекции зависит от исходного состояния организма. Недавно было определено, что, в частности, курильщики находятся в очень высокой группе риска послеоперационного заражения. Диагноз послеоперационной инфекции, как правило, выставляется на основе выделения из раны или неожиданного появления болей. Другими симптомами являются повышенная температура, формирование гематомы покраснение и отек в области раны, повышенная СОЭ и повышение количества лейкоцитов в крови. После того, как возникло подозрение на инфекцию необходимо оперативное исследование раны, которое выполняется в операционной и под наркозом. Это необходимо для активной хирургической санации всей раны. Диагностическая визуализация имеет ограниченное применение. Лечение инфицированных ран включает санацию, антибиотики широкого спектра, введение антибиотиков в рану,орошение раны или открытое лечение. Возможно можно потребоваться удаление омертвевших тканей. Если же такое лечение не дает результат может потребоваться удаление имплантатов. Наиболее распространенной инфекцией являются бактерии золотистого стафилококка. Продолжительность внутривенного введения антибиотиков зависит от инфекции. Лечение послеоперационных инфекций может быть длительным и дорогостоящим, но всегда оптимальным.
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Актуальность проблемы воспалительных, прежде всего инфекционных, поражений позвоночника определяется не только тем, что при этих заболеваниях нарушаются две основные функции позвоночника – обеспечение стабильного вертикального положения туловища и защита спинальных нервных структур.
На современном этапе внимание к проблеме спондилитов объясняется целым рядом объективных причин. На фоне общего «старения» населения планеты увеличивается число больных с характерными для старшей возрастной группы пиогенными (гнойными) заболеваниями, в том числе – спондилитами. Инфекционные поражения позвоночника часто отмечаются у пациентов, еще несколько десятилетий назад представлявших редкие, единичные случаи: у наркоманов при внутривенном введении наркотиков; у больных групп риска с хронической эндокринной патологией, прежде всего – с сахарным диабетом; у больных с различными заболеваниями, требующими длительного назначения гормональной и цитостатической терапии. Следует помнить, что на фоне постоянно увеличивающегося числа больных с синдромом приобретенного иммунодефицита, неуклонно растет и число больных с ассоциированными со СПИДом инфекциями. По данным S.S. Moon с соавт. (1997), у больных туберкулезным спондилитом в ряде стран СПИД встречается в 30% случаев. Официальная отечественная статистика по этому вопросу отсутствует, однако личный опыт работы одного из авторов книги в клинике для больных с костно-суставным туберкулезом убеждает в том, что в последнее время такие пациенты встречаются все чаше.
Любые анатомические зоны позвоночника и прилежащие к нему ткани потенциально могут быть вовлечены в воспалительный процесс.
Для обозначения и описания воспалительных заболеваний позвоночника разные авторы используют различные термины, характер которых в значительной мере определяется локализацией (зоной) поражения.
Термин «инфекционные» в данной статье применяется не для обозначения поражений позвоночника при инфекционных заболеваниях, а для обозначения его локальных бактериальных либо вирусных поражений
Клиническая терминология, используемая при воспалительных заболеваниях позвоночника (Calderone R.R.,Larsen M., CapenDA., 1996)
Пораженные отделы позвоночника | Пораженные структуры | Используемые названия заболеваний |
Передний отдел позвоночника | Тела позвонков | Остеомиелит позвоночника Спондилодисцит Спондилит Туберкулезный спондилит или болезнь Потта |
Межпозвонковые диски | Дисцит Паравертебральный абсцесс | |
Паравертебральные пространства | ||
Псоас-абсцесс Ретрофарингеальный абсцесс Медиастинит, эмпиема | ||
Задний отдел позвоночника | Подкожные пр-ва | Поверхностная раневая инфекция Инфицированная серома( при наличии инородных тел, в т.ч. имплантатов) Глубокая раневая инфекция |
Субфасциальные пр-ва | Параспинальный абсцесс Остеомиелит, спондилоартрит | |
Задние элементы позвонков | Глубокая раневая инфекция | |
Позвоночный канал | Эпидуральное пр-во | Эпидуральный абсцесс, эпидурит |
Оболочки спинного мозга | Менингит | |
Субдуральное пр-во | Субдуральный абсцесс | |
Спинной мозг | Миелит, интрамедуллярный абсцесс |
Этиологический фактор имеет ведущее значение в определении патогенеза воспалительных заболеваний позвоночника и тактики их лечения. В зависимости от этиологии, выделяют следующие виды воспалительных заболеваний позвоночника:
- инфекционные заболевания позвоночника или собственно остеомиелиты. Среди них следует выделить:
- первичный остеомиелит, возникающий при отсутствии других видимых очагов инфекции;
- вторичный гематогенный или септический (метастатический) остеомиелит;
- вторичные посттравматические остеомиелиты – раневые (огнестрельные и неогнестрельные);
- контактный остеомиелит при наличии первичного очага воспаления в паравертебральных мягких тканях и
- ятрогенные остеомиелиты, развивающиеся после диагностических процедур и хирургических вмешательств;
- инфекционно-аллергические воспалительные заболевания позвоночника – ревматоидный артрит, болезнь Бехтерева и др.;
- паразитарные поражения позвоночника при шистосоматозе, эхинококкозе и др.
Остеомиелиты позвоночника по характеру преимущественного поражения костных структур позвонка или межпозвонкового диска с контактными отделами тел позвонков подразделяют на спондилиты и спондилодисциты. В зависимости от морфологических особенностей инфекционного процесса выделяют две группы остеомиелитов позвоночника:
- пиогенные или гнойные остеомиелиты, которые по характеру течения заболевания могут быть острыми и хроническими. Следует отметить, что понятие хронического воспаления подразумевает прежде всего не длительность заболевания, а морфологическую структуру патологического очага. По типу выделяемой бактериальной микрофлоры остеомиелиты могут быть неспецифическими (стафилококковые, стрептококковые, вызванные Coli-флорой) или специфическими (тифозные, гоноррейные и др.);
- гранулематозные остеомиелиты, среди которых по этиологии выделяют три клинических варианта: микобактериальные (туберкулезные), микотические (грибковые) и спирохетные (сифилитические) спондилиты.
Туберкулезный спондилит или болезнь Попа (клинику заболевания в конце 17-го века описал Persival Pott). Характерной особенностью заболевания является его медленное и неуклонное прогрессирование при естественном течении, ведущее к тяжелейшим косметическим и неврологическим осложнениям: грубым деформациям позвоночника, парезам, параличам, нарушению тазовых функций. П.Г. Корнев (1964,1971) выделил в клиническом течении туберкулезного спондилита следующие фазы и стадии:
- преспондилитическую фазу, характеризующуюся возникновением первичного очага в теле позвонка, протекающую, как правило, без локальных клинических симптомов и крайне редко диагностируемую своевременно;
- спондилитическая фазу, для которой свойственно прогрессивное развитие болезни с яркими клиническими симптомами, проходящее в свою очередь через несколько клинических стадий:
- стадия начала характеризуется появлением болей в спине и ограничением подвижности позвоночника;
- стадии разгара соответствует появление осложнений патологического процесса в позвоночнике: натечных абсцессов, кифотической деформации (горба) и спинномозговых расстройств;
- стадии затихания соответствует улучшение состояния и самочувствия больного, а рентгенологические изменения в виде возможного блокирования тел позвонков свидетельствуют о стабилизации процесса. Тем не менее, для этой стадии характерно сохранение остаточных каверн в позвонках и остаточных, в том числе кальцинированных, натечных абсцессов.
- Постспондилигпическая фаза характеризуется двумя особенностями:
- наличием вторичных анатомо-функциональных нарушений, связанных с ортопедическими и неврологическими осложнениями спондилита, и
- возможностью обострений и рецидивов болезни при активизации неустраненных отграниченных очагов и абсцессов.
Типичными осложнениями туберкулезного спондилита являются абсцессы, свищи, кифотическая деформация и неврологические расстройства (миело/радикулопатии).
Локализация и распространение абсцессов при туберкулезном спондилите определяется уровнем поражения позвоночника и анатомическими особенностями окружающих его тканей. В связи с расположением очага воспаления в теле позвонка, возможно распространение абсцесса за его пределы в любом направлении: кпереди (превертебрально), в стороны (паравертебрально) и кзади от тела позвонка в сторону позвоночного канала (эпидурально.
С учетом анатомических особенностей паравертебральных тканей и межфасциальных пространств на разных уровнях, абсцессы могут выявляться не только возле позвоночника, но и в отдаленных от него областях.
Локализация абсцессов при туберкулезном спондилите
Уровень поражения позвоночника | Локализация абсцессов |
| 1. Шейные позвонки | а) ретрофарингеальный, б) околозатылочный, в) абсцесс заднего средостения (характерен для поражения нижнешейных позвонков). |
| 2. Грудные позвонки | а) внутригрудные паравертебральные; б) поддиафрагмальные (характерны для поражения Т1-Т12 позвонков). |
| 3. Поясничные позвонки | а) псоас-абсцессы, с возможным распространением под пупартовой связкой по ходу lacuna musculorum на передневнутреннюю поверхность бедра и в подколенную область; б) локальные околопозвоночные абсцессы (редко); в) задние абсцессы, распространяющиеся через поясничный треугольник в поясничную область. |
4. Пояснично-крестцовый отдел и крестцовые позвонки | а) пресакральный, б) ретроректальный, в) ягодичный, распространяющийся по ходу грушевидных мышц до наружной поверхности тазобедренного сустава. |
Одним из типичных осложнений туберкулезного спондилита является кифотическая деформация позвоночника. В зависимости от внешнего вида деформации, выделяют несколько вариантов кифозов:
- пуговчатый кифоз характерен для локального поражения одного-двух позвонков. Подобные деформации чаще развиваются у пациентов, заболевших во взрослом возрасте;
- пологий трапециевидный кифоз типичен для распространенных поражений, обычно не сопровождающихся тотальной деструкцией тел позвонков;
- угловой кифоз характерен для распространенных поражений, сопровождающихся тотальной деструкцией тел одного или нескольких позвонков. Подобные разрушения, как правило, развиваются у лиц, заболевших в раннем детском возрасте. Деформация неизбежно прогрессирует по мере роста ребенка при отсутствии адекватного хирургического лечения. Именно для обозначения угловых кифозов терминологический комитет Scoliosis Reseach Society (1973) рекомендует использовать термин gibbus, или собственно горб.
Неврологические осложнения туберкулезного спондилита могут быть связаны как с непосредственным сдавлением спинного мозга, так и с его вторичными ишемическими нарушениями. Принято дифференцировать нарушения функции спинного мозга (миелопатии), спинномозговых корешков (радикулопатии) и смешанные расстройства (миелорадикуло-патии).
Вопросы качественной оценки миело/радикулопатий при туберкулезном спондилите широко дискутируются в литературе. Наибольшее практическое применение получили те классификации параплегии (парапарезов) при болезни Потта, которые весьма схожи с детализированной шкалой Frankel. Следует, однако, отметить, что автор одной из классификаций К. Kumar (1991) считает необходимым внести изменения в шкалу Frankel применительно к туберкулезному спондилиту на том основании, что «..для данного заболевания характерно постепенное развитие компрессии и большое распространение по протяженности».
Классификация Tub. (1985) неврологических расстройств при туберкулезном спондилите
| Степень парапареза | Клиническая характеристика |
| I | Нормальная походка без какой-либо моторной слабости. Возможно выявление клонуса стоп и их подошвенного сгибания. Сухожильные рефлексы нормальные или оживлены. |
| II | Жалобы на дискоординацию, спастичность или затруднения при ходьбе. Сохранена способность самостоятельной ходьбы с или без внешней поддержки. Клинически – спастические парезы. |
| III | Выраженная мышечная слабость, больной прикован к постели. Выявляется спастическая параплегия с преобладанием тонуса разгибателей. |
| IV | Спастическая параплегия или параплегия с непроизвольными спастическими сокращениями сгибателей; параплегия с преобладанием тонуса разгибателей, спонтанными спастическими сокращениями сгибателей, потерей чувствительности более, чем на 50%, и с тяжелыми сфинктерными нарушениями; вялая параплегия. |
Классификация Pattisson (1986) неврологических расстройств при туберкулезном спондилите
| Степень парапареза | Клиническая характеристика |
| Отсутствие неврологических расстройств. | |
| I | Наличие пирамидных знаков без нарушения чувствительности и моторных расстройств при сохраненной возможности ходьбы. |
II (А) | Неполная потеря движений, нарушений чувствительности нет, сохранена возможность самостоятельной ходьбы либо ходьбы с внешней помощью (поддержкой). |
| II (В) | Неполная потеря движений, нарушений чувствительности нет, ходьба утрачена. |
III | Полная потеря движений. Нарушений чувствительности нет, ходьба невозможна. |
| IV | Полная потеря движений, чувствительность нарушена или утрачена, ходьба невозможна. |
| V | Полная потеря движений, тяжелые или тотальные нарушения чувствительности, потеря контроля над сфинктерами и/или спастические непроизволь ные сокращения мышц. |
Приведя указанные классификации, отметим, что в собственной работе мы предпочитаем все же пользоваться модифицированной для детского возраста шкалой Frankel, которая приведена нами в главе 7, посвященной позвоночно-спинальной травме.
Среди воспалительных заболеваний позвоночника наиболее своеобразным и наименее изученным является анкилозирующий спондилит или болезнь Мари-Штрюмпеля-Бехтерева. В отечественной литературе заболевание впервые описано В.М. Бехтеревым (1892) под названием «Одеревенелость позвоночника с искривлением». Возможность сочетания анкилозирующего спондилита с поражением крупных (т.н. «корневых») суставов конечностей – тазобедренных и плечевых, впервые была отмечена зарубежными авторами, которые назвали патологию «ризомелическим спондилезом». Патогенез анкилозирующего спондилита точно не известен, общепризнанными в настоящее время считаются инфекционно-аллергические и аутоиммунные механизмы развития патологии.
Клинические формы болезни Бехтерева
Клиническая форма | Клинические особенности |
| Центральная (с изолированным поражением позвоночника и крестцово-подвздошных сочленений) | Кифозный вид – кифоз грудного отдела позвоночника с гиперлордозом шейного отдела (описан В.М.Бехтеревым как поза «просителя») Ригидный вид – отсутствие поясничного лордоза и грудного кифоза («доскообразная» спина) |
| Ризомелическая | Поражение позвоночника, крестцово-подвздошных сочленений и «корневых» суставов (плечевых и тазобедренных). |
| Скандинавская | Ревматоидоподобная, протекающая с поражением мелких суставов. Диагноз устанавливается по типичным изменениям крестцово-подвздошных сочленений и позвоночника. |
| Периферическая | Поражение крестцово-подвздошных сочленений, позвоночника и периферических суставов: локтевых, коленных, голеностопных. |
| Висцеральная | Независимо от стадии поражения позвоночника, протекает с поражением внутренних органов (сердца, аорты, почек, глаз) |
Юношеская | Начало заболевания по типу моно- или олигоартрита, часто – стойкие кокситы с поздно развивающимися рентгенологическими изменениями: субхондральным остеопорозом, костными кистами, краевой узурацией |
К настоящему времени описаны шесть клинических форм болезни Мари-Штрюмпеля-Бехтерева.
Своеобразие вертебрального синдрома при туберкулезном спондилите объясняется обездвиживанием позвоночника, а рентгенологическая картина – сочетанием остеопороза позвонков с уплотнением кортикальных пластинок и анкилозированием дугоотростчатых суставов, что приводит к образованию типичных рентгенологических симптомов «бамбуковой палки» и «трамвайных рельсов».
Своеобразие клинических форм, нечеткость ранних клинических проявлений и неизбежное прогрессирование болезни Бехтерева приводило многих авторов к неоднократным попыткам определить те признаки, наличие которых позволило бы установить диагноз при начальных проявлениях заболевания. В литературе эти признаки описываются как «диагностические критерии» с указанием в названии тех мест, где проходили конференции, на которых они были приняты.
Диагностические критерии болезни Бехтерева
| Критерии | Клинические признаки |
| «Римские» диагностические критерии (1961) | Боль и скованность в крестцово-подвздошной области, продолжающиеся более 3 месяцев и не уменьшающиеся в состоянии покоя; боль и скованность в грудном отделе позвоночника; ограничение движений в поясничном отделе позвоночника; ограничения двигательной экскурсии грудной клетки; в анамнезе – ирит, иридоциклит и их последствия; рентгенологические признаки двустороннего сакроилеита. |
| «Нью-Йоркские» диагностические критерии (1966) | Ограничение подвижности поясничного отдела позвоночника в трех направлениях (сгибание, разгибание, боковые наклоны); боли в грудопоясничном и поясничном отделах позвоночника в анамнезе или при обследовании; ограничение экскурсий грудной клетки при дыхании, составляющих менее 2,5 см (измеряется в области 4 межреберья). |
| «Пражские» диагностические критерии (1969) | Боль и скованность в крестцово-подвздошной области; боль и скованность в грудном отделе позвоночника; ограничение движений в поясничном отделе позвоночника; ограничение экскурсии грудной клетки; ирит в анамнезе или в настоящее время. |
Дополнительные признаки начальных проявлений (Чепой В.М., Астапенко М.Г.) | Боль при пальпации области симфиза; поражение грудиноключичных суставов; уретрит в анамнезе. |
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Источник
