Боли в позвоночнике хирург
Боли в спине – распространённая жалоба. Обычно о боли в спине говорят, когда ощущается боль в области поясницы. Иногда в таких случаях говорят, что «защемило спину». По данным последних исследований из каждых пяти человек четверо хотя бы раз в жизни испытывали подобную боль.
Подобнее о боли в пояснице>>>
Еще одна типичная локализация боли в спине – под правой или левой лопаткой или между лопатками.
Подробнее о боли под лопаткой>>>
С возрастом боль в спине встречается чаще, – среди пожилых людей каждый второй время от времени испытывает подобные боли.
Боль в спине может иметь различный характер: быть острой, колющей, жгучей, ноющей, тянущей, может отдавать (иррадиировать) в другие части тела (например, в грудную клетку, ноги, живот, половые органы). Боль может быть случайной, или постоянной.
Прислушиваясь к боли, человек обычно задает себе два вопроса: надо ли обращаться к врачу, и – к какому врачу идти при боли в спине? Постараемся ответить на эти вопросы.
Причины боли в спине
Боль в спине может быть вызвана различными причинами. Только опытный врач на основании осмотра пациента и данных назначенных им лабораторных и инструментальных исследований, может правильно поставить диагноз и назначить эффективный курс лечения.
Причиной боли в спине могут быть:
- неврологические заболевания:
- остеохондроз позвоночника (дегенеративное повреждение межпозвоночных дисков);
- спондилоартроз (дегенеративные изменения межпозвоночных суставов);
- спондилёз (деформация позвонков за счет разрастания костной ткани);
- грыжи межпозвоночных дисков;
- искривление позвоночника (сколиоз, кифоз);
- эндокринные заболевания, например, остеопороз (снижение плотности костной ткани вследствие нарушения обмена веществ). Это заболевание часто протекает скрытно, и жалоба на боль в спине может быть единственной жалобой пациента);
- заболевания органов дыхания (например, плеврит);
- заболевания почек: гломерулонефрит, пиелонефрит, мочекаменная болезнь;
- опухолевые заболевания;
- а также многие другие заболевания внутренних органов, сосудов и мягких тканей.
Подобное разнообразие возможных причин и заставляет человека задумываться, к какому врачу обращаться при болях в спине. Но не стоит превращать это в препятствие на пути к помощи, которую может дать профессиональная медицина.
Факторы, способствующие проявлению боли в спине
Если надлежащее лечение не проводится, боль в спине чаще всего носит повторяющийся характер, когда периоды относительно недолгого хорошего самочувствия сменяются вернувшейся болью. Обострение состояния может быть спровоцировано:
- поднятием тяжестей;
- длительным нахождением в неудобной позе;
- переохлаждением;
- инфекцией.
Что делать, чтобы спина не болела? Профилактика болей в спине
Для того чтобы снизить риск возникновения заболеваний, способных вызывать боль в спине, врачи «Семейного доктора» рекомендуют:
- спать на удобной постели с упругим и жёстким матрацем;
- стараться сохранять правильную осанку;
- не находиться долгое время в одной позе. При работе за компьютером или вождении автомобиля необходимо делать перерывы, дающие возможность потянуться, размяться, подвигаться;
- при работе сидя правильно организовывать рабочее место. Стул должен быть со спинкой, желательно с подлокотниками и подголовником, чтобы была возможность откинуться и расслабить мышцы спины и шеи. Предплечья не должны находиться на весу, необходимо следить, чтобы они полностью лежали на столе;
- не ходить в обуви на высоких каблуках более двух часов подряд;
- избегать резких поворотов и наклонов туловища. Если необходимо что-либо поднять с пола, желательно присесть, а не наклоняться;
- при длительном нахождении в положении стоя (при поездке в общественном транспорте или ожидании в общественном месте) находить точку опоры (опереться на что-либо рукой или прислониться спиной);
- не набирать избыточный вес;
- избегать поднятия тяжестей;
- заниматься лечебной физкультурой, плаванием или фитнесом.
Когда при боли в спине обращаться к врачу?
Если симптом проявился в первый раз, ему обычно не придают значения. И действительно, разовые боли вряд ли свидетельствуют о чём-либо, серьёзно угрожающем нашему здоровью. Боль может уйти и больше не вернуться. Но гораздо чаще боли в спине возвращаются. И в этом случае следует обратиться к врачу, а не заниматься самолечением.

Врачебная консультация необходима, если Вы сталкиваетесь с одной из следующих ситуаций:
- вы часто чувствуете боль в спине при напряжении или физической нагрузке;
- боль в спине возникает эпизодически (время от времени);
- ощущение боли не проходит в течение 3-4 дней.
Боль в спине может свидетельствовать о запущенных патологических процессах и опасных заболеваниях. Не откладывайте обращение к врачу, если:
- боль носит постоянный характер и локализована в одном месте;
- в положении лёжа боль не уменьшается, или боль возникает в ночное время, когда Вы спите;
- боль в спине сопровождается повышением температуры;
- боль в спине сопровождается онемением конечностей (это может проявляться по утрам), напряжением мышц или чувством вялости в ногах и руках.
Если в случае постоянных или повторяющихся болей в спине, вовремя не провести диагностику и не начать лечение заболевания, его развитие может привести к необратимым последствиям и инвалидности. Так, хронический или острый воспалительный процесс в почках может привести к почечной недостаточности, а оставленный без лечения остеохондроз – к образованию грыж Шморля.
К какому врачу идти, если болит спина?
На вопрос, к какому доктору идти, если болит спина, стандартный ответ такой: если у Вас появилась боль в спине, лучше всего обратиться на первичный прием к врачу общей практики или терапевту. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- компьютерная томография (например, шейного или поясничного отдела позвоночника);
- МРТ позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
Если у пациента в течение длительного времени есть болевые проявления и нет эффекта от консервативного лечения, то в таких случаях хирургия позвоночника может быть единственным оптимальным вариантом лечения. Старение, неправильная механика тела, травмы и структурные аномалии могут повреждать позвоночник, что приводит к боли в спине и другим симптомам, таким как боль в конечностях и / или онемение или даже слабость в руках или ногах.
Что относительно консервативного лечения?
Перед хирургическим вмешательством (если речь не идет об экстренной операции) следует провести полноценный курс консервативного лечения, включающего медикаменты, физиотерапию, ЛФК, корсетирование. Пробный период консервативного лечения варьируется, но обычно от шести недель до шести месяцев – это общий таймфрейм.
Хирургия позвоночника может быть рекомендована, если нехирургическое лечение не позволяет облегчить симптомы.
Хирургия рассматривается только в случаях, когда может быть точно определен источник боли, такой как грыжа межпозвоночного диска, сколиоз или спинальный стеноз.
Кому показана хирургия позвоночника?

Оперативное лечение может быть вариантом, если консервативные процедуры не оказали эффекта, и боль остается постоянной и изнурительной. Хирургия позвоночника часто более предсказуемо купирует ассоциированную боль или онемение, которые могут распространяться на одну или обе конечности ( руки или ноги).
Эти симптомы часто связаны с компрессией корешков спинного мозга. Компрессия нервных корешков может возникать по целому ряду причин, в том числе:
• Проблемы с диском. Выпирающие большие грыжи межпозвонковых дисков могут иногда слишком сильно давить на спинномозговые корешки и влиять на их функции.
• Костные разрастания. Остеоартрит может привести к появлению костных разрастаний на позвоночнике. Эта избыточная костная ткань, чаще всего, образуется в фасеточных суставах на задней части позвоночника и может сузить пространство для прохождения нервных корешков через фораминальные отверстия.
Нередко точную причину болей в спине не удается определить сразу, даже если методы визуализации обнаруживают наличие грыжи диска или остеофитов, так как такие морфологические изменения могут быть случайном находкой при обследованиях по другому поводу и не вызывать какие-либо симптомы.
Открытая операция или минимально инвазивная хирургия?

Традиционно хирургия позвоночника обычно проводится как открытая операция. Это влечет за собой проведение большого разреза , чтобы хирург мог посмотреть и получить доступ к анатомическим структурам позвоночника. Тем не менее, технология продвинулась до такой степени, что многие заболевания можно лечить с помощью малоинвазивных методов.
Поскольку минимально инвазивная хирургия позвоночника (MISS) не включает длинные разрезы, а хирурги избегают открытого манипулирования мышцами и тканями, окружающими позвоночник, то это приводит к сокращению времени операции. В целом, уменьшение интраоперационной (во время операции) манипуляции мягкими тканями приводит к уменьшению послеоперационной боли и более быстрому выздоровлению.
Визуализация во время операции на позвоночнике
Использование КТ-визуализации во время операции позволяет хирургам получать изображения тканей в режиме реального времени, что повышает качество хирургических манипуляций.
Кроме того, имплантаты, такие как стержни или винты, могут быть размещены в тканях с большей степенью точности, чем при обычных операциях.
При компьютерном контроле изображения, полученные до операции, совмещаются с изображениями, полученными во время операции пациента, что дает представление в реальном времени об анатомическом положении и помогают хирургу ориентироваться во время операции. Обычно используются предоперационная компьютерная томография (КТ) и интраоперационная флюороскопия (рентгеновское обследование в реальном времени), так как они позволяют хирургам работать с высоким уровнем точности и безопасности.
Но не всем пациентам показана операция с использованием контроля с помощью томографии. В некоторых случаях пациентам предпочтительнее проведение открытой операции.
Хирургические подходы
Независимо от того, открыта ли операция на позвоночнике или под рентгеновским контролем, оперативный доступ можно получить с разных сторон. Они называются хирургическими подходами:
- Передний подход: как следует из названия, хирург получает доступ к позвоночнику с передней части тела, через брюшную полость.
- Задний подход: разрез проводится на спине.
- Боковой подход: доступ к позвоночнику осуществляется сбоку.
Типы процедур при хирургии позвоночника
Чаще всего причиной болей в спине являются два состояния:
- Давление на один или несколько корешков .
- Тяжелая дегенерация одного или нескольких элементов позвоночника (включая диски и фасеточные суставы).
Для пациентов с компрессией нервных структур первым вариантом действия является выполнение одной из процедур декомпрессионной хирургии.
Декомпрессия – это общий термин, используемый для описания удаления материала, оказывающего давление на корешок.
Например, если грыжа межпозвоночного диска или остеофит сдавливают корешок, хирург попытается удалить небольшую часть диска или остеофита – этого достаточно, чтобы облегчить боль.
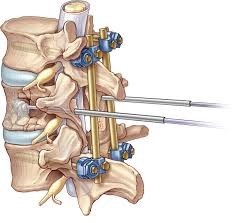
Для пациентов, страдающих дегенерацией, например, остеохондрозом или спондилоартрозом, декомпрессия не будет работать – так как структуры позвоночника имеют патологические изменения, и эффективность декомпрессии будет низкой, независимо от того, сколько материала удалено во время операции. И если эти патологические ткани должны быть удалены, позвоночник станет неустойчивым. Чтобы решить эту проблему, пациент может пройти процедуру стабилизации, которая может использоваться в сочетании с декомпрессионной хирургией. Если, например, хирург удаляет существенный кусочек материала во время декомпрессии, то это может привести к нестабильности позвоночника, и может потребоваться дополнительная операция.
Итак, во-первых, важно выяснить, что именно вызывает боль, – это защемленный нервный корешок или дегенеративный диск или фасеточный сустав? Или комбинация факторов?
Типы декомпрессионной хирургии позвоночника
В эту категорию входит большое количество операций на позвоночнике. Надо понимать , что при операции декомпрессии удаляется материал, который оказывает давление на нервный корешок , что приводит к боли, слабости или онемению. Часто операция декомпрессии сама по себе решает проблему, и пациенты могут избавиться от боли и восстановить трудоспособность.
Ламинэктомия / ламинотомия
Ламина представляет собой костную «крышу», покрывающую спинномозговый канал, который проходит через позвоночник. Сама пластинка не часто является проблемой, но хирургу, возможно, потребуется удалить часть пластинки, чтобы получить доступ к проблемной области – позвоночному каналу или нервному корешку.
Во время ламинотомии хирург удаляет небольшое количество пластинки; фораминальная ламинотомии требует еще меньшего удаления и разреза. В некоторых случаях эти более мелкие процедуры – все, что необходимо для того, чтобы войти в канал и успешно решить проблему компрессии корешка.
Фасетэктомия
Дегенерирующий фасеточный сустав может увеличиваться или могут формироваться костные разрастания (остеофиты), что будет приводить к компрессии близлежащего нервного корешка. Возможно, потребуется удалить небольшую часть фасеточного сустава, чтобы получить доступ к поврежденному дегенерацией диску. В любом случае, выполняется фасетэктомия. Фасеточные суставы имеют жизненно важное значение для общей устойчивости позвоночника, поэтому в зависимости от того, какая часть сустава удалена, может потребоваться дополнительная операция для стабилизации.
Фораминотомия
Межпозвонковое отверстие является выходным каналом для нервов, покидающих позвоночный канал. Если этот проход по какой-то причине становится меньше, он будет сдавливать нервы, вызывая боль. Во время операции фораминотомии хирург пытается восстановить пространство для нервного корешка, удаляя небольшие части материала на внутренней стороне прохода – верхнюю часть ножки, фасеточные суставы по бокам и диск.
Дискэктомия
Если грыжа межпозвоночного диска достаточно выпячивается, то она оказывать давление на близлежащие нервные структуры. Удаление части диска( дискэктомия), обычно достаточно для облегчения боли, но для доступа к грыже диска может потребоваться сопутствующая ламинэктомия или фасетэктомия.
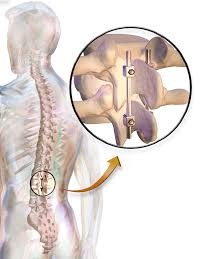
Виды хирургических операций для стабилизации позвоночника
Пациентам, перенесшим операцию на позвоночнике, может потребоваться процедура стабилизации по одной из двух причин:
- Во время операции декомпрессии было удалено значительное количество тканей, и позвоночник стал неустойчивым.
- Перед операцией была выявлена ??нестабильность двигательных сегментов из-за множественных рецидивных грыж дисков или изношенных фасеточных суставов.
Спондилодез
Спинальное слияние – традиционный метод, используемый для стабилизации позвоночника. Во время слияния хирург удаляет диск и фасеточные суставы и вставляет в возникший дефект костный трансплантат, который фиксируется с помощью винтов и стержней. Такая фиксация позволяет позвонкам срастись . Но сращенные позвонки значительно снижают диапазон движений .
Замена диска
Для очень небольшого числа пациентов, у которых есть изолированная проблема с одним диском и здоровыми окружающими фасеточными суставами, замена диска поможет стабилизировать позвоночник.
Тотальная замена диска

Тотальная замена суставов – новая альтернатива слиянию. Эта операция позволяет хирургам решать проблемы декомпрессии и обеспечивает необходимую стабильность, заменяя не только поврежденный диск, но и восстанавливая функцию фасеточных суставов
Спинальный инструментарий
Примеры спинальных инструментов включают в себя пластины, костные винты, стержни и межблочные устройства; хотя есть другие типы устройств, которые хирург может рекомендовать для лечения патологии позвоночника. Целью инструментария является стабилизация или фиксация позвоночника в положении до тех пор, пока слияние не завершится.
- Межпозвонковый кейдж – это постоянный протез, остающийся в позвоночнике для того, чтобы поддерживать высоту фораминального отверстия и декомпрессию после операции.
- Интерспинальные технологические устройства (ISP) уменьшают нагрузку на фасеточные суставы, восстанавливают высоту фораминального канала и обеспечивают стабильность для улучшения клинического исхода операции.
- Винты помогают удерживать тело позвонка на месте до полного слияния.
- Некоторые пациенты подвержены риску плохого слияния позвонков. Чтобы помочь избежать проблем со слиянием, хирург может рекомендовать стимуляцию роста костной ткани.
Существуют различные типы стимуляторов; те, которые имплантированы внутрь и наружные.
Если хирургическое лечение является единственным средством лечения, то нужно понять, что минимально инвазивная хирургия позвоночника дает много преимуществ.
Прежде чем согласиться на ту или иную хирургию позвоночника пациенту рекомендуется пройти консультацию нескольких специалистов, так как хирурги могут придерживаться разных мнений о том, когда следует действовать, какой тип операции выполнять, а также – для некоторых заболеваний позвоночника – оправдана ли операция вообще.
Источник
Осложнения после операции на позвоночнике могут возникать из-за наличия у пациента тяжелых сопутствующих заболеваний, нарушений свертываемости крови, ошибок медперсонала при подготовке и выполнении хирургических вмешательств. Причиной могут быть выраженные патологические изменения позвоночного столба или индивидуальные особенности его строения, мешающие хирургу качественно выполнить необходимые манипуляции.
Операционные шрамы через 3 месяца после операции.
Операции чаще всего делают людям с остеохондрозом и его осложнениями (грыжами межпозвонковых дисков, стенозом позвоночного столба, деформацией или нестабильностью отдельных отделов позвоночника). Показаниями также могут быть тяжелые травмы, сколиоз, радикулит, спондилоартроз и т.д.
Общие осложнения
Возникают вне зависимости от вида хирургического вмешательства. Возникают после дискэктомии, ламинэктомии, спондилодеза, протезирования межпозвонковых дисков, хирургического лечения сколиоза и врожденных дефектов строения позвоночного столба. Такие осложнения развиваются после операций на шейном, поясничном, крестцовом отделах позвоночника.
Последствия анестезии(наркоза)
Возникают довольно редко. Могут быть вызваны вредным воздействием средств для наркоза, недостаточным опытом или ошибками анестезиолога, неадекватной оценкой состояния или некачественной предоперационной подготовкой пациента.
Возможные осложнения наркоза:
- механическая асфиксия;
- аспирационный синдром;
- нарушения сердечного ритма;
- острая сердечная недостаточность;
- психозы, бред, галлюцинации;
- рвота или регургитация;
- динамическая кишечная непроходимость.
Чтобы избежать нежелательных последствий анестезии, перед операцией человеку необходимо пройти полноценное обследование. Обо всех выявленных заболеваниях нужно обязательно сообщить анестезиологу. При подготовке к наркозу врач должен учесть возможные риски, выбрать подходящие препараты, адекватно рассчитать их дозировку.
Любопытно! При выходе из наркоза у многих пациентов появляется тошнота и рвота. Они легко купируются 1-2 таблетками или уколом.
После интубации практически всех больных беспокоит першение в горле. Неприятный симптом исчезает спустя несколько дней.
Тромбоэмболические осложнения
Тромбоз глубоких вен нижних конечностей и ТЭЛА могут возникать при многих хирургических вмешательствах. Их появления можно избежать с помощью медикаментозной профилактики и ранней мобилизации пациента. Поэтому всем больным перед операцией обязательно назначают кроворазжижающие средства.
Тромбоз нижних конечностей.
При развитии тромбоэмболических осложнений пациентам надевают компрессионные чулки и повышают дозу антикоагулянтов. Лечение проводят под контролем состояния свертывающей системы крови.
Инфекционные осложнения
Развиваются примерно у 1% больных. Послеоперационные инфекции могут быть поверхностными или глубокими. В первом случае воспаляется только кожа в области разреза, во втором – воспаление распространяется на глубокие ткани, область вокруг спинного мозга, позвонки.
Признаки инфекционных осложнений:
- покраснение и отек в области послеоперационной раны;
- неприятный запах от дренажа;
- гнойные выделения с раны;
- усиливающаяся боль в спине;
- повышение температуры и появление мелкой дрожи.
Гнойное воспаление операционной зоны.
Поверхностные инфекции хорошо поддаются лечению. Обычно врачам достаточно удалить инфицированные швы и назначить антибиотики. При глубоких инфекциях больным требуются повторные операции. Инфекционные осложнения после операции на позвоночнике с применением металлоконструкций могут привести к удалению имплантированных винтов или пластин.
Проблемы с легкими
Нарушение функций дыхательной системы возникает в случае интубации пациента. Причиной может быть воздействие медикаментозных препаратов, механическое повреждение дыхательных путей, аспирация желудочного содержимого или занесение инфекции с интубационной трубкой. Длительный постельный режим нередко приводит к развитию застойной пневмонии.
В послеоперационном периоде медперсонал следит за тем, чтобы пациент глубоко дышал и выполнял кашлевые движения. В профилактических целях больному разрешают как можно раньше садиться и вставать с постели. Если развития пневмонии избежать не удалось – ее лечат с помощью антибиотиков и постурального дренажа.
Кровотечения
Вероятность спонтанного кровотечения особенно высока при операциях с передним или боковым доступом. При их выполнении врачи вынуждены вскрывать брюшную полость или «пробираться» к позвоночнику через клетчаточные пространства шеи. Во время сложных манипуляций даже самый опытный специалист может повредить крупный сосуд или нерв.
Боковой доступ.
Чтобы облегчить доступ к операционному полю, врачи тщательно следят за правильностью укладки пациента. С целью уменьшения кровопотери они используют контролируемую гипотензию. Параллельно с этим медики внимательно следят за тем, чтобы у больного не возникли ишемические повреждения спинного мозга, сетчатки, нервных сплетений, нервов нижней конечности.
Интраоперационные кровотечения менее опасны тех, которые возникают в послеоперационном периоде. Первые останавливают еще в ходе хирургического вмешательства. При вторых пациентам требуется экстренная повторная операция.
Повреждения мозговой оболочки, спинного мозга, нервных корешков
Во время выполнения манипуляций хирург может повредить твердую оболочку, которая окружает спинной мозг. Подобное случается во время 1-3% операций. Если врач сразу же заметил и ликвидировал проблему – человеку можно не беспокоиться. В противном случае у больного могут возникнуть серьезные осложнения.
Последствия утечки спинномозговой жидкости:
- сильные головные боли;
- менингит;
- энцефалит;
- миелит.
Если нарушение целостности мозговой оболочки выявляют в послеоперационном периоде – человека оперируют еще раз.
В редких случаях у пациентов может страдать спинной мозг или выходящие из него нервные корешки. Их повреждение обычно приводит к локальным парезами или параличам. К сожалению, подобные неврологические расстройства плохо поддаются лечению.
Переходный болевой синдром
Характеризуется болью в позвоночно-двигательных сегментах, расположенных рядом с прооперированной частью позвоночника. Неприятные ощущения возникают из-за чрезмерной нагрузки на данный отдел позвоночного столба. Патология чаще встречается среди пациентов, которым делали спондилодез. После операции по удалению грыжи позвоночника данное осложнение развивается крайне редко.
Фиксация поясничного отдела.
Облегчить боли в спине после операции вы можете с помощью лекарственных препаратов, физиопроцедур, специальных упражнений. Обратитесь к лечащему врачу чтобы тот подобрал вам оптимальную схему лечения.
Осложнения в шейном отделе
Операции на шейном отделе позвоночника могут осложняться повреждением нервов, сосудов, мышц или шейных органов. В послеоперационном периоде у некоторых пациентов могут смещаться установленные металлоконструкции.
Таблица 1. Осложнения при разных доступах к позвоночнику.
| Передняя хирургическая экспозиция | |
| Повреждения поворотных гортанных, верхних ларингеальных или гипоглоссальных нервов. | Поворотный гортанный нерв может повреждаться вследствие сдавления эндотрахеальной трубкой или из-за его чрезмерного растяжения во время операции. Патология развивается у 0,07-0,15% больных и приводит к временному или стойкому параличу голосовых связок.Верхний ларингеальный нерв (С3-С4) страдает при переднем доступе к верхней части шейного отдела позвоночника. При его повреждении пациенты жалуются на проблемы со взятием высоких нот при пении.Гипоглоссальный нерв травмируется в 8,6% случаев при доступе к позвоночнику (С2-С4) через передний треугольник шеи. Его повреждение приводит к дисфагии и дизартрии. |
| Повреждение пищевода | У 9,5% пациентов появляется дисфагия. В большинстве случаев она проходящая и вскоре исчезает без каких-либо последствий.Перфорация пищевода возникает всего в 0,2-1,15% случаев. Ее причиной могут быть интраоперационные повреждения, инфекционные осложнения, смещение установленных металлоконструкций и т.д. Перфорацию лечат хирургическим путем. |
| Повреждение трахеи | Может быть вызвано травмой во время интубации или прямой хирургической травмой. Повреждение трахеи очень опасно, поскольку может осложниться пролапсом пищевода, медиастенитом, сепсисом, пневмотораксом, стенозом трахеи или трахео-пищеводной фистулой. Патологию также лечат хирургически. |
| Повреждения сосудов шеи | При выполнении манипуляций на уровне С3-С7 хирург рискует задеть позвоночную артерию. Частота интраоперационных повреждений сосуда составляет 0,3-0,5%. Из-за неправильной хирургической диссекции или чрезмерной тракции у пациента могут пострадать сонные артерии. При повреждении сосудов хирург сразу же восстанавливает их целостность. |
| Задняя хирургическая экспозиция | |
| Дисфункция спинномозгового корешка С5 | Обусловлена его анатомическими особенностями и возникает вследствие чрезмерных тракций в ходе хирургического вмешательства. Обычно проявляется в послеоперационном периоде и исчезает на протяжении 20 дней.В целях профилактики данного осложнения врачи могут выполнять фораминотомию – увеличение размера межпозвонкового отверстия на уровне С5. |
| Постламинэктомический кифоз | Частота кифотических деформаций после многоуровневой ламинэктомии составляет 20%. Примечательно, что послеоперационный кифоз чаще встречается у молодых пациентов. Он развивается постепенно, приводя к мышечному перенапряжению и хронической боли в шее. Специфической профилактики и лечения патологии не существует. |
Осложнения после операций по удалению грыжи поясничного отдела
В 15-20% случаев хирургические вмешательства на пояснице безуспешны и не улучшают самочувствие больного. Основная причина этого – слишком тяжелое состояние пациента. К неудачному исходу лечения приводит поздняя диагностика, низкая квалификация оперирующего хирурга, плохая материально-техническая оснащенность больницы или использование низкокачественных фиксирующих конструкций.
Во время хирургический манипуляций иногда случаются повреждения аорты, идущих к ногам крупных сосудов, спинного мозга, спинномозговых корешков, нервов пояснично-крестцового сплетения. Все это приводит к развитию опасных осложнений (внутреннее кровотечение, дисфункция тазовых органов, нарушение сексуальных функций и т.д.).
Британская ассоциация хирургов-вертебрологов (The British Association of Spine Surgeons, BASS) подсчитала частоту летальных исходов при операциях на поясничном отделе позвоночника. При лечении спинального стеноза смертность составляет 0,003%, спондилолистеза – 0, 0014%.
Замена межпозвонковых дисков и установка фиксирующих приспособлений при спондилодезе может приводить к массе осложнений. Наиболее частые из них – переломы или несращения позвонков, формирование ложных суставов, смещение винтов, пластин или стержней. Во всех этих случаях пациенту требуется повторное хирургическое вмешательство.
Источник
