Боли при спондилезе в поясничном отделе позвоночника

Спондилез пояснично-крестцового отдела позвоночника: симптомы и лечение
Спондилёз поясничного отдела позвоночника – тяжёлая патология, с которой сталкиваются пациенты разного возраста. Высокие нагрузки, поднятие тяжестей, естественное старение организма, сбои в обменных процессах ухудшают состояние различных отделов скелета.
Дистрофические изменения в переднебоковых отделах межпозвоночного диска наблюдаются не только у пожилых людей. Врачи с сожалением отмечают: «Болезнь помолодела». Как предупредить спондилёз? Что делать, если болезнь прогрессирует? Давайте разбираться.

Что это такое?
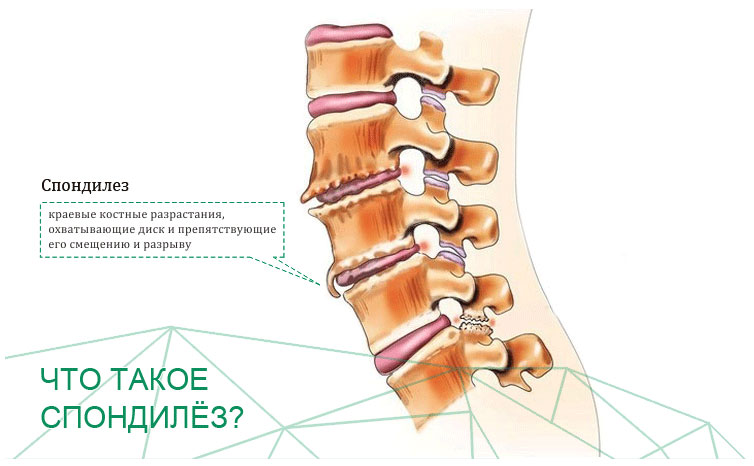
Спондилез – патологический процесс, характеризующийся дистрофическими изменениями в межпозвонковых дисках. При этом страдает не полностью весь межпозвонковый диск, а наружное фиброзное кольцо, его переднебоковые отделы. В этой зоне формируются остеофиты – патологические разрастания костной ткани позвонков. В обиходе остеофиты иногда называют шипами.
Почему развивается?
Дегенеративные изменения позвонков, да и костно-суставной системы в целом, приходиться на сорокалетний возраст и старше. Однако не все люди подвержены этому заболеванию.
Существуют определенные факторы, которые провоцируют данную патологию.
- Травмы или микротравмы позвоночника — регенерация поврежденных структур может пойти в патологическом направлении, в результате образуется избыточная костная масса.
- Малоподвижный образ жизни — при котором происходит атрофия мышечно-связочного аппарата и наблюдаются дегенеративные процессы в суставах.
- Искривление позвоночника — неправильное распределение силы тяжести способствует деформации позвонков и перенапряжению мышц, вследствие чего запускаются репаративные процессы и образовываются шипы.
- Нарушение обмена веществ — вследствие чего избыточные соли кальция откладываются в суставных щелях, вызывая образование остеофитов, ведь кальций стимулирует рост костной ткани.
- Длительная статическая нагрузка на позвоночник — к ней относиться: сидение за рабочим столом долгое время не меняя положения или чтение книги в постоянной позе. Во время этого происходит сильное давление на определенные позвонки, которые в свою очередь реагируют на этот фактор, вызывая увеличение своей площади. Со временем эта реакция становиться патологической, в результате чего начинают образовываться костные выступы.
Первая стадия заболевания может себя никак не проявлять, однако с прогрессированием и увеличением остеофитов появляются соответствующие симптомы.

Какие симптомы?
Проявления спондилёза пояснично-крестцового отдела позвоночника изменяются по мере прогрессирования заболевания:
- В подавляющем большинстве случаев спондилез поясничного отдела позвоночника поражает 4 и 5 поясничные позвонки, на ранней стадии болезненных ощущений практически нет, подвижность позвоночника не ограничена;
- По мере разрастания костных выростов усиливается раздражение передней связки, появляются ноющие, тупые боли в зоне поясницы;
- Если пациент на этом этапе обращается за врачебной помощью, то на рентгенограмме уже видны костные выросты;
- Характерный признак спондилёза – снижение или прекращение болевых ощущений, если пациент принимает «позу эмбриона» или наклоняется вперёд. Нагрузка на продольный связочный отдел снижается, больной испытывает облегчение;
- По мере разрастания остеофитов усиливается напряжение в области поясницы. Постепенно ухудшается трофика межпозвоночных дисков, усиливается сосудистый спазм;
- Расстояние между позвонками уменьшается, усиливается давление на корешки нервных окончаний. Боль усиливается, отдаёт в ноги, проявления спондилёза напоминают приступы радикулита;
- Нередко при деформирующем спондилёзе немеют нижние конечности;
- Прогрессирование патологии усиливает боли в спине, затрудняет передвижение, частично или полностью теряется трудоспособность.
Интенсивность болей, их продолжительность зависят от стадии развития спондилеза. Если вы заметили у себя хотя бы два признака из приведенных выше, это веский повод пройти обследование.
Диагностика
Прежде чем лечить симптомы спондилоартроза, рекомендуется провести диагностику заболевания с целью определения его локализации, а также степени поражения нервных окончаний.
Для этого проводятся: компьютерная томография, или КТ; магнитно-резонансная томография, или МРТ.
Благодаря этим мероприятиям врач может увидеть текущее состояние позвоночника, нервных окончаний, ширину канала и высоту межпозвоночных дисков. В частности, посредством КТ выявляется наличие стеноза.
Кроме этого, назначается рентгенографическое обследование. Он позволяет определить, имеются ли остеофиты. Такое обследование также дает понять, насколько подвижны позвонки. Важно понимать, что при первых симптомах следует обращаться к врачу, ведь только в таком случае лечение патологии будет наиболее эффективным.
Как лечить спондилез?
Лечение спондилеза пояснично-крестцового отдела позвоночника должно быть комплексным, проводиться под постоянным контролем специалиста. Больному нужно подготовиться к тому, что процесс восстановления будет длительным, а для остановки патологического процесса придется принимать определенные лекарственные препараты и заниматься лечебной физкультурой всю жизнь. Зато такое серьезное отношение к рассматриваемому заболеванию позволит исключить раннюю инвалидность, сохранить работоспособность на долгие годы.

Медикаментозное лечение
Лечение спондилеза с помощью медикаментов носит симптоматический характер. Однако эта часть терапии не менее важна, чем другие. Устранение проявлений болезни помогает вернуть пациента к повседневной деятельности и повысить качество жизни.
В качестве лечения могут выступать следующие медикаментозные средства:
- НПВП – устраняют боль, отек, воспаление в области спины.
- Витамины группы B – применяются при наличии неврологической симптоматики, улучшают обмен веществ в нервной ткани.
- Глюкокортикостероиды – гормональные препараты с большим количеством побочных явлений. Применяются при неэффективности НПВП.
- Миорелаксанты – устраняют спазм мышц поясницы, который часто наблюдается при спондилезе.
- Местные раздражающие средства – помогают избавиться от боли без системного эффекта. Если пациенту достаточно этих средств, не следует применять другие обезболивающие.
Конкретные препараты и дозировки подбираются индивидуально. Врач должен оценить состояние пациента, назначить правильное комбинированное лечение. [adsen]
Физиотерапия
Физиотерапевтические процедуры при лечении спондилеза поясничного отдела:
- Грязевые аппликации и ванны – общее успокаивающее действие, снятие спазмов, улучшают отток лимфы.
- Прогревания – восстанавливают и ускоряют обмен веществ в пораженной зоне.
- Электрофорез – курсовые назначения позволяют купировать болевые проявления, способствуют восстановлению обмена веществ, снимают воспалительные процессы.
- Вакуумная терапия – помогает ускорению вывода токсинов, улучшению кровоснабжения, повышению функциональности связочного аппарата.
- Электромиостимуляция – улучшает мышечное питание, снимает болевые проявления.
Массаж
Методы мануальной терапии показывают хорошие результаты при лечении поясничного спондилеза, поэтому зачастую назначаются врачом в составе комплексной терапии. Массаж не проводится при острой форме спондилеза, во всех остальных случаях он способствует улучшению эффекта от всего лечения.
Начиная процедуру, массажист преследует одну из четырех целей:
- снять напряжение тканей мышц;
- восстановить общий тонус организма;
- уменьшить проявления болевого синдрома;
- улучшить кровоснабжение и обменные процессы в пораженном участке.
Перед процедурой массажа необходимо ознакомиться с противопоказаниями:
- грибок;
- гнойные поражения кожных покровов;
- опухоли;
- повышение температуры тела;
- присутствие в организме любого воспаления;
- туберкулез в активной форме;
- варикозное расширение вен;
- кровотечения;
- остеомиелит;
- воспаление лимфоузлов.
В целях профилактики возможных осложнений также необходимо следовать указаниям мануального терапевта и соблюдать во время процедуры массажа следующие нормы:
- несколько первых процедур должны быть щадящими;
- движения проводятся только снизу вверх — по направлению течения лимфы;
- 2 часа перед массажем нельзя есть;
- больной должен лежать на твердой поверхности (отдельные манипуляции могут проводиться в кресле или на стуле);
- массажист не может трогать позвоночник – прорабатываются только мягкие ткани.
При этом продолжительность каждого сеанса может варьироваться в зависимости от конкретной техники и состояния больного, Курс лечения включает, как правило, от 10 до 15 процедур.
Упражнения
Примерные упражнения при поясничном спондилезе (каждое повторять 5-6 раз):
- Лежа на спине, руки прямые вдоль тела, сгибать ноги в коленях и подтягивать их к груди.
- Встать на четвереньки, поднять голову и медленно прогнуть поясницу, вернуться в исходное положение.
- Положение то же, поднять голову и разогнуть ногу, вытянув ее назад, затем так же с другой ногой.
- Положение то же, опустить предплечья до пола, вернуться в исходное положение.
- Лечь на спину, руки за голову, ноги согнуть в коленях и подтянуть к животу, обхватить колени руками и подтянуть к ним голову, вернуться в исходное положение.

Профилактика
Она состоит в устранении причин возникновения пояснично-крестцового спондилеза. Победить две из них, старение и наследственность, невозможно. Все остальное поддается корректировке.
Для профилактики болезни стоит:
- Уменьшить массу тела при ее избытке;
- Правильно питаться, употребляя полезные для позвоночника блюда с желатином;
- Давать позвоночнику правильную физическую нагрузку;
- Расслаблять «забитые» мышцы;
- Носить поддерживающий корсет.
Все эти меры способны не только исключить появление заболевания, но и замедлить его развитие при уже имеющемся диагнозе.
Источник
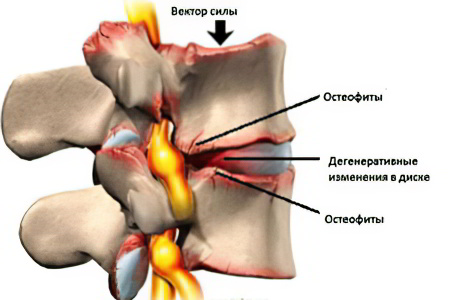
Спондилез встречается довольно часто. Болезнь сопровождается дегенеративными и дистрофическими изменениями позвоночника. Пострадать может как один, так и несколько его отделов. При заболевании разрушаются позвоночные диски, которые представлены эластичными тканями. Это приводит к сужению щелей между позвонками, в результате чего суставы начинают тереться друг о друга. Такая патология становится причиной острой боли.
Организм запускает компенсаторный механизм в попытке уменьшить трение. Поэтому на поверхности позвонков формируются шипы. Они называются остеофитами. Эти наросты оказывают давление на нервные волокна, что способствует усилению болевых ощущений.
Спондилез – это хроническое заболевание, которое часто поражает пожилых людей.
Содержание:
- Спондилез – что это такое?
- Причины спондилеза
- Классификация
- Стадии спондилеза
- Симптомы при спондилезе различных отделов
- Чем опасно заболевание?
- Диагностика спондилеза
- Лечение спондилеза
- Профилактические меры
Спондилез – что это такое?
Спондилез – это хроническое заболевание опорно-двигательного аппарата, характеризующееся дегенеративно-дистрофическими изменениями позвоночного столба. В патологический процесс могут вовлекаться любые его отделы, но чаще всего страдает пояснично-крестцовая зона. На начальных стадиях развития болезни симптомы напоминают остеохондроз, поэтому человек не спешит за медицинской помощью. По мере прогрессирования патологии, она дает о себе знать все сильнее. Особенно ярко выражены будут неврологические нарушения в том случае, когда спондилез поражает шейный отдел позвоночника.
Причины спондилеза
На ранних стадиях развития болезни ее симптомы отсутствуют. Характерная неврологическая симптоматика появляется гораздо позже, когда в патологический процесс вовлекаются нервные волокна.
Причины, которые способны привести к развитию спондилеза:
Нарушения в обменных процессах.
Возрастные изменения в организме.
Чрезмерная нагрузка на позвоночник, которая приводит к стойким спазмам.
Длительные статические нагрузки на позвоночник.
Гиподинамия.
Инфекции.
Наследственная предрасположенность.
Опухолевые новообразования.
Классификация
В зависимости от места сосредоточения патологического процесса, различают следующие виды спондилеза:
Шейный спондилез.
Спондилез грудного отдела.
Спондилез пояснично-крестцового отдела.
Симптомы заболевания будут различаться, в зависимости от того, какой отдел подвергся поражению.
Стадии спондилеза
Спондилез все время прогрессирует.
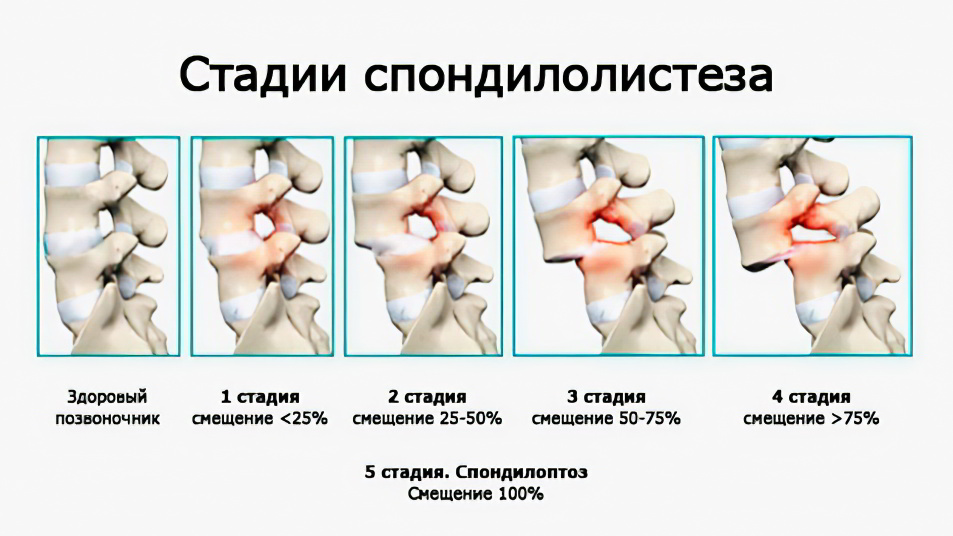
С течением времени он пройдет 3 стадии своего развития:
Первая стадия. В теле позвонка формируются небольшие отростки, которые не выходят за его пределы. Поэтому симптомы болезни человека не беспокоят.
Вторая стадия. Остеофиты продолжают свой рост, что становится причиной ограничения подвижности позвоночника. Человек начинает испытывать ноющие боли. Они набирают силу при физической нагрузке, при воздействии на организм холода или сквозняка.
Третья стадия. Позвонки срастаются друг с другом, что становится причиной полной неподвижности позвоночника. Человек страдает от сильных болей, у него повышается мышечный тонус. Уровень мочевой кислоты в мышцах достигает критических отметок. По мере прогрессирования заболевания, самочувствие человека ухудшается.
Чаще всего болезнь поражает от 1-2-3 позвонок в шейном или в поясничном отделе. Реже страдает грудной отдел.
Симптомы при спондилезе различных отделов
Симптомы спондилеза могут быть как едва заметными, так и весьма интенсивными. Болезнь имеет хроническое течение и при отсутствии лечения приводит к тому, что человек становится инвалидом.
Шейный отдел
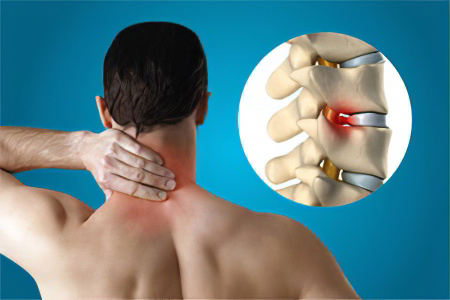
Спондилез шейного отдела позвоночника диагностируется часто, что обусловлено запросами современной жизни. Многие люди трудятся в интеллектуальной сфере, которая вынуждает их длительное время находиться в статическом положении.
К основным симптомам спондилеза шейного отдела позвоночника относят:
Периодические боли. Они отдают в кисти, в пальцы, в руку, в плечо.
Скованность в шейном и плечевом отделе позвоночника. Возникает она в утренние часы.
Онемение в области поражения.
Слабость в руках, пальцах и кистях.
Головные боли с иррадиацией в затылок.
Нарушение равновесия.
Трудности с проглатыванием пищи.
Грудной отдел позвоночника
Грудной отдел позвоночника спондилез поражает реже, но в данном случае болезнь будет приводить к выраженным симптомам, среди которых:
Боль в спине, в ее верхней и в нижней части.
Боль при наклоне и выпрямлении туловища.
Скованность в спине в утренние часы.
Особенностью болезненных ощущений является то, что возникают они с одной стороны туловища, слева или справа. Во время пальпации пораженных участков, боль будет сосредотачиваться вдоль позвоночника, а также с передней стороны грудной клетки.
Поясничный отдел позвоночника
При поражении поясничного отдела страдает чаще всего 4 и 5 позвонок. Боль может быть сосредоточена как с одной, так и с обеих сторон.
К основным симптомам патологии относят:
Боль, которая появляется и пропадает время от времени.
Скованность в поясничном отделе в утренние часы.
Боль, которая становится слабее после физических нагрузок.
Онемение в области поясницы.
Ишиалгия.
Нарушение походки.
Чувство покалывания в нижней части спины, в ногах и в стопах.
Нарушения в работе кишечника и мочевого пузыря. Функции этих органов страдают редко, чаще всего такое происходит при сдавлении конского хвоста.
При наклоне вперед, боль проходит. У человека может развиваться перемежающаяся хромота, но она будет ложной, так как боль при ней пропадает, когда он сгибает спину «калачиком».
Защемление нервных окончаний и радикулит развивается в том случае, когда спондилез поясничного отдела позвоночника сочетается с остеохондрозом.
Чем опасно заболевание?
На ранней стадии развития спондилеза какие-либо патологические симптомы отсутствуют. Однако без проводимого лечения болезнь будет прогрессировать. Шейный спондилез приводит к тому, что нарушается кровоток в позвоночных артериях, из-за чего больной может терять сознание, либо его будут преследовать панические атаки.
В дальнейшем спондилез может приводить к утрате моторных навыков, к ухудшению подвижности. Человек может стать инвалидом, так как определенный участок позвоночника просто будет иммобилизован.
Диагностика спондилеза
Диагностика спондилеза на ранних стадиях его развития представляет определенные трудности. Заболевание развивается постепенно, а боли, которые оно вызывает можно спутать с болями при остеохондрозе.
Поэтому врач должен уточнить у пациента следующие вопросы:
Как давно у человека возникли болезненные ощущения.
Что предшествует появлению болей.
Куда иррадиирует боль.
Какие факторы способствуют усилению болезненных ощущений.
После проведенного опроса врач оценивает объем движений, которые доступны больному. Он просит его повернуть голову в разные стороны, поднять ее вверх, опустить вниз. Следующим шагом является оценка чувствительности, выявление патологических рефлексов, определение мышечной силы и способности сохранять равновесие.
Выявить признаки развивающегося спондилеза можно с помощью рентгенографии. На снимке будут обнаружены остеофиты.
При подозрении на миелопатию показано прохождение таких инструментальных методов обследования, как:
МРТ. Методика дает информацию о повреждении нервных стволов.
КТ. Этот метод является более информативным, чем рентгенография.
Электромиография и исследование нервной проводимости. Для оценки проводимости нервов, к коже больного крепят электроды, через которые подаются электрические импульсы различной частоты. Это позволяет оценить проводимость нервных волокон, а именно, скорость и силу передаваемых сигналов. ЭМГ требует местного обезболивания, так как для проведения исследования в мышцу вводят игольчатый электрод. После этого оценивают электрический потенциал мышцы. Чаще всего ЭИГ и исследование нервной проводимости проводят в комплексе.
Лечение спондилеза
Дегенеративные процессы, которые запускаются у больного спондилезом, являются необратимыми.
Лечение заболевания, независимо от его разновидности, преследует следующие цели:
Устранение воспалительной реакции, купирование болей.
Снятие спазма с мышц.
Улучшение питания диска за счет нормализации кровообращения.
Регулирование обменных процессов.
Замедление скорости разрушения элементов позвоночника.
К наиболее эффективным лекарственным средствам относят:
Диклофенак.
Ибупрофен.
Напроксен.
Целекоксиб.
Эторикоксиб.
НПВС можно использовать не всем больным со спондилезом. Препарат не назначают пациентам с тяжелыми поражениями сердца, с патологией печени и почек, с бронхиальной астмой, гипертонией, язвой желудка и 12-перстной кишки.
Миорелаксанты. Эти препараты позволяют снять спазмы с мышц, устранить судороги и болезненные сокращения с них. Они оказывают на мышечные волокна расслабляющий эффект.
Пациентам со спондилезом назначают Диазепам. Однако его прием сопряжен с развитием седативного эффекта, у человека усиливается сонливость, может появиться головокружение. Не следует использовать этот препарат, если человек принимает спиртные напитки, либо собирается водить автомобиль. Лечение должно продолжаться не более 10 дней.
Поливитамины. Они представляют собой комплексы полезных веществ, которые позволяют укрепить ткани, улучшить подвижность суставов и повысить иммунитет в целом.
Препараты, которые могут быть использованы в лечении спондилеза:
Кокарнит. Больному назначают по 1-2 ампулы в сутки. Курс продолжается 10 дней. Повторно пройти его можно будет только через полгода.
ВИТАБС артро. В день принимают по 2 таблетки, запивая их достаточным количеством воды.
Флексиново. Препарат принимают курсом, который может продолжаться около 3 месяцев. Больному назначают по 1 капсуле в утреннее и вечернее время.
Нормализация микроциркуляции. Эти препараты назначают для того, чтобы не допустить формирования тромбов, так как они способствуют нормализации кровообращения за счет расширения сосудов.
Препараты, которые могут быть назначены пациентам со спондилезом:
Бетагистин. Принимают препарат по 1-2 таблетки 2 раза в сутки.
Агапурин. Принимают препарат по 2 драже 3 раза в сутки. Курс должен продолжаться 7 дней.
Хондропротекторы. Хондропротекторы чаще всего назначают в том случае, когда у больного диагностируют спондилез шейного отдела. Эти препараты позволяют восстанавливать хрящевую ткань, улучшать метаболические процессы и устранять боль. Добиться улучшения самочувствия можно уже через 14-21 день после начала терапии.
Препараты, которые назначают пациентам со спондилезом:
Алфлутоп. Больному каждый день ставят инъекции лекарственного средства (10 мг). Курс лечения должен составлять 20 суток.
Румалон. Пациенту препараты вводят внутримышечно (2 мл) каждые 3 суток. Курс состоит из 15 уколов. Как вариант, доза может быть уменьшена до 1 мл. Интервал во времени сохраняют, но курс увеличивают до 25 инъекций.
Артрадол. Курс может состоять из 25-35 инъекций по 100 мг. Ставят их с перерывом в один день. Дозу могут увеличивать до 200 мг, но делают это после того, как будет поставлено четыре первых укола.
Антидепрессанты. Если человек страдает от сильнейших болей, то ему может быть показан прием антидепрессантов. Назначить их может только врач и на непродолжительный срок. Дозу подбирает доктор в индивидуальном порядке.
Антидепрессанты оказывают влияние на ЦНС, поэтому боль становится менее интенсивной. Их прием приводит к седативному эффекту, к улучшению качества сна и нормализации психических функций.
Препараты, которые могут быть назначены пациенту со спондилезом:
Амитриптилин. Дозировка составляет 25 мг, принимают препарат 1 или 2 раза в день.
Дулоксетин. Дозировка составляет 60 мг, принимают препарат 1 раз в день.
Доксепин. Дозировка составляет 25 мг, принимают препарат 1 или 2 раза в день.
Паравертебральные. Постановка паравертебральных блокад позволяет избавиться от болей, устранить мышечный спазм. Их назначают только в том случае, человек страдает от сильных болезненных ощущений, купировать которые другими лекарственными средствами невозможно.
Блокады выполняют с применением Лидокаина или Новокаина 0,5-1%. Инъекции вводят в мышцы, окружающие позвоночник. Доза может составлять до 60 мл. Больной во время процедуры должен оставаться в неподвижном состоянии.
Вазоактивные средства. Их использование позволяет расширить сосуды, за счет чего улучшается питание пораженных тканей.
При спондилезе вазоактивные препараты назначают в форме инъекции:
Ксантинола никотинат концентрацией 15%. Дозировка составляет 2-4 мл. Препарат вводят внутримышечно.
Никотиновая кислота концентрацией 1%. Ее назначают на срок до 10 дней. Чтобы во время терапии не пострадала печень, необходимо включать в рацион продукты, которые являются источником метионина, например, творог.
Аскорбиновая кислота концентрацией 5%. Препарат вводят по 1 мл каждый день. Также ее можно принимать в таблетированной форме. Максимальная суточная доза составляет 500 мг.
Препараты для восстановления тканей. Их назначают с целью ускорения регенеративных процессов, а также для профилактики формирования тромбов в сосудах.
Препараты, которые могут быть использованы для лечения спондилеза:
Контрактубекс. Его используют в форме геля, который наносят на поясничную область в 0,5-1 см каждый день. Лечение должно продолжаться не дольше месяца.
Экстракт алоэ. Препарат наносят на пораженный участок в количестве 1 мл и растирают. Лечебный курс не должен продолжаться более 20 дней.
Хирургическое лечение
Показания к оперативному вмешательству пациентам со спондилезом:
У больного защемлен нервный ствол.
Имеется компрессия спинного мозга.
Есть реальный риск поражения нервной системы.
Боль невозможно устранить другими способами.
Нужно понимать, что операция не позволит добиться выздоровления. Она направлена на то, чтобы приостановить патологический процесс разрушения тканей позвоночника и устранить боль.
Хирургическое вмешательство может быть следующих видов:
Передняя дискэктомия. Она показана в том случае, когда деформированный диск оказывает давление на нервные волокна.
Цервикальная ламинэктомия. В ходе ее проведения хирург удаляет костные разрастания, которые оказывают давление на спинной мозг.
Протезирование межпозвоночного диска. В ходе ее проведения собственный диск пациента заменяют искусственным. Эта методика является инновационной, поэтому нет данных относительно ее эффективности во отдаленном периоде времени.
Физиотерапевтические методы лечения поясничного спондилеза

Физиотерапевтическое лечение позволяет уменьшить боль, улучшить проводимость нервных волокон, ускорить метаболические процессы в организме, нормализовать кровообращение.
Процедуры, которые показаны пациентам со спондилезом:
Лечение ультразвуком.
Электрофорез с новокаином.
Лечение диадинамическими токами.
Выполнение ЛФК.
Тибетская медицина
Методы тибетской медицины, которые используют в лечении спондилеза:
Иглорефлексотерапия.
Точечный массаж и обычный массаж
Моксотерапия.
Магнитно-вакуумная терапия.
Стоун-терапия.
Введение стероидов в триггерные точки
Введение стероидов в триггерные точки, в эпидуральное пространство и в суставы позволяет избавиться от боли, вызванной спондилезом.
Заслуженый врач Украины, врач-невропатолог “Медицинского центра Берсенева” Берсенев Владимир Андреевич рассказывает о таких заболеваниях позвоночника, как спондилез и спондилоартроз:
Профилактические меры
Лучшей профилактикой спондилеза является ведение активного образа жизни. Каждый день нужно выполнять утреннюю гимнастику, несколько раз в неделю следует тренироваться дома, либо в спортивном зале.
Если человек с силу профессиональных обязанностей вынужден долгое время сидеть, то нужно периодически делать разминку. Важно следить за осанкой.
Значение имеет рацион. Питаться нужно правильно. Каждый день организм должен получать витамины и минеральные вещества из продуктов.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование:
Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Источник
