Боль выше поясницы ближе к позвоночнику

Практически каждый человек знает, что такое боль в спине, потому что сталкивался с ней хотя бы однажды. Она может появиться в любом возрасте как из-за воздействия внешних факторов, так и в результате формирования патологий различных внутренних органов. Острая и кратковременная или, напротив, длительная и ноющая, боль в спине выше поясницы значительно влияет на общее состояние человека, снижает степень его трудоспособности и понижает «планку» качества жизни.
Недаром заболевания, протекающие с болями в спине выше или ниже поясницы, относятся к группе патологий, имеющих наивысшее социальное значение. На научные исследования, касающиеся этих болезней, на их диагностику и лечение государством направляются немалые средства, вполне сравнимые с затратами, связанными с сердечно-сосудистыми и онкологическими патологиями.
Теоретическое обоснование болевого синдрома в спине за последние десятилетия претерпело некоторые изменения. Еще 40-50 лет назад считалось, что вызывать любую боль, приступообразную по типу радикулита или умеренную, но почти постоянную, способны лишь воспалительные процессы. Однако, впоследствии на смену этой теории пришло так называемое «вертеброгенное» понимание происхождения болевого синдрома. Оно основывается на том, что болевая импульсация также формируется и при дегенеративных патологиях позвоночника, протекающих с деформацией и разрушением межпозвоночных хрящевых дисков и их воздействием на нервные структуры.
Еще позднее к вертеброгенной теории присоединилась «миогенная», которая объясняет формирование боли также и заболеваниями связочно-мышечного каркаса спины. Эти два взгляда на происхождение выраженных болевых импульсов слева или справа выше поясницы в современной медицине являются ведущими.

Травматические повреждения позвоночника и внутренних органов всегда становятся источниками боли
Основные причины боли
Согласно этим теориям, боль в спине выше поясницы может иметь различное происхождение: воспалительное, дегенеративно-дистрофическое, травматическое. Нередко она объясняется и наличием некоторых врожденных аномалий, которые затрагивают позвоночник, мышцы, связки или внутренние органы. Именно поэтому так разнообразен перечень патологий, являющихся причинами возникновения болей:
- многочисленные заболевания позвоночника;
- патологические состояния мышечно-связочного каркаса;
- болезни внутренних органов брюшной полости и грудной клетки;
- заболевания нервной системы.
Следует отметить и так называемые факторы риска, связанные с условиями внешней среды, особенностями образа жизни и трудовой деятельности человека. Если их воздействие постоянно и значительно, то появление всех вышеперечисленных патологий более вероятно, причем в молодом и среднем возрасте.
К таким предрасполагающим факторам, вызывающим боли в спине выше поясницы, относятся следующие моменты:
- частые переохлаждения, воздействие сквозняков;
- чрезмерные физические нагрузки;
- травматические повреждения;
- вредные привычки, особенно употребление алкоголя;
- профессии, при которых человек длительное время находится в малоподвижном состоянии или неудобной позе, из-за чего нарушается кровоснабжение позвоночника или внутренних органов;
- другие негативные профессиональные факторы – вибрация, перепады температур, высокие температуры в цехах, влияние излучения.
В ряде случаев человек может испытывать воздействие сразу нескольких факторов риска. Разумеется, что в таких ситуациях боль выше поясницы появляется почти со 100%-ной вероятностью. Часто она становится первым сигналом о неблагополучии в организме, но, к сожалению, большинство людей предпочитают ее перетерпеть и не обращаться к врачу, полечившись самостоятельно. Исключением являются случаи, когда защемляется нервный корешок, и боль становится невыносимой.

Иногда лишь сильная мучительная боль заставляет человека прийти в поликлинику
Проконсультироваться со специалистом следует при любой интенсивности болевого синдрома, так как не всегда этот критерий может свидетельствовать о тяжести заболевания. Например, пациент может испытывать умеренную боль в позвоночнике, которая не является постоянной, при многих заболеваниях внутренних органов, находящихся уже на поздней стадии. В таких ситуациях человеку скорее кажется, что болит спина выше поясницы, так как болевые ощущения становятся «отраженными» и отмечаются человеком на значительном удалении от главного очага болезни.
При диагностике очень важна не только локализация болей (справа или слева), но и другие их характеристики. О многом может рассказать интенсивность болевого синдрома, хотя этот параметр и является субъективным, основанным на индивидуальных особенностях восприятия человеком импульсов боли. Важен характер иррадиации (распространения), если она вообще имеется у пациента, а также такие показатели, как длительность приступов, боль сильная «стреляющая», умеренная, но тупая или ноющая.
Всегда обращается внимание и на сочетание этого симптома с другими признаками патологий: нарушения рефлексов и кожной чувствительности, изменения кожного покрова, сохранение подвижности позвоночного столба, наличие синдрома интоксикации, негативные явления со стороны желудка, кишечника, почек, печени. В результате разнообразия патологических симптомов человек может обратиться к специалистам различных специализаций. Чаще всего он приходит на прием к терапевту, невропатологу, хирургу.
Во время врачебного приема учитываются все жалобы пациента, уточняется длительность болевого синдрома, его характеристики и сочетание с другими признаками, а также выясняется наличие сопутствующих заболеваний. Чтобы поставить окончательный диагноз, больной обязательно подвергается лабораторному и инструментальному обследованию. Весь комплекс диагностических мер позволяет быстро и правильно определить, почему у пациента болит спина, и назначить грамотную терапию.
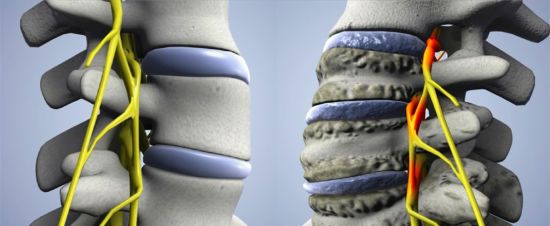
Изменения хрящевых и костных структур приводят к формированию выраженного болевого синдрома
Патологии позвоночного столба
Как показывает клиническая практика, заболевания позвоночника являются самыми частыми причинами появления и развития болевого синдрома в спине. Они могут быть диагностированы даже в детском возрасте, после травм или при наличии врожденных аномалий. Но преимущественно за помощью обращаются люди средних и пожилых лет, что объясняется развитием обширных возрастных изменений в организме.
Болевая импульсация в структурах позвоночника развивается при патологических процессах воспалительного, травматического, дегенеративно-дистрофического, аутоиммунного происхождения. В целом, наиболее частые патологии позвоночного столба с выраженным болевым синдромом можно представить так:
- различные травмы;
- воспалительные процессы;
- патологии межпозвонковых хрящевых дисков и нарушения костной структуры позвонков;
- новообразования.
Травма позвоночника может произойти с любым человеком, особенно если его жизнь или трудовая деятельность обладает определенными факторами риска. Как правило, выраженный болевой синдром в поясничной или грудной зоне у таких пациентов сочетается с неврологическими нарушениями, а сама диагностика не имеет затруднений. Пострадавший должен быть быстро доставлен в стационар, где ему назначается соответствующее лечение.
Патологические изменения воспалительного характера происходят при миелитах (поражение оболочек нервных стволов), остеомиелитах (формирование гнойного очага в костной структуре позвонков), спондилитах. Из них самыми частыми являются спондилиты, или инфекционные процессы в телах позвонков. Воспалительные изменения могут быть специфического происхождения и развиваться при туберкулезе, бруцеллезе, дизентерии, брюшном тифе, а также явиться следствием неспецифических (обычных) вирусно-бактериальных инфекций (ОРВИ, грипп, ангина).

Остеохондроз начинает развиваться уже в среднем возрасте
Инфекционная природа патологий обеспечивает развитие и других характерных симптомов. Так, практически всегда у пациентов, на фоне болей выше поясницы, появляется синдром интоксикации. Наблюдается повышение температуры тела, иногда до довольно высоких значений (39-40 градусов), больной испытывает сильнейшую слабость и озноб, пропадает аппетит. Кроме интоксикационных симптомов, значительно ухудшается подвижность в позвоночнике, а мышцы вокруг патологического очага спазмируются и уплотняются. При остеомиелитах, протекающих с формированием гнойных очагов в надкостнице позвонков, происходит образование свищей, открывающихся на кожном покрове спины. Через них содержимое очагов удаляется наружу.
Лечение воспалительных процессов в позвоночнике всегда длительное, требующее массированных доз и повторных курсов антибактериальных средств.
Если травма или инфекционное поражение позвоночного столба встречаются редко, то от возрастных изменений не застрахован ни один человек. Уже в среднем возрасте начинают прогрессировать негативные процессы в хрящевых дисках между позвонками, уменьшающие их упругость и эластичность. Эти структуры постепенно деформируются, разрушаются, затрагивая целостность нервных образований. В результате формируется остеохондроз шейного, грудного, поясничного отдела позвоночника, проявляющийся снижением подвижности, болями справа или слева выше поясницы или в шее, которые имеют обширную иррадиацию, распространяясь в верхние и нижние конечности, в крестец и копчик, и сочетаются с выраженными неврологическими нарушениями.
В случаях, когда хрящевой диск «расплющивается» и оказывается за пределами тел позвонков, формируются межпозвоночные грыжи, нередко защемляющие располагающиеся рядом нервные корешки. Боль приобретает интенсивный характер, усиливаясь при малейших попытках движений, поэтому человек «замирает» в вынужденной позе. Также весьма выраженными становятся и неврологические симптомы, а мышечный каркас спины, в качестве ответной реакции, спазмируется и становится болезненным.

Неправильная поза во время работы является фактором риска
Нередко источником болевой импульсации являются сами тела позвонков, несколько сместившиеся относительно друг друга (спондилез, спондилолистез) или пораженные процессом остеопороза (разрежение костной ткани). В последнем случае уменьшение прочности позвонков становится фактором, предрасполагающим к травме или к развитию других патологий.
Новообразования позвоночника могут быть доброкачественными или злокачественными, развиваясь из различных тканей. Опухоль, постепенно увеличиваясь в размерах, «поглощает» здоровые структуры, воздействует на все составляющие позвоночного столба, нередко дает метастазы. Кроме болевого синдрома, присутствуют выраженные неврологические нарушения и изменения со стороны внутренних органов.
Болевой синдром при патологиях связок и мышц
Мышечно-связочные структуры спины, окружающие позвоночник, играют важнейшую роль в обеспечении его функциональности. Без них невозможно было бы создать стабильность позвоночного столба и выполнить такое разнообразие движений. Мышечные группы быстро реагируют на любое заболевание позвонков или других структур, чаще всего в виде спазма, имеющего защитное значение. Но есть патологии собственно ткани мышц или связок, при которых формируется выраженный болевой синдром в области спины.
В качестве примера можно привести миозит, или воспаление мышечной ткани. Оно может быть травматического, инфекционного или аутоиммунного происхождения. Кроме боли сзади в спине и в боках, усиливающейся при наклонах или поворотах, отмечается уплотнение мышц и изменение кожного покрова над ними, который при прощупывании очень болезненный.

При миозите воспаленные мышцы болезненны, спазмированы и уплотнены
Нередкой мышечной патологией является миофасциальный синдром. Он может сформироваться после травм, стрессов, переохлаждения, на фоне плохих условий труда или при нарушениях метаболизма в организме. Кроме жалоб пациента на то, что, например, болела спина длительное время, в основном после трудового дня, дополнительно отмечается ухудшение подвижности в позвоночнике и наличие уплотнения мышц.
Болезни внутренних органов с болью в спине
Болевой синдром, ощущаемый пациентом в спине, нередко бывает «отраженным», связанным с заболеваниями внутренних органов. Его источником может стать какое-либо неблагополучие в желудке, кишечнике, сердце, почках, репродуктивных органах. Как правило, боль не является единственным проявлением патологии, присутствуют и другие симптомы болезней. Кроме того, отраженные ощущения сочетаются также с наличием болевых точек, имеющих локализации, характерные для конкретной патологии.
Так, при воспалении поджелудочной железы (панкреатите) главная болезненность отмечается больными в верхней или средней части живота, при этом боль распространяется в левый или правый бок, доходя до позвоночника и принимая опоясывающий характер. Заболевания желудка и кишечника отличаются сочетанием болевого синдрома и диспепсических явлений. При почечных патологиях боль локализуется в основном в поясничной области, распространяясь выше и ниже по спине и дополняясь нарушениями мочеиспускания.
Каждое заболевание, при котором отмечается боль в спине выше поясницы, должно быть своевременно выявлено, с назначением комплексной схемы лечения. В ней, наряду с купированием болевого синдрома, обязательно предусматривается воздействие на причины и механизмы развития патологии.
Источник
Боль в спине выше поясницы явление нередкое и встречается у каждого второго человека хотя бы раз в жизни. Но многие игнорируют неприятный симптом, даже не подозревая, насколько серьезными могут быть заболевания, вызвавшие болезненность. Каковы же причины боли в спине, способные вызвать сильный дискомфорт и другие осложнения?
Причины развития неприятных симптомов
Боль в спине выше поясницы может возникать по разным причинам. Они подразделяются на несколько категорий: болезни позвоночника и заболевания внутренних органов. Но существуют ситуации, когда болезненные ощущения появляются с правой или левой стороны поясницы и это является показателем нормы.
Патологии позвоночника, костей и суставов
Остеомиелит позвоночника – инфекционное поражение позвоночного столба, при котором внутри него образуются гнойные скопления. Основные причины заболевания: пожилой возраст, механическое повреждение позвоночника, хронические заболевания (кариес, отит, тонзиллит и т. д.), инфекционные болезни. Среди молодого населения широко распространено заболевание у наркоманов.
Возбудитель попадает к костям позвонков с током крови и, при недостаточно крепкой иммунной системе, начинает активно размножаться. Больные остеомиелитом ощущают острую боль в месте локализации патологического процесса, поднимается температура тела, появляется озноб, слабость, повышенное потоотделение. Кроме места, где поражен позвоночник, болям мышцы с левой и правой части спины, имеется отечность и гиперемия пораженных тканей.
Остеопороз – хроническое прогрессирующее заболевание скелета, при котором происходит размягчение плотности костной ткани. Распространенно заболевание преимущественно среди женщин, особенно в период климакса и менопаузы. Причиной остеопороза могут стать большой стаж курения, злоупотребление спиртным, недостаточная физическая активность, неправильное питание и дефицит кальция в организме, длительный прием гормональных средств, неправильная работа щитовидной, поджелудочной железы и надпочечников.
Долгое время заболевание может протекать бессимптомно, а появляются лишь тогда, когда болезнь имеет выраженную степень, проявляющееся в частых переломах костей. Кроме этого, уменьшается рост примерно на 2–3 см, появляется сильная сутулость, указывающая на перелом позвонков, резкие боли с обеих сторон от позвоночного столба, судороги нижних конечностей в ночное время и рано утром, ногти становятся ломкими и расслаиваются, волосы начинают сечься и выпадать.
Остеосаркома – злокачественное новообразование, появившееся из костной ткани. Чаще всего развивается как самостоятельное заболевание, но были зарегистрированы случаи появления ее на фоне хронического остеомиелита. Отличие остеосаркомы от других опухолей заключается в бурном течении и раннем развитии метастаз.
Болевой синдром по характеру может чуть напоминать ревматическую миалгию, миозит и т. д., с ростом самой опухоли в процесс вовлекаются и соседние ткани, как результат – болезненность усиливается. Мягкие ткани становятся отекшими, появляется сеть мелких вен над пораженной областью. Спустя некоторое время, боль становиться крайне сильной, начинает лишать нормального сна, при этом обезболивающие препараты перестают помогать

Заболевания, несвязанные с опорно-двигательным аппаратом
Существует немало причин, которые вызывают боль в спине и при этом несвязаны с ней. Чаще всего можно диагностировать у пациентов следующие патологии:
- кровотечения в малом тазу или брюшной полости;
- сдавление нервных окончаний в грудине;
- гинекологические заболевания;
- расслаивающаяся аневризма аорты;
- язвенная болезнь желудка и 12-перстной кишки;
- расстройство в работе органов пищеварения;
- опоясывающий лишай;
- дисфункция органов мочевыделительной системы;
- доброкачественные и злокачественные новообразования;
- заболевания сердечно-сосудистой, дыхательной системы.
В большинстве случаев, боль при этих патологиях локализуется немного выше поясницы или по бокам от нее.
Прежде, чем избавиться от боли в спине, проконсультируйтесь у специалиста. Причин появления боли достаточно много, так же и лечение будет совершенно разным. Если принимать препараты, не назначенные врачом, то можно нанести еще больший вред своему здоровью.
Когда боль является показателем нормы
Беременность – прекрасный период, когда женщина вынашивает ребенка. Но иногда, это время прерывается неприятными симптомами, такими как боль в позвоночнике или другой части спины. Явление это нередкое, сталкивается с ним практически каждая женщина, начиная со второго триместра беременности. Связано это с тем, что в организме вырабатывается гормон релаксин, способствующий расслаблению мышц и суставов.
Происходит прибавка в весе, изменяется центр тяжести вперед и появляется дополнительная нагрузка на позвоночник, кроме того, растущий плод и матка сдавливают кровеносные сосуды и нервы рядом с позвоночным столбом. Боль в области поясницы самая распространенная, но может отдавать в плечи, верхнюю часть спины, грудную клетку. Начиная с 38 недели беременности, у женщины начинают появляться ложные схватки, которые сопровождаются тупой болью в области живота и сзади спины, усиливающейся при движении или любом изменении положения тела.

Тянущая боль в поясничной области во время беременности не является патологией, если нет других симптомов отклонений
Как избавиться от проблемы
Терапия всегда зависит от причины развития болей и направлена на то, чтобы ликвидировать симптомы патологии. Практически в каждом случае допустим прием обезболивающих или спазмолитических средств.
Если болит спина выше поясницы, то прибегают к следующим методам ее купирования:
- немедикаментозное лечение – с его помощью можно поддерживать нормальное состояние спины за счет проведения лечебной физкультуры, физиотерапевтических процедур, специальных средств для поддержания и фиксации позвоночного столба, ортопедические матрасы и многое другое;
- медикаментозная терапия – помогает купировать болевые ощущения за счет применения обезболивающих лекарственных средств, витаминов группы В, наружных мазей, кремов и т. д.;
- хирургический способ купирования боли – метод, который применяется очень редко и в тяжелых случаях болезни.
Читайте также:
Список препаратов, которые снимают болевой синдром
Когда болит спина выше поясницы и врачом был поставлен диагноз, чаще всего назначаются следующие препараты:
| Название препарата | Группа | Действие лекарственного средства |
| Анальгин, аспирин, спазган, цитрапак, баралангин | Анальгетики-антипиретики | Уменьшают механическое сдавление нервных окончаний, блокируют циклоксигеназ, которая приводит к угнетению синтеза простагландинов в месте воспаления и ЦНС. Нарушают проведение боли, уменьшают воздействие простагландинов на терморегуляцию, увеличивается теплоотдача за счет расширения кровеносных сосудов и потоотделения. |
| Метадон, альфапродин, трамадол, пентазоцин | Наркотические | Связываются с опиатными рецепторами, активизируя их. В зависимости от препарата наблюдаются эффекты: повышается выносливость организма к боли, уменьшается ответная реакция организма на нее и ликвидируется страх. Кроме того, угнетают (угнетение рефлексов, дыхания, кашля и т. д.) или возбуждают (рвота, сужение зрачков, повышение спинно-мозговых рефлексов) ЦНС. Наступает спазм гладкой мускулатуры, изменяется настроение. |
| Кетопрофен, нимесулид, диклофенак, ибупрофен | Нестероидные противовоспалительные | Ингибируют циклоксигеназ, контролирует выработку простагландинов, расслабление гладкой мускулатуры матки. Оказывают противовоспалительное, обезболивающее, жаропонижающее, антиагрегантное действие, угнетают иммунитет и уменьшают чувствительность. |
| Мидокалм, баклофен, Флексин, прендерол | Миорелаксанты | Блокируют рефлексы, имеющие множество синапсов в мышцах, подавляют самостоятельное дыхание, устраняют судорожные припадки, блокируют дрожь на холод и гипертонус гладкой мускулатуры, расслабляют мощные мышечные массивы при вправлении вывихов и переломов. |
Помните! Намного проще предотвратить развитие различных заболеваний, чем потом лечить их. При появлении первых симптомов незамедлительно обращайтесь к специалистам.
Источник
