Боль в позвоночнике на выдохе
Болезненные ощущения по ходу позвоночника при дыхании, а также симптомы, локализованные слева или справа, в пояснице, между лопатками способны извести человека, ограничить его активность и ухудшить качество жизни. Если при вздохе болит спина, нужно провести комплексную диагностику и найти причину. Кроме заболеваний хронического характера в позвоночнике, существуют нарушения в органах, способные вызывать такие симптомы. Они крайне опасны для людей и иногда требуют экстренного медицинского вмешательства.
Особенности болей по локализации
Для постановки верного диагноза врач должен определить, где именно болит в спине у пациента при вдохе или выдохе.
Боль при вдохе справа
Боль в спине при вдохе могут вызывать различные патологии — легкие, инфекция, кости, внутренние органы
Если спина болит справа и тяжело глубоко дышать,это часто указывает на следующие нарушения:
- Герпетическое поражение. Симптомы выраженные, при нажатии на разные точки спины усиливается боль, появляются характерные высыпания, зуд и отечность кожи. Нередко при герпесе возникает слабость и температура.
- Невралгия. Провоцирует это состояние сквозняк или переохлаждение. Невралгия протекает без температуры, но боль усиливается при нажатии на точки между ребрами, а также после физических нагрузок.
- Болезни правого легкого. Туберкулез, плевриты и пневмония правого легкого отдают очень сильной болью справа на спине. При таких нарушениях почти всегда повышается температура и возникает лихорадочное состояние.
- Болезни позвоночника. В спине справа болеть может из-за воспаления, дистрофии или дегенеративных нарушений в позвоночнике: артроз, сколиоз, остеохондроз, грыжа. Все они приводят к ущемлению нервов, что вызывает сильную боль, которая на начальных стадиях не беспокоит в состоянии покоя.
- Болезни печени, желчного пузыря. Холецистит, гепатит, гепатоз и другие нарушения могут вызывать боль в спине, но всегда протекают с симптоматикой со стороны ЖКТ: вздутие, рвота, тошнота, боли в желудке и кишечнике.
- Патологии почек и мочеточников. В этом случае боль при вдохе справа будет локализована ниже лопаток.
Все эти нарушения требуют комплексного лечения, в том числе приема противовирусных средств, НПВС, а также физиотерапевтических процедур, ЛФК и массажа.
Боли при вдохе слева
Причиной болей справа могут быть патологии почек
Очень часто болезненные ощущения слева повторяют причины правосторонних болей. Это может быть невралгия, герпес, заболевания позвоночника, легочные или почечные нарушения. Однако у левосторонних болей есть и специфические причины: болезни селезенки и поджелудочной железы.
Эти два органа почти никогда не «отдают» симптомами в правую сторону. Лечение должен назначать врач, который обнаружил проблему в своей сфере.
Причины болей при вдохе со спины посередине
Если болит позвоночник при вдохе, причиной может быть начальная стадия остеохондроза
Неприятные ощущения, локализованные сзади строго по позвоночнику, очень часто указывают на развитие нарушений именно в этой структуре:
- спондилолистез, особенно при обнаружении в поясничной части;
- остеохондроз, протрузия или грыжа межпозвоночных дисков;
- спондилоартроз, спондилоартрит и другие деструктивные изменения в позвонках.
В середину спины, в позвоночник могут отдавать заболевания внутренних органов: легких, почек, особенно при локализации выше середины спины, патологии пищеварительной системы, невралгии, отдающие в ребра, и герпес.
Важным отличием герпеса от большинства других болезней считается развитие сыпи и воспалений, вызывающих зуд, отечность и покраснение кожи. Если боль появляется только при глубоком вдохе, причиной чаще всего выступает неврологическая патология, при поверхностном дыхании – легочное нарушение.
Боль сопровождается трудностями с дыханием
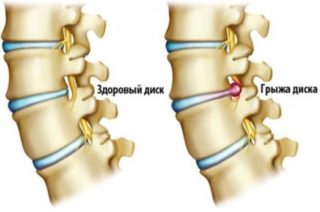
Боль при движении причиняет грыжа межпозвоночного диска
В этом случае пациент испытывает острый дискомфорт, теряет возможность дышать полной грудью. К причинам такого состояния нередко относят травмы органов, мышечные спазмы и гипертонус, ущемление нервных окончаний, легочная патология.
Особенности болей при движении
Если неприятные ощущения возникают, когда пациент дышит и двигается, это в 90% случаев связано с грыжей позвоночника. Поражаться могут разные отделы: верхний, грудной, нижний, или пояснично-крестцовый. Грыжа ведет к воспалению, отеку и ущемлению нервных окончаний, что особенно ярко проявляется при движении.
Боли при выдохе
Если симптом возникает только при выдохе, это указывает: на спазмы мышц органов дыхания, болезни позвоночника, легочные патологии и невралгии. Но такой же симптом может наблюдаться при вирусе герпеса. О болезнях ЖКТ можно забыть, сложности с дыханием на выдохе возникают при них крайне редко.
Причины резкой, скручивающей боли при вдохе
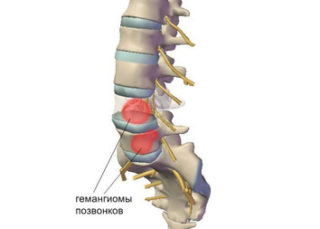
Опухоли позвоночника могут причинять острую боль даже в состоянии покоя
Если при вздохе у пациента возникает очень резкая интенсивная боль, отдающая во все части тела, это указывает:
- на обострение остеохондроза;
- на повреждение позвоночника из-за травмы;
- на воспалительные процессы в легких;
- на острую стадию миозита мышечных тканей;
- на злокачественные или доброкачественные образования, которые давят на нервные окончания.
Иногда острая боль при глубоком вдохе может быть следствием опасных состояний, требующих экстренного вмешательства врачей.
Острые состояния
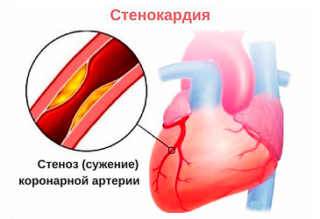
Боль при стенокардии появляется после движения, редко возникает в состоянии покоя
Подробнее следует рассмотреть причины, при которых боль в позвоночнике при вдохе указывает на опасные для жизни состояния. Все они сопровождаются дополнительными симптомами.
- Стенокардия. Боль возникает в грудной клетке, отдает в левую руку и может длиться 15-20 минут после физической нагрузки, даже при ходьбе по лестнице или во время стрессовых переживаний. После нитроглицерина боль проходит. Аналогичные симптомы наблюдаются при нестабильной стенокардии, но она требует экстренной помощи, так как часто становится причиной инфаркта миокарда.
- Инфаркт миокарда. Сопровождается сильной болью в груди, повышенной потливостью, бледностью и ощущением сжимания в области грудной клетки. Отдает в левую руку, шею, иногда вызывает онемение. У некоторых пациентов боль в спине и груди настолько сильная, что приводит к резкому снижению давления и потере сознания. Нитроглицерин при инфаркте не помогает.
- Воспаление легких. Дискомфорт сохраняется даже при поверхностном дыхании, сопровождается кашлем с желтой или ржавой мокротой, одышкой и высокой температурой.
- Легочная эмболия. После того как тромб закупоривает артериальное русло, развивается инфаркт легкого, это может привести к проблемам с дыханием. Боль очень острая, внезапная, с сухим кашлем, сердцебиением и одышкой.
- Пневмоторакс. Развивается, когда воздух проникает в оболочки плевры. Легкое резко сжимается и выпадает из активного дыхательного процесса. Нередко наблюдается у курильщиков. Возникает острая боль с одышкой и нехватка кислорода.
- Расслоение аневризмы аорты. Боль возникает в грудной клетке после тяжелого кашля или физической нагрузки, отдает в спину. Может вызывать шок.
Еще одно заболевание, при котором может появиться боль в спине при вдохе, – перикардит, или воспаление сердечной сумки. Симптом развивается медленно, но устойчиво, сопровождается сердцебиением и аритмией.
Особенности диагностики при болях в спине
КТ в разных режимах позволяет увидеть состояние костей, мышц и внутренних органов
Чтобы узнать, почему возникает боль в спине при глубоком вдохе, пациенту нужно обойти нескольких врачей. Консультации начинаются, как правило, с посещения терапевта, который дает направление к другим врачам.
Терапевт сможет понять, в каком направлении диагностики двигаться дальше, чтобы не терять времени на посещение специалистов, которые точно не потребуются.
Диагностикой могут заниматься инфекционисты, пульмонологи, неврологи, ревматологи, онкологи, кардиологи и хирурги. После опроса и сбора сведений путем наружного осмотра врач назначает инструментальную диагностику:
- Абдоминальное УЗИ. С его помощью оценивают состояние органов брюшной полости: печени, желчного пузыря, кишечника, поджелудочной железы.
- Рентген грудной клетки и брюшной полости. Помогает выявить изменение в легких, органах ниже грудной клетки, а также в позвоночнике.
- МРТ или КТ грудного отдела. Точный метод выявления болезней позвоночника, мышц, костей и мягких тканей, а также нервов и спинного мозга.
- ФГДС. Используется при подозрении на язву и другие заболевания желудка и верхнего отдела двенадцатиперстной кишки.
- Электрокардиография. Помогает отличить болезни сердца от других нарушений.
Лабораторная диагностика тоже требуется для определения агентов воспаления. Иногда кровь сдают на онкомаркеры, а также проводят иммунологическое тестирование.
Диагностика с привлечением инструментальных методик крайне необходима для определения точной причины болей в спине при вдохе или выдохе. Ведь без установления этих причин не удастся подобрать эффективную тактику лечения.
Источник
Вопрос «Что значит боль в спине?» может показаться глупым. Испытать её может каждый. Продуло, поднял тяжелый предмет, был долго в вынужденной позе, неудобная кровать, вот список обычных причин перегрузки спины и возникновения болей. Решение напрашивается само собой. Выпить обезболивающего и ждать скорейшего выздоровления.
Это помогает не всегда. Боль может прочно закрепиться в спине и стать злейшим врагом на недели, месяца, годы. Даже тогда некоторые терпеливые люди могут не обращаться к врачу, но продолжать принимать таблетки.
Боль это сигнал нашего организма через нервную систему о том, что есть проблема и её надо решать. Гораздо хуже ситуация когда болезнь прогрессирует, а при этом ничего не болит. Так происходит при онкологических заболеваниях, когда болевой синдром возникает на последних стадиях болезни.
Виды болей
Неспецифическая – занимает более до 85% обращений к врачу1. Связана с перегрузкой мышц, связок, сухожилий, мелких суставов позвоночника.
Корешковая – вызвана сдавлением нервного корешка грыжей. До 10% случаев1.
Специфическая – вызвана определенным заболеванием. Сюда относится перелом позвоночника, туберкулез, гнойный процесс, новообразование, сужение спинномозгового канала, болезни органов брюшной полости, малого таза и другие. До 10% случаев1.
Симптомы
Типичные симптомы неспецифических болей:
- появление, обострение при движении (резкий поворот головы, наклон, поднятие тяжестей);
- возникает после долгого вынужденного положения(сидячая работа за компьютером, у профессиональных водителей, статичная стоячая работа у продавцов);
- ограничение подвижности после сна в неудобной позе, на неровной поверхности.
Причина этих симптомов в нарушении двигательного стереотипа, когда одни мышцы и суставы перегружаются, а другие, наоборот, не участвуют в движениях.

Причиной боли в спине часто становитя недостаток или переизбыток двигательной активности.
Есть такое понятие как «неподготовленное» движение. Когда мышцы не растянуты, связки не разогреты, а на них дается или большая нагрузка или очень большой объем движений. Так, офисные работники, не занимающиеся спортом, после мероприятий по тимбилдингу с игровыми активностями, веревочными городками, соревнованиями могут на следующий день не выйти на работу из-за проблем со спиной. Еще одна категория — это садоводы пенсионного возраста. Они провели всю зиму дома с минимальной физической активностью и вдруг дали избыточную нагрузку на позвоночник. Результат один боль, ограничение подвижности.
Для сдавления корешков спинного мозга характерны:
- стреляющая боль до пальцев стопы, кисти;
- нарушение рефлексов;
- изменения чувствительности(онемение, повышенная чувствительность кожи);
- снижение мышечной силы;
- симптомы при натяжении мышц.
По этим симптомам, боль в языке, онемение мизинца на руке или стреляющая боль в ноге часто можно определить достаточно точно на каком уровне в позвоночнике произошло сдавление нерва без МРТ.
Специфическая боль может говорить о потенциально опасном, серьезном заболевании. Симптомы угрозы2:
- начало стойкой боли в спине до 15 лет и после 50 лет;
- немеханический характер боли (боль не уменьшается в покое, в положении лежа, в определенных позах);
- связь боли с травмой;
- плавное усиление болей;
- наличие онкологии ранее;
- боль с температурой, снижение массы тела;
- длительная скованность по утрам;
- параличи, тазовые нарушения, сильные расстройства чувствительности;
- изменения в анализах мочи, крови.
Причиной таких нарушений могут быть серьезные заболевания2:
- ревматические заболевания;
- злокачественные опухоли;
- инфекции(остеомиелит, абсцесс, туберкулез, опоясывающий герпес);
- сосудистые заболевания(аневризма брюшной аорты);
- заболевания крови;
- остеопороз;
- заболевания почек, цистит;
- панкреатит, язва двенадцатиперстной кишки;
- стеноз позвоночного канала, переломы позвонков.
Поэтому лучше обратиться к врачу, чтобы исключить опасные причины. Особенно если обезболивающие помогают слабо и есть опасные симптомы.

Лучше обратиться к врачу, чтобы исключить опасные причины болей в спине.
Диагностика
Это самый важный этап лечения, так как от него зависят все дальнейшие действия. Кажется, что можно сделать рентген или МРТ, тогда все станет ясно. Но, здесь есть подводные камни. Врач функциональной диагностики делает заключение на основании того, что видит на снимке. Но он не обследует самого пациента. Поэтому результаты снимка не равно диагноз.
Разберем на примере. Если взять полностью здоровых людей в возрасте 20 лет, то почти у половины из них могут выявляются грыжи межпозвоночных дисков. Но это не означает, что им требуется лечение, углубленное обследование или операция на позвоночнике для устранения дефектов.
Клинические рекомендации для врачей общей практики Национального института повышения стандартов здравоохранения и социальной помощи Великобритании в большинстве случаев при неспецифическом болевом синдроме длительностью до 1 года вообще не рекомендует делать ни рентген, ни КТ/МРТ с рядом исключений.
А разве не грыжа вызывает боль? Лишь в 1 из 10 случаев. Во всех остальных случаях, грыжа диска и боль в спине не связаны.
Сначала выясняется история развития боли, первый эпизод, обстоятельства(травма, нагрузка), какие еще симптомы появились, вроде бы не связанные с болью в спине.
Во время осмотра оцениваются изгибы позвоночника, ограничения подвижности, напряжение мышц. Локализация болей, признаки сдавления корешков(«отдает» в ногу, нарушение чувствительности конечностей).
Во время осмотра врач старается определить состояние подвижности позвоночника и обнаружить места болезненности.
И уже затем по показаниям проводятся КТ/МРТ, назначается общий и биохимический анализ крови.
Поэтому диагностику должен проводить врач. Ему необходимо определить вид боли, необходимые исследования, исключить опасные симптомы специфической боли и только тогда назначать лечение.
Лечение
Первая помощь. Еще до приема таблеток можно себе помочь. Нужно разгрузить позвоночник и дать шанс мышцам расслабиться. Для этого ложимся на ровную твердую поверхность(пол, обеденный стол, лист фанеры) на спину. Под ноги надо положить большую подушку, валик, табурет, так, чтобы угол между телом и бедрами, в коленях был 90 градусов.
Медленно дышим и стараемся максимально расслабляться с каждым выдохом. Лежать так можно столько сколько нужно. Главное чтобы поверхность не была холодной. Мягкие диваны, кровати не подойдут.
Препараты. Обычно лечение начинается с нестероидных противовоспалительных средств (НПВП), которые помогут снять боль и воспаление. Эти препараты можно купить без рецепта, но бесконтрольно принимать их нельзя.
Их прием может приводить к эрозиям, язвам кишечника и желудка, кровотечениям. Если проблемы с ЖКТ уже есть, это повышает риск осложнений. Могут оказывать токсическое действие на печень. Есть риск для сердечно-сосудистой системы, почек, при бронхиальной астме3.
Традиционные НПВП имеют больше побочных эффектов особенно на пищеварительную систему. Но они достаточно доступны по цене, вот некоторые из них:
- аспирин;
- диклофенак;
- индометацин.
Селективные НПВП оказывают значительно меньшее повреждающее действие на ЖКТ, но имеют более высокую цену:
- мовалис;
- целебрекс;
- аркоксиа;
- нимесил.
При этом выбор препарата лучше доверить врачу, чтобы он соотнес риск и пользу в каждом конкретном случае. Возможно, назначил препараты для защиты желудка (нольпаза).
Еще одна группа препаратов это миорелаксанты (мидокалм), они помогают снять спазм с мышц.

Не стоит самостоятельно принимать препараты, обязательно проконсультируйтесь со специалистом.
Также применяются хондропротекторы — алфлутоп, препараты с глюкозамин и хондроитин сульфатом.
Образ жизни. Боль в спине не означает, что нужно все время лежать. Постельный режим, корсеты и другие устройства, ограничивающие движения не рекомендуются. Это вызовет только ослабление мышц, которые удерживают нас в вертикальном положении.
Необходимо сохранять разумную активность для поддержания тонуса, нормализации кровообращения. Подойдут легкие прогулки, гимнастика, лечебная физкультура.
Также спать нужно на жестком ортопедическом матрасе. Делать перерывы в работе для прогулок. Пить достаточное количество жидкости.
Профилактика
Для профилактики необходимо укреплять спину, чтобы создать крепкий мышечный корсет. Подойдут такие физиологичные направления как плавание, пилатес, йога.
Спать рекомендуется на ровной жесткой поверхности. Подушка небольшая, удобная.
Поднимать сумки больше 3 кг с прямой поясницей силой ног. Нагрузку распределять равномерно на 2 руки.
Сумку заменить на рюкзак и носить на двух лямках
Для снижения ударной нагрузки на позвоночник носить обувь с толстой пружинящей подошвой. Желательно снизить вес.
Литература:
- Кукушкин М.Л. ОСТРАЯ БОЛЬ В СПИНЕ: ДИАГНОСТИКА И ЛЕЧЕНИЕ//Нервные болезни 2019 №2 –С.46-52
- Кукушкин М.Л. ДИАГНОСТИКА И ЛЕЧЕНИЕ НЕСПЕЦИФИЧЕСКОЙ БОЛИ В СПИНЕ//Медицинский совет 2016 №8 –С.58-63
- Каратеев А.В. НЕСТЕРОИДНЫЕ ПРОТИВОВОСПАЛИТЕЛЬНЫЕ ПРЕПАРАТЫ В ЭПОХУ БИОЛОГИЧЕСКОЙ ТЕРАПИИ//Современная ревматология 2008 №2 –С.3-6
Источник
Дорсалгия – так на медицинском языке звучит название боли в позвоночнике. Сегодня это самая распространенная жалоба в мире от людей разных возрастов.
Позвоночник человека состоит из 33-34 позвонков, соединенных дисками. Все вместе они образуют три основных отдела: шейный, грудной и поясничный. Каждый из которых может беспокоить болью.
Классификация
Если боль удается устранить раньше шести недель, то она называется острой. До двенадцати недель боль классифицируется как подострая. А свыше этого срока – хроническая.
Также боль в пояснице принято делить на специфическую (когда установлена ее причина) и неспецифическую (вызванную дисфункциональными дегенеративно-дистрофическими изменениями в позвоночном столбе).
Симптомы неспецифической боли в позвоночнике
Резкий прострел в области поясницы, боль при повороте корпуса, легкая ноющая боль в спине – это то, на что чаще всего жалуются пациенты.
Причины
длительное неудобное положение за рабочим столом;
перенос тяжестей без учета правильной биомеханики тела;
избыточный вес (индекс массы тела больше или равен 25);
ослабленные мышцы спины (отсутствие физической подготовки);
резкие движения, приводящие к микротравмам позвоночника;
стресс и депрессия.
Группа риска
Профессиональные спортсмены;
Представители отдельных профессий (парикмахеры, водители, продавцы и др.);
Офисные работники;
Курильщики (эта опасная привычка приводит к раннему старению позвоночника).
Симптомы специфической боли в позвоночнике
До выяснения причины поводом показаться врачу должны стать более настойчивые симптомы:
не проходящие несколько дней боли в позвоночнике;
ухудшение самочувствия при движении;
иррадиация боли в конечность;
чувство онемения на участке поражения.
Так, прострелы в ноги характерны для сдавливания спинного мозга (это может быть симптом грыжи диска). А тупая местная боль возле позвоночника может говорить об артрозе его суставов. Ощущение интенсивности боли у каждого пациента индивидуально. Поэтому важно во время обратиться к грамотному врачу.
Диагностика
Определение характеристик боли и предположение об их источнике проводятся врачом на очном приеме.
Что уточнит врач:
начало дорсалгии и возраст пациента;
характер боли (не уменьшается в положении лежа, при отдыхе, смене позы);
боль связана с предшествующей травмой;
нарастает со временем;
наличие в анамнезе онкологии;
боль на фоне температуры и снижения массы тела;
«скованность» по утрам;
поражение спинного мозга (об этом говорят параличи, нарушение функции органов, чувствительности).
Далее составляется необходимый перечень анализов и обследований для уточнения диагноза. В нашем многофункциональном центре существуют комплексные программы для диагностики боли в спине. Она рекомендуется пациентам:
чей возраст старше 65 лет;
наступила ранняя менопауза;
происходят частые травмы и переломы;
имеется дефицит витамина D;
имеются хронические ревматические заболевания или эндокринные патологии и др.;
а также присутствуют вредные привычки (курение, алкоголизм, чрезмерное увлечение кофе).
В рамках программы пациента консультирует опытный врач-ревматолог. Исследуется уровень витамина Д, общего и ионизированного кальция неорганического фосфора, проводится остеоденситометрия.
Лечение болей в позвоночнике
Эффективное избавление пациента от дорсалгии – задача опытных врачей.
В ФНКЦ ФМБА России осуществляется полный спектр лечения неврологических заболеваний с использованием мультидисциплинарного подхода, индивидуальных программ и комплексности. Нашими преимуществами является также использование самых прогрессивных методов диагностики и возможность оказать неотложную помощь при боли в позвоночнике.
Консервативное лечение включает в себя различные методики, в том числе, использование нестероидных противовоспалительных препаратов и миорелаксантов, а также физиотерапевтическое воздействие (амплипульс, дарсонвализацию, электрофорез).
Период последующей реабилитации требует от пациента обязательного личного участия. Необходимо регулярно выполнять комплекс упражнений лечебной гимнастики, чтобы укрепить мышечный каркас позвоночника и предотвратить рецидив.
Хирургическое лечение производится в крайне сложных случаях, когда возможности консервативной терапии не привели к желаемым результатам, и боль продолжается.
Профилактика болей позвоночника
Ряд несложных правил поможет отсрочить или избежать боли в пояснице:
отказаться от курения;
включить в свой недельный распорядок занятия лечебной физкультурой, разработанные вашим тренером;
сбалансировать свой рацион питания для поддержания оптимальной массы тела;
использовать правила биомеханики тела для безопасного подъема и переноса тяжестей;
использовать каждую свободную минуту для поддержания своей физической активности (прогулки на свежем воздухе во время обеденного перерыва, предпочтение лестницы лифту и др.);
обустройство своего рабочего места в соответствии с правилами эргодинамики;
избегать хронического переутомления мышц за работой, частые перерывы, разминка;
овладение техниками релаксации и профилактики стресса (т.к. стресс ведет к сильному напряжению мышц и, как следствие, болям в позвоночнике).
Попробуйте включать по одному такому полезному правилу в свою жизнь. Делайте это постепенно и увидите, как спина «скажет Вам спасибо».
Наши специалисты рекомендуют быть предельно внимательными к своему здоровью и не заниматься самолечением. При первых признаках боли в позвоночнике, запишитесь на прием.
Опытные доктора помогут развеять сомнения или вовремя предупредить развитие серьезного заболевания.
Будьте здоровы!
Источник
