Боль в поясничном отделе позвоночника при стоянии
Боль в пояснице очень распространена, поэтому определение основной причины часто сводится к рассмотрению других симптомов и деталей. Если боль в пояснице возникает, когда вы стоите или ходите, она может быть вызвана мышечной усталостью.
Кроме того, причиной боли в пояснице может быть одно из следующих заболеваний:
- стеноз позвоночного канала
- дегенеративное заболевание диска
- гиперлордоз
В этой статье мы рассмотрим некоторые возможные причины болей в пояснице, которые возникают при стоянии или ходьбе. Мы также расскажем, когда следует обратиться к врачу, и дадим некоторые советы по профилактике болей.
Мышечная усталость
Длительная ходьба или нахождение в вертикальном положении могут утомить мышцы нижней части спины и ног или привести к их чрезмерному напряжению, что может привести к болям.
Эта боль или дискомфорт, как правило, облегчаются в сидячем или лежачем положении, что даёт отдых спине.
Люди с избыточным весом могут подвергаться большему риску мышечной усталости, возникающей при стоянии или ходьбе.
Лечение
Для лечения мышечной усталости и снижения дискомфорта в пояснице можно с помощью следующих способов:
- отдых
- горячий или холодный компресс
- безрецептурные обезболивающие средства, например, ибупрофен и напроксен
- плавные упражнения для растяжения и расслабления напряженных мышц
Поддержание здорового веса может также помочь уменьшить нагрузку на спину и ноги.
Поясничный стеноз позвоночника
Стеноз позвоночника — это сужение позвоночника, которое может оказать дополнительное давление на спинной мозг и нервы.
Стеноз позвоночника часто возникает в нижней части спины или в поясничном отделе позвоночника, где он может привести к боли в пояснице при ходьбе или стоянии. Пациенты, страдающие этим заболеванием, часто отмечают, что эта боль усиливается, когда садишься или наклоняешься вперед.
Другие симптомы поясничного стеноза позвоночника могут включать в себя:
- слабость в ногах
- онемение или покалывание в нижней части спины, ягодиц или ног
- ишиас, или острая боль, которая распространяется вниз по ноге
Тяжелая форма стеноза позвоночника может привести к проблемам с кишечником и мочевым пузырем, и даже к сексуальной дисфункции.
Стеноз позвоночника обычно возникает в результате старения и чаще всего встречается у людей старше 50 лет.
Тем не менее, некоторые люди рождаются с узким позвоночным каналом. Кроме того, стеноз позвоночника развиться после травмы позвоночника.
Лечение
Врач может сначала порекомендовать нехирургическое лечение стенозf позвоночника. Варианты могут включать в себя:
- физиотерапия
- нестероидные противовоспалительные препараты (НПВП), например, ибупрофен или напроксен
- стероидные инъекции
- альтернативные методы лечения, например, хиропрактика или иглоукалывание
Если боль усиливается или не улучшается, врач может порекомендовать хирургическое вмешательство для стабилизации позвоночника или снятия давления на спинномозговые нервы.
Дегенеративное заболевание диска
По мере старения человека защитные диски, которые находятся между позвонками, могут постепенно изнашиваться и сжиматься. Дегенерация этих дисков может привести к тому, что кости позвоночника будут тереться друг о друга, что может вызвать боль и скованность в спине.
Хотя симптомы дегенеративного заболевания диска часто ослабляются при ходьбе, боль может усиливаться, когда человек стоит или скручивается, сгибается или встаёт.
Другие симптомы дегенеративного заболевания диска могут включать в себя:
- боль в пояснице, которая расходится в ягодицы и бедра
- слабость в ногах или ступнях
- боль в спине, которая варьируется по тяжести и продолжительности
Лечение
Варианты лечения дегенеративного заболевания диска могут включать в себя:
- приём НПВП, например, ибупрофена и напроксена
- холодные и горячие компрессы
- физиотерапию
- ношение спинного корсета
Если консервативное лечение не улучшает симптомы, врач может порекомендовать замену диска на искусственный или спондилосиндез (слияние позвонков).
Гиперлордоз
Гиперлордоз — это чрезмерная внутренняя кривизна нижней части позвоночника, в результате чего ягодицы становятся более заметными, а живот выпячивается.
У пациента с гиперлордозом в положении лёжа на спине будет заметная С-образная кривая или большой разрыв в нижней части спины.
Гиперлордоз может иногда вызывать боль и дискомфорт в нижней части спины, что может повлиять на движение или ухудшаться при длительном нахождении в положении стоя.
Гиперлордоз может возникнуть в результате травм позвоночника или таких заболеваний, как ожирение, остеопороз, спондилолистез и рахит.
Лечение
Варианты лечения зависят от возраста человека, тяжести искривления и симптомов.
Врач может порекомендовать детям с гиперлордозом носить корсет, пока они еще растут. Для взрослых врач может порекомендовать консервативное лечение, например, безрецептурные обезболивающие, физиотерапию и контроль веса.
В редких случаях врач может порекомендовать коррекционную операцию.
Когда нужно обратиться к врачу
Боль в пояснице, когда вы стоите или ходите, не всегда является поводом для беспокойства и может пройти благодаря отдыху и лечению в домашних улсовиях, например, с применением безрецептурных болеутоляющих средств, горячих и холодных компрессов и мягкой растяжки
Нужно обратиться к врачу, если боль сильная, не проходит или возникает вместе с другими симптомами.
Если одновременно с болью в пояснице человек испытывают потерю контроля над кишечником или мочевым пузырем или у него сильно ограничены движения ног, нужно обратиться за безолтагательной медицинской помощью.
Профилактика
Вот некоторые советы, которые помогут предотвратить боль в пояснице:
- Занимайтесь физическими упражнениями в течение не менее 30 минут каждый день. Если это возможно, старайтесь выполнять физические упражнения низкой и высокой интенсивности, например, езда на велосипеде, ходьба, занятия аэробикой, плавание или использование эллиптического тренажера.
- Соблюдайте правильную осанку при ходьбе, удерживая спину прямо и старайтесь не наклоняться вперед без необходимости, а также избегать падений.
- Внесите соответствующие корректировки в рабочее место для улучшения эргономики. Непример, установите экран компьютера на уровне глаз и используйте кресло с поддержкой поясницы, отрегулировав его правильно.
- Поднимайте тяжести правильно, держите объект как можно ближе к телу, ноги должны быть расставлены широко, сгибайте ноги, а не спину, не понимайте слишком тяжелые предметы.
- Придерживайтесь здоровой, сбалансированной диеты, которая включает в себя много фруктов, овощей, цельного зерна и нежирных белков.
Если у вас есть конкретные вопросы по поводу сохранения здоровья спины или проблемы с поясницей, следует обратиться за консультацией к специалисту.
Источник
Автор Руслан Хусаинов На чтение 4 мин. Опубликовано 29.06.2019 16:36
Обновлено 29.06.2019 12:30
Боль в поясничном отделе позвоночника очень распространена, поэтому очень важно определить основные причины боли.
Причины болей в пояснице при долгом стоянии и ходьбе
Мышечная усталость
Длительная ходьба или стояние может привести к напряжению мышц нижней области спины и ног, что может привести к болям. Эта боль или дискомфорт проходят, после того как человек посидит или полежит. Люди с избыточным весом более подвержены риску мышечной усталости.
Лечение
Чтобы уменьшить мышечную усталость и дискомфорт в нижней части спины, можно использовать:
• тепло или холод;
• обезболивающие, такие как ибупрофен и напроксен;
• легкие упражнения для растяжки и расслабления напряженных мышц.
Поддержание здорового веса может также уменьшить мышечную усталость.
Спинальный стеноз поясничного отдела
Спинальный стеноз — это сужение позвоночно канала, которое может оказывать дополнительное давление на спинной мозг и нервы. Спинальный стеноз чаще всего возникает в поясничном отделе позвоночника, что может привести к боли в пояснице при ходьбе или когда человек стоит. Боль зачастую проходит, когда человек сидит или при наклоне вперед.
Другие симптомы спинального стеноза поясничного отдела могут включать:
• слабость в ногах;
• онемение или покалывание в пояснице, ягодицах или ногах;
• радикулит или острая боль, которая распространяется вниз по ноге.
Стеноз может привести к проблемам кишечника и мочевого пузыря.
Стеноз позвоночника обычно распространен у людей старше 50 лет. Тем не менее, некоторые люди рождаются с узким позвоночным каналом. Стеноз позвоночника может также развиваться после травмы позвоночника.
Лечение
Консервативные методы включают:
• лечебная физкультура (ЛФК);
• нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен;
• инъекции стероидов;
• альтернативные методы лечения, такие как хиропрактика или иглоукалывание.
Если состояние не улучшается, врач может рекомендовать хирургическую процедуру для стабилизации позвоночника или снятия давления на спинномозговые нервы.
Дегенеративная болезнь диска
С возрастом защитные диски, расположенные между позвонками, могут постепенно изнашиваться и сокращаться. Дегенерация этих дисков может привести к трению позвоночников друг о друга, что вызывает боль в спине и скованность. Хотя симптомы дегенеративной болезни диска зачастую уменьшаются при ходьбе, боль может усиливаться, когда человек стоит, сгибается или распрямляется.
Другие симптомы дегенеративного заболевания диска могут включать:
• боль в пояснице, которая распространяется на ягодицы и бедра;
• слабость в ногах или ступнях.
Лечение
Методы лечения дегенеративной болезни диска могут включать:
• НПВП, такие как ибупрофен и напроксен;
• холод или тепло;
• ЛФК;
• корсет для спины.
Если консервативное лечение не облегчают симптомы человека, врач может рекомендовать замену искусственного диска или спондилодез.
Гиперлордоз
Гиперлордоз — это чрезмерное искривление поясничного отдела позвоночника, которое приводит к тому, что ягодицы становятся более заметными, а живот выпячивается. Лежа на спине, человек с гиперлордозом может иметь заметную С-образную кривую или большой зазор в нижней части спины. Гиперлордоз иногда может вызвать боль и дискомфорт в поясничном отделе, что может повлиять на движение или ухудшиться при длительном стоянии. Гиперлордоз может возникнуть в результате травм позвоночника или таких состояний, как ожирение, остеопороз, спондилолистез и рахит.
Лечение
Методы лечения зависят от возраста человека и тяжести искривления. Врач может рекомендовать детям с гиперлордозом носить корсет, пока они еще растут. Для взрослых врач может рекомендовать консервативные методы лечения, такие как обезболивающие препараты, ЛФК и управление весом. В редких случаях врач может рекомендовать корректирующую операцию.
Когда обратиться к врачу
Боль в пояснице при стоянии или ходьбе не всегда является причиной для беспокойства и может пройти при домашних методах лечения, таких как отдых, обезболивающие препараты, холод или тепло, легкое растяжение. Человек должен обратиться к врачу, если боль сильная, не облегчается, или появляются другие симптомы.
Люди с болью в пояснице должны немедленно обратиться за медицинской помощью, если они не контролируют работу кишечника или мочевого пузыря, или нарушилось движение ног.
Профилактика
Рекомендации, которые помогут предотвратить боль в пояснице:
1. Выполнение упражнений в течение 30 минут . Там, где это возможно, выполняйте упражнения низкой и высокой интенсивности, такие как езда на велосипеде, ходьба, занятия аэробикой, плавание или использование эллиптического тренажера.
2. Практикуйте хорошую осанку при ходьбе, например, держите спину прямо и избегайте наклоняться слишком вперед.
3. Используйте правильные методы подъема, включая удержание предмета как можно ближе к телу, не поднимайте слишком тяжелые предметы.
4. Здоровая, сбалансированная диета, включающая большое количество фруктов, овощей, цельных злаков и постных белков.
Научная статья по теме: 10-минутное лечение избавит от хронической боли в спине.
Источник
Боль в пояснице возникает достаточно часто. Пациенты говорят «у меня болит поясница», «защемило поясницу», «прострел в поясницу». Если боль неострая, могут сказать «ломит поясницу», «тянет поясницу», «ноет поясница». Иногда боль описывают как жжение в пояснице.
Поясницей называется нижняя часть спины – от того места, где кончаются ребра, до копчика. Возможно, отдельное слово для обозначения поясницы потребовалось как раз для того, чтобы указать место, в котором болит. Ведь если болит спина, то в большинстве случаев болит именно поясница.
Какой может быть боль в пояснице

Чаще всего боль в пояснице возникает внезапно, резко и носит острый характер. В таком случае говорят о люмбаго (устаревшее народное название – прострел). Боль описывается как резкая, «стреляющая». Движения сковываются, иногда даже невозможно разогнуть спину. При любом движении боль усиливается.
Приступ боли может длиться пару минут, а может продолжаться более значительное время (до нескольких суток). Может быть так, что приступ пройдет, и боль больше о себе не напомнит, но часто боль возвращается и человек привыкает, что поясница у него может болеть.
Боль в пояснице может быть не только острой (резкой), она может носить тянущий характер и быть хронической. Несильные, но постоянные болевые ощущения в пояснице, порою обостряющиеся, например, при физической нагрузке, инфекционном заболевании, переохлаждении и т.п., называются люмбалгией. Иногда непосредственно боли нет, но в пояснице сохраняется скованность, больной испытывает дискомфорт.
Причины боли в пояснице
Боли в пояснице могут вызываться различными причинами, однако статистика тут следующая:
- в 90% случаев боль вызвана проблемами с позвоночником и мышцами спины;
- в 6 % причина боли – это заболевания почек;
- 4% – заболевания других внутренних органов (мочеполовой системы, кишечника).
На долю позвоночника приходится большинство всех случаев боли в пояснице, и это не случайно. У человека центр тяжести тела располагается как раз на уровне поясницы, и при ходьбе вся нагрузка практически полностью ложится на поясничный отдел позвоночника (у животных, передвигающихся на четырех лапах, такой проблемы нет). А когда человек садится, позвонки поясницы и крестца испытывают такую же силу давления, с какой на водолаза давит 170-метровый слой воды. Естественно, что эта область является особо уязвимой.
Заболевания опорно-двигательного аппарата, вызывающие боль в пояснице:

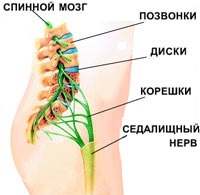
- защемление седалищного нерва. Нервные корешки, отходящие от спинного мозга, сдавливаются соседними позвонками. При этом возникает резкая, стреляющая боль. Как правило, защемление корешков становится возможным вследствие дегенеративных изменений в позвоночнике (остеохондрозе): межпозвоночные диски, отделяющие позвонки друг от друга разрушаются, зазор между позвонками сужается и резкое движение (наклон, поворот) может привести к защемлению нервного ответвления;
- ишиас (пояснично-крестцовый радикулит). Защемленные нервные корешки могут воспалиться. Воспаление нервных корешков называется радикулитом (от лат. radicula – «корешок»); для обозначения воспаления седалищного нерва иногда используется специальное название – ишиас. При поражении седалищного нерва может наблюдаться люмбоишалгия – боль в пояснице, распространяющаяся также в ягодицу и ногу по ходу седалищного нерва;
- грыжа межпозвоночного диска – выпячивание фрагмента межпозвоночного диска в позвоночный канал. Возникает в результате травмы или дегенеративных изменений позвоночника (остеохондроза);
- миозит поясничных мышц. Миозит – это воспаление скелетных мышц. Причиной миозита поясничных мышц может быть переохлаждение или резкое напряжение.
Также боль в пояснице может быть вызвана такими заболеваниями как рассеянный склероз, дегенеративный сакроилеит, остеопороз.
Профилактика боли в пояснице
Возникновение боли в пояснице часто спровоцировано небрежным отношением к собственному здоровью. Боль может быть вызвана:
- длительным пребыванием в одном и том же положении (например, при сидячей работе);
- неправильной осанкой;
- низкой подвижностью;
- чрезмерными физическими нагрузками.
Все эти факторы способствуют развитию заболеваний, проявляющихся болью в пояснице. Риск появления боли можно снизить, если соблюдать следующие советы врачей:
- следите за осанкой;
- избегайте неудобных поз при работе сидя. Желательно, чтобы колени были несколько выше тазобедренных суставов. Для этого используйте низкий стул или подставку под ноги. Проложите маленькую подушку между поясницей и спинкой сидения;
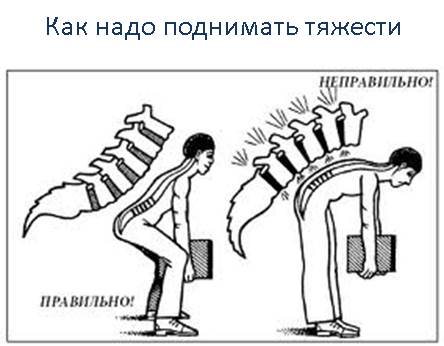
- при сидячей работе необходимо время от времени вставать, чтобы подвигаться. Делайте каждый час пятиминутные перерывы; как правильно поднимать тяжести
- спать желательно на ортопедическом матрасе (эластичном и достаточно жестком);
- поднимать тяжести надо за счет сгибания коленных суставов, а не спины. То есть необходимо присесть, согнув колени, а потом выпрямить их, сохраняя при этом ровную линию спины;
- перенося груз, его необходимо равномерно распределить между обеими руками, носить весь груз в одной руке (одну тяжелую сумку) нельзя;
- ежедневно следует делать комплекс упражнений, направленный на укрепление мышц живота и спины.
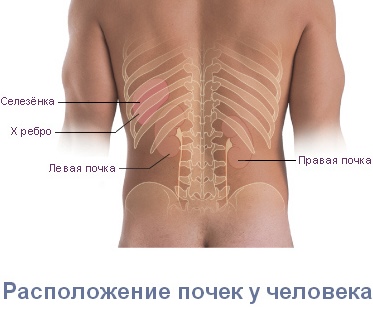
Боли в пояснице при заболеваниях почек
При болях в пояснице важно определить, что является их причиной – патологии опорно-двигательного аппарата или заболевание почек (а также других внутренних органов). Диагностику должен осуществлять врач. Однако есть признаки, позволяющие предположить, что боль может быть обусловлена проблемами почек или (и) других органов мочеполовой системы. При проявлении данных симптомов целесообразно сразу обращаться к врачу-урологу. Заболевание почек (или шире – мочеполовой системы) можно подозревать, если боль в пояснице сопровождается:
- общим ухудшением самочувствия (вялостью, сонливостью, слабостью, повышенной утомляемостью);
- отеканием век, лица. Отечность особенно выражена утром, после пробуждения и спадает к вечеру;
- повышением температуры тела, ознобом, потливостью;
- потерей аппетита, тошнотой, рвотой;
- учащенным или болезненным мочеиспусканием;
- изменением характеристик мочи (она может стать более концентрированного цвета или наоборот – бесцветной, содержать слизь или кровь);
- повышением артериального давления.
Также важным признаком того, что боль в пояснице вызвана проблемами внутренних органов, а не опорно-двигательного аппарата, является ее независимость от положения тела: от перемены положения тела и конечностей боль не усиливается и не уменьшается. Однако при длительном нахождении в положении стоя при патологии чек боль может усиливаться.
Имеет значение и локализация боли. При заболевании почек боль чаще всего наблюдается с одной стороны (поскольку обычно страдает только одна почка). Почечные боли могут не ограничиваться поясницей, а распространятся по ходу мочеточника, в пах, в наружные половые органы, на внутреннюю поверхность бедер.
Болит поясница: что делать?
Боль в пояснице – это симптом заболевания, которое требует лечения. Поэтому необходимо обратиться к врачу. Но в случае внезапного приступа острой боли («прострела», типичного при радикулите), прежде всего, требуется ослабить болевой синдром. Врачи советуют:
- используйте легкое тепло. Повяжите на поясницу шерстяной платок или шерстяной пояс;
- примите обезболивающее;
- необходимо принять позу, позволяющую расслабить мышцы спины. Рекомендуется лечь на спину, на твердую ровную поверхность (доску); ноги должны быть подняты и согнуты в коленях, для чего под них надо подложить свернутое одеяло или подушку. (На пол ложиться нежелательно, может продуть сквозняком).
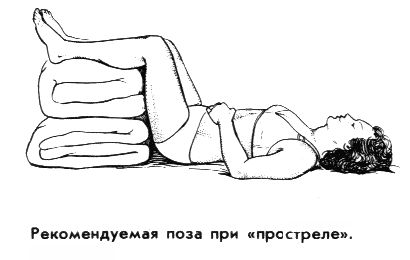
Предложенная поза – не догма. Больной должен чувствовать облегчение, поэтому возможны и другие позы; например, лежа на доске поставить на нее же согнутые в коленях ноги, зажав между ними подушку. Можно попробовать лечь на живот и вытянуть ноги, подложив валик под голеностопные суставы. Если остроту боли удалось снять, это не означает, что врач уже больше не нужен. Без должного лечения приступы будут повторяться, а ситуация в целом – ухудшаться.
К какому врачу обращаться с жалобой на боль в пояснице?
При боли в пояснице лучше всего обратиться к врачу-терапевту, поскольку прежде всего требуется определить, заболевание каких органов вызывает боль. В зависимости от результатов осмотра, может потребоваться консультация того или иного врача-специалиста. Могут быть назначены:
- консультация врача-невролога – для оценки состояния позвоночника, мышц спины и нервной системы;
- консультация врача-уролога – в случае подозрения на заболевание мочевыводящей системы;
- консультация врача-гинеколога – при подозрении или наличии хронических заболеваний органов женской половой системы;
- общий анализ крови и общий анализ мочи – чтобы подтвердить или исключить воспалительный характер заболевания;
- рентгенография позвоночника;
- УЗИ тазобедренных суставов;
- а также другие исследования.
Источник
