Боль в паху при грыже поясничного отдела позвоночника

Среди жалоб наших пациентов часто встречается такой неприятный симптом, как боль в паху. Эти боли, как правило, сопровождаются дискомфортом в пояснице, где МРТ выявляет множество грыж или протрузий. Однако, боль в паху настолько неприятна, что заглушает собой поясничные симптомы и заставляет многих людей ложиться под нож нейрохирурга для удаления межпозвоночной грыжи. И тут наступает момент истины: боль в паху после операции не проходит, а к ней присоединяются еще и ограничения, связанные с хирургическим вмешательством. Происходит это потому, что боль в паху очень редко бывает обусловлена межпозвоночной грыжей, и почти всегда – изменениями в других органах. Давайте разберемся, почему так происходит.
Среди поясничных грыж подавляющее большинство находятся (локализуются) между 3, 4 и 5 поясничными позвонками, а также между пятым поясничным и крестцом. Нервы, которые пережимаются такими грыжами, идут к ногам, поэтому боль отдает в бедро, колено, икры и так далее. Для того чтобы боль отдавала в пах, грыжа должна находиться на более высоком уровне – между 12-м грудным и первым поясничным позвонками. А к счастью, на таком высоком уровне грыжи диска встречаются очень и очень редко, гораздо реже, чем боль в паху и пояснице. Вместе с тем, те или иные проявления остеохондроза нижних поясничным позвонков встречаются почти у каждого пациента.
Причины боли в паху
Почему же на самом деле появляется боль в паху? Как показывают наши наблюдения, более 90% боли в паху у мужчин и женщин обусловлено тремя причинами:
- дисфункции тазобедренных суставов;
- дисфункции подвздошно-крестцового сочленения и
- банальные паховые грыжи.
На остальную патологию приходится не более 10% случаев, когда пациент обращается к нам в центр с болью в паху. Разберем эти три причины подробнее.
Дисфункции тазобедренных суставов
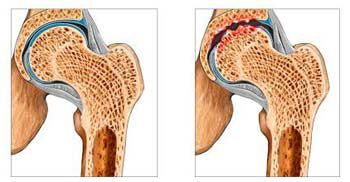
Тазобедренный сустав соединяет кости таза (вертлужная впадина) и бедренную кость ноги. Благодаря ему мы можем свободно ходить. Дисфункции тазобедренных суставов – это, как правило, воспалительные изменения и коксартроз той или иной степени выраженности. Коксартроз может быть связан с нарушением питания хряща головки бедренной кости в результате травмы, или же в связи с малоподвижным образом жизни и определенных условиях. Диагностика коксартроза основана на рентгене тазобедренных суставов, но опытный остеопат может определить его с помощью специальных тестов.
На поздних стадиях коксартроза человек практически не может ходить, либо сильно хромает и нуждается в протезировании тазобедренного сустава. Ранние же стадии этого заболевания протекают незаметно, отличаются слабовыраженными болями в области таза и могут отдавать в пах. Хорошо, если пациент попадает к остеопату на этой стадии, не дожидаясь последствий.
Дисфункции подвздошно-крестцового сочленения
Крестцово-подвздошные сочленения соединяют позвоночник и кости таза. Их дисфункции также широко распространены и очень вариабельны по симптомам, среди которых нередко встречается боль в паху. Дисфункции КПС – это, как правило, результат травмы. Диагностика выраженных форм возможна на рентгене, лёгкие нарушения можно выявить только остеопатическими методиками. Иногда человек может забыть момент, когда он получил травму, приведшую к дисфункции КПС. К счастью, лечение этой патологии успешно проводится остеопатическими методиками. В некоторых случаях достаточно одного-двух сеансов с постановкой крестца методом траста в нормальное положение.
Паховая грыжа

Паховая грыжа – наиболее банальная и очевидная причина боли в паху. Но, к сожалению, в погоне за межпозвоночными грыжами и врач, и пациенты часто упускают из вида то, что находится на расстоянии одной консультации хирурга. Допустим, человека мучает боль в паху и немного тянет поясницу. Он делает прицельный снимок МРТ на нижне-поясничный отдел, который выявляет одну или более грыж. Все имеющиеся симптомы тут же списываются на грыжи диска, и больше пациент не обследуется. Таким образом, упускается другое имеющееся заболевание, несмотря на то, что выявить его было так просто – отправить пациента к хирургу. Лечение паховой грыжи только хирургическое.
Как видно, не все так очевидно и просто в диагностике такого часто встречающегося симптома, как боль в паху и пояснице. Если эта проблема вас беспокоит, советуем не зацикливаться на поиске межпозвоночных грыж и остеохондрозе, а пройти тщательное обследование у нескольких специалистов, чтобы не подвергать себя неоправданному риску от приема лишних медикаментов и сложных нейрохирургических операций.
Комплекс ЛФК для профилактики паховой грыжи
Чем лечить уже возникшую болезнь, её лучше предотвратить на ранних этапах. На счастье, в отличие от дисфункциональных расстройств поясницы и тазобедренных суставов, которые предварительно необходимо диагностировать, паховая грыжа вполне определённа и поддаётся профилактическому лечению.
Простой комплекс упражнений поможет укрепить мышцы и поддержать мышечный тонус. Они рекомендованы людям, ведущим сидячий образ жизни с минимальными нагрузками, страдающим от ожирения; тем, кто беспокоится, что у него может развиться грыжа. Не стоит делать тренировку, если грыжа уже имеется и проходит с осложнениями, состояние здоровья неудовлетворительное (боль, температура, воспалительные процессы), в анамнезе есть тяжёлые сердечно-сосудистые заболевания и другая тяжёлая «хроника». Рекомендуем проконсультироваться предварительно с лечащим врачом или врачом-остеопатом — он объяснит, как правильные начинать комплекс упражнений, насколько сильно можно себя нагружать, какие нагрузки лучше обходить стороной.
И помните: если во время упражнения вы почувствовали дискомфорт, прекратите его немедленно. Не нужно делать что-либо через боль и неудобство.
Все упражнения направлены на укрепления мышечного пояса, потому что слабые мышцы — одна из основных причин выпадения паховой грыжи.
Упражнение 1. Мешочек с песком. Положение — лёжа на спине, вытянув ноги. На живот кладётся мешок с песком, крупой, сахаром или любой другой груз весом 1–2 килограмма. На вдохе нужно напрячь мышцы живота, на выдохе — расслабить.
Упражнение 2. Положение — на животе, с упором на локти и носочки. На вдохе нужно приподнять таз, подержать в приподнятом положении 10 секунд, на выдохе медленно опустить.
Упражнение 3. Положение — лёжа на спине вытянувшись, руки лежат вдоль тела, прямые ноги слегка приподняты над полом. Суть упражнения заключается в поочерёдном скрещивании ног, в движении, имитирующем «ножницы».
Упражнение 4. Положение — лёжа на полу, между стопами зажат мячик. Нужно приподнять мячик и подержать его на весу на протяжении 10 секунд, после чего аккуратно опустить.
Упражнение 5. Положение — сидя на стуле лицом к спинке. Необходимо медленно наклониться влево, растягивая и укрепляя боковые мышцы, замереть в таком положении на 10 секунд, затем медленно наклониться вправо.
Упражнение 6. Положение — сидя, вытянув ноги. На выдохе нужно наклониться, вытянутыми руками тянясь к носочкам, на вдохе выпрямиться. Повторить 2–4 раза.
Упражнения подойдут для тех, кто готовится к операции, но обязательно предварительно поговорите с лечащим врачом о целесообразности физкультуры. Если у вас нет грыжи, но вы ведёте сидячий малоактивный образ жизни, упражнения можно делать без страха и опасений. А если чувствуете себя хорошо, можете выполнять лечебную физкультуру для укрепления мышц поясницы и брюшной мускулатуры:
Как видно, не все так очевидно и просто в диагностике такого часто встречающегося симптома, как боль в паху и пояснице. Если эта проблема вас беспокоит, советуем не зацикливаться на поиске межпозвоночных грыж и остеохондрозе, а пройти тщательное обследование у нескольких специалистов, чтобы не подвергать себя неоправданному риску от приема лишних медикаментов и сложных нейрохирургических операций. А ещё — вести здоровый образ жизни и регулярно заниматься физкультурой.
Источник
Юлия Вербцова, Мужчина, 58 лет
Здравствуйте, уважаемый доктор, готовый высказать свою точку зрения!
Речь о муже (58 лет).
Летом этого года у него появились боли в области паха справа (в области лобка и чуть ниже, в области складки, но без перехода в ногу). Они были редкие, пару раз в месяц, поэтому особого значения муж им не предавал. А с октября стали появляться гораздо чаще.
Боли не постоянные, тянущие, ноющие, иногда может кратковременно покалывать, как иголочкой. Не всегда в одном месте, но всегда в пределах обозначенной области.
Тянущая боль часто бывает нарастающего характера. Чтобы не давать ей усиливаться, мужу приходится поднимать правую ногу и прижимать к туловищу. При этом боль стихает и может до конца дня больше не беспокоить, а может опять появиться через продолжительное время. Бывает, что такой боли не бывает пару дней, но чаще она возникает каждый день. Нетерпимой ее не назовешь, но иногда интенсивность достаточно сильная и помогает только прижатие ноги к туловищу (муж может поставить правую ногу на низкий заборчик или бордюр и наклониться вперед, чтобы она прижалась к туловищу). Один раз, когда боль возникла, он просто придавил это место ладонью и почувствовал как будто при этом что-то “закатилось внутрь”, но при надавливании было достаточно больно, но когда “закатилось” боль моментально прошла.
Но даже когда нет этих тянущих, ноющих болей и покалываний, в этой области паха присутствует не сильная болезненная чувствительность. При гигиенических процедурах в этой области и поглаживании чувствуется не сильная болезненность.
Иногда вместо боли появляется жжение. Такое же жжение, но редко (пару раз в месяц), может появиться в области поясницы, тоже справа. Но боли и жжение в лобково-паховой области и в пояснице не появляются одновременно. Может в пояснице пожечь, а в паху в этот день вообще не болеть.
Боли в паховой области никак не зависят ни от каких нагрузок. У мужа работа, при которой он много ходит в течении дня по городу. Боль может появиться, как только он вышел из дома, а может дать о себе знать в конце дня, а может за весь день вообще не появиться.
Бывает, когда тянущая боль усиливается, а муж в это время собирается сесть в общественном транспорте, то делает это медленно и также медленно встает, потому что при быстрых подобных движениях бывали резкие прострелы, очень больно. Как правило, когда уже сел, боль отступает, но встает все равно медленно.
Эта область паха припухшая. Это видно по нижней линии (складке) живота, которая четко видна слева и до середины, а от середины и вправо ее нет. И правая часть лобка чуть ниже левой. Т. е. припухлость правой части лобка напоминает бугорок во всю часть.
Были у трех хирургов. При пальпации и УЗИ все исключают грыжу.
Уролог, на основании анализа на ПСА и своего профильного УЗИ тоже говорит, что по его части все нормально.
Был назначен Абактал 400 мг по 1т. 2 раза в день в течении 5 дней. Пропил. Безрезультатно.
Затем был назначен Диклофенак в свечах. После четырех применений использовать прекратил из-за появления дискомфорта в животе.
Получаем рекомендации обратиться к неврологу. Высказываются предположения, что это может быть остеохандроз, проблемы с позвоночными дисками, вплоть до протрузии.
Никаких болей при мочеиспускании, дефекации, интимной близости у мужа нет.
Вопрос: могут ли какие-либо неврологические заболевания в принципе давать припухлость в лобково-паховой области (прилагаю фото) и могут ли боли неврологического характера прекращаться, если прижимать поднятую и согнутую в колене ногу к туловищу?
Буду очень признательна за ответ! Запись к неврологу за несколько недель вперед, а я очень переживаю, что до сих пор не установлена причина боли у мужа. Он записан на рентген поясничного отдела позвоночника. Но поможет ли это обследование выявить причину припухлости в лобковой области справа?
Уважаемая Юлия!
Вы очень подробно описали ощущения и течение заболевания, к сожалению, врачу всегда нужно видеть и исследовать самого пациента.
Выскажу свою точку зрения.
Вначале нужно определить характер заболевания. Нужны результаты общего анализа крови, мочи, термометрии, чтобы понять, есть ли текущий воспалительный процесс.
Что еще появилось с началом заболевания – снижение аппетита, похудение, нарушение пищеварения, утомляемость?
Не было ли контакта с профессиональными вредностями, интоксикацией, облучением?
Наиболее часто такие симптомы дают паховые и бедренные грыжи, другие воспалительные процессы этой области, в том числе и коксартроз ( рентгенография тазобедренных суставов), совсем редко раздражение корешков D11-D12-L1. Для исключения этой радикулопатии проводят МРТ нижнегрудного-верхнепоясничного отделов, возможно с контрастированием.
Нужно активно искать причины этой боли, в том числе обратиться к онкологу для более подробного обследования с использованием МРТ малого таза, возможно с контрастом, и других современных методов.
Юлия Вербцова
Уважаемая Елена Николаевна, большое Вам спасибо за отклик!
Я сама удивляюсь, что ни один из врачей, к которым мы обращались, не назначил сделать общий анализ крови и мочи! Сама уже пошла к терапевту и попросила направления на эти анализы. Но новогодние праздники и каникулы теперь застопорят эти процедуры. Тем более, что хирург, у которого мы были недавно, назначил мужу принимать Аркоксию 90 мг 1 раз в день в течении 7 дней и Мидокалм (купили Толперизон) 150 мг 2-3 раза в день тоже 7 дней. Муж уже начал прием и, наверное, на его фоне нет смысла сдавать эти анализы, т. к. результаты могут быть искажены.
Снижения аппетита, похудения, нарушения пищеварения – нет. Утомляемость… Наверное, это нормально, если человек после целого дня ходьбы и езды по городу с больным коленом (просто про это я не пишу, т. к. не думаю, что проблема с коленом может быть связана с болью и припухлостью в паху, тем более, что колено периодически мужа беспокоило и до этого) и редкими болями в паху, приезжает домой усталый.
Муж сейчас работает курьером, поэтому профессиональных вредностей нет. Интоксикации и облучения тоже не было.
Да, по словесным описаниям врачи сразу говорят о грыже, но при детальном профильном обследовании (пальпация и УЗИ) ее исключают.
Хирург, у которого были недавно, сказал сделать рентген поясничного отдела позвоночника и обратиться к неврологу. Рентген вчера сделали, сегодня пойду за описанием снимка. Я сама спрашивала у хирурга, что может лучше сделать МРТ, но он сказал, что возможно достаточно будет такого рентгена.
Вчера же удалось таки попасть к неврологу в поликлинике. Мы с мужем в два голоса старались рассказать врачу как можно подробнее характер болей в паху и несколько раз приходилось задавать вопрос – может ли эта проблема иметь неврологический характер (это те же 2 вопроса, которые я задала здесь, в конце обращения за консультацией). Однозначного ответа не получили. Невролог сказала, чтобы муж продолжил принимать Аркоксию и Толперизон, открыла запись к физиотерапевту, чтобы та назначила физиопроцедуры (???). А когда мы увидели, что невролог написала в карте, что муж обратился с жалобами на боли в спине, в позвоночнике и ни слова про боли в паху, совсем отчаялись.
Я понимаю и знаю, что здесь не принято обсуждать действия других врачей, но Вы совершенно правильно пишите, что “нужно активно искать причины этой боли” и я очень стараюсь это делать для мужа, но время идет, а конкретного диагноза до сих пор нет.
У мужа на ноге вверху есть еще давнишнее новообразование (прилагаю фото). Оно его не беспокоит. Но хирурги сразу переключаются на него и один из хирургов направил к онкологу, чтобы врач дал заключение по поводу удаления.
Вчера были у онколога. Сразу сказали, что к хирургу мы обращались по поводу болей и припухлости в паху, а не по поводу этого новообразования. Думали, что врач обратит на это внимание. Но она только дала заключение, что новообразование не злокачественное и его можно удалять. А по поводу болей в паху, сказала, что к ней нужно обращаться только если есть показания от других врачей.
Уважаемая Елена Николаевна, получается, что муж зря сделал рентген поясничного отдела позвоночника, а теперь рентген тазобедренных суставов делать уже нельзя?
Никто из врачей не направляет мужа ни на какое МРТ. Можно ли его сделать платно без направления? МРТ нижнегрудного-верхнепоясничного отделов (возможно с контрастированием) и МРТ малого таза (возможно с контрастом) – это два разных обследования или можно сделать за один раз? Какие МР-томографы дают наиболее точное сканирование – низкопольные, средне- или высокопольные?
Уважаемая Юлия!
Могу только сожалеть что так получается. Критиковать никого не хочу. Сама знаю , что сложившаяся ситуация с нормированием длительности приема до 10 минут и обязательности всяких канцелярских обязанностей + высокая нагрузка врача с низкой оплатой никак не располагает к клиническому анализу.
Скажу, что я бы стала обследоваться самостоятельно, сочетая и платные и бесплатные ресурсы.
Неврологическая причина маловероятна, но дистанционно диагностировать очень трудно.
По Вашему вопросу: Р снимок поясничного отдела сделан не зря, Р снимки тазобедренных суставов делать можно, сейчас аппараты с малой Р нагрузкой. МРТ нужно делать высокого разрешения, полУчите наибольшую информацию. Сделайте платно, поговорите с сотрудниками и сделайте оба МРТ с контрастированием за один раз, контрастирование для онкопоиска.
На первом месте все-таки поиск онкологического процесса. Я не хирург, но в этом возрасте подробно обследуют кишечник (проводят колоноскопию, ирригографию), делают УЗИ внутренних органов и анализ крови на онкологические маркеры.
Обратитесь к грамотному внимательному терапевту, пациента должен вести и руководить диагностическим поиском один врач, что возможно, сделайте в поликлинике по ОМС. До уточнения диагноза не проводите физиопроцедуры. И задавайте вопросы, с какой целью назначается препарат, что вы получите при его приеме. Из вашего описания непонятна цель назначения указанных препаратов.
Может быть есть возможность обратиться в другие больницы, более крупный город?
Желаю Вам успехов.
Источник
На поясницу человека, даже если он не обладает избыточным весом, всегда приходится весьма большая нагрузка. Ведь прямохождение — это единственный способ передвижения человека. Наиболее часто острая боль в поясничном отделе позвоночника и проблемы ее лечения связаны с патологией глубоких мышц спины и при грыжах и протрузиях дисков.
Однако когда впервые возникает острая боль в спине, неясно, по какой причине она появилась. Боль в спине может возникнуть по поводу:
- остеохондроза и его осложнений, то есть при протрузиях и грыжах поясничного отдела позвоночника;
- стеноза позвоночного канала;
- воспаления нервных корешков, или при радикулите;
- спондилолистеза и сколиоза, когда между собой позвонки соединены под аномальными углами;
- воспалительных состояний, таких как ревматоидный артрит, туберкулез, бруцеллёз.
Наконец, причиной острой боли в пояснице может быть паравертебрально расположенная опухоль, или метастазы в область позвоночника. А если известно, что причиной является грыжа, то как болит поясница?
Симптомы боли при грыжах
Существуют маркеры, или «особые флажки», которые позволяют предположить, что боль связано именно с поражением опорно-двигательного аппарата и имеет дискогенный характер. Это следующие симптомы и признаки:
- резкая и острая боль появляется или в момент выраженной физической нагрузки, или сразу после неё;
- острая боль имеет характер электрического тока, она внезапная, простреливает в пояснице чаще всего в ногу, вплоть до голеностопного сустава;
- боль приводит к резкому ограничению подвижности в поясничном отделе позвоночника, и пациент принимает специфическую анталогическую, или противоболевую позу. В этой позе исключается малейшее движение, а дыхание становится менее глубоким;
- боль, связанная с поражением межпозвонковых дисков имеет так называемый корешковый характер. Это означает, что малейшее сотрясение поясницы, приводит к резкому усилению боли по типу прострелов, которые называются люмбаго. Это смех, кашель, чихание, попытка изменить положение тела или потужиться в туалете по большой нужде;
- позже присоединяется постоянный, ноющий компонент, связанный с реакцией глубоких мышц на появление воспалительного очага, вызванного грыжей.
Все эти симптомы ярко свидетельствуют о том, что причиной боли явилось дискогенные осложнения остеохондроза — протрузия или грыжа в поясничном отделе позвоночника, в котором эти дефекты возникают наиболее часто. Почему же появляется боль? Отчего она развивается?
Причины острой боли при грыже в поясничном отделе
Прежде всего: потерявший свою форму межпозвоночный диск источником боли не является. Диск может разорваться даже целиком. Его наружные, циркулярные фиброзные слои перестают удерживать внутреннее пульпозное ядро, которое находится под высоким давлением, а содержимое диска вываливается за его пределы. Так из протрузии формируется грыжа. Но сам диск, так же, как и любая хрящевая ткань в организме, не способен чувствовать боль. Хрящевые образования не иннервируются, поскольку в противном случае нервам пришлось бы находиться в постоянном движении, с риском попасть между дисками. По той же причине хрящи, как границы скелета, обладающие подвижностью, лишены и кровеносных сосудов.
Поэтому источником боли является другие структуры:
- первый из них — это глубокие связки, которых постоянно касается грыжевое выпячивание;
- второй компонент — это нервные корешки, которые входят в спинной мозг и выходят из него на уровне каждого сегмента, которые имеют чувствительную и двигательную порции.
Сами нервные корешки также не могут воспринимать боль. Но если они будут испытывать интенсивное сдавливание протрузией, или, тем более грыжей, то это приведет к развитию асептического воспаления.
Это воспаление будет иметь тот же самый характер, как мозоль на пятке, которая образовалась в результате постоянного натирания обувью. Постоянное механическое раздражение нервных корешков приводит к отеку, набуханию, их начинают сдавливать окружающие костные каналы и связки, и боль резко усиливается при каждом движении и сотрясении (особенно при интрафораминальных грыжах) такого отекшего нервного корешка. Именно поэтому боль и носят стреляющий и резкий характер;
- у этой боли есть ещё и постоянный, ноющий компонент, который в большей степени обусловлен реакцией окружающих мышц.
Мышца умеет реагировать на боль только одним известным способом. Это сокращение. Если боль постоянна, то мышца находится в состоянии постоянного спазма, а избыточное сокращение лишает возможности крови и отводить от мышцы вредные вещества, образовавшиеся в результате ее жизнедеятельности. Прежде всего, это молочная кислота.
Поэтому при наличии раздражающего фактора, такого как протрузия или грыжа, мышца уплотняется, и постепенно впадает в состоянии постоянного, хронического спазма. Боль стимулирует сокращение, а постоянное сокращение усиливает эту боль. Образуется замкнутый порочный круг.
Таким образом, в патогенезе острой боли в пояснице при протрузии или грыже можно выделить несколько компонентов: связки, отёк корешков и реакция мускулатуры, которая формирует ноющую боль, которая сохраняется на долгое время. Как же можно справиться с этой комплексной и многогранной болью?
Первая помощь при болевом синдроме без лекарств
Рассмотрим принципы первой помощи, которую можно осуществить без приема медикаментов и постараться избавиться от боли, а затем — лекарственные препараты, используемые в первые дни, и даже в первые часы после возникновения такой острой боли.
Внимание! Следует предостеречь от одной очень распространённой ошибки. В первый день, и тем более в первые часы, категорически запрещено любое прогревание, и особенно с применением грелок и физиотерапевтических приборов, создающих избыточное тепло. В первые сутки отёк нервных корешков и мышечной ткани только нарастает, и попытка снятия боли добавлением тепла, по законам физиологии только лишь усилить приток крови в зону воспаления, дополняя и увеличивая объем гиперемии. Лечение острой боли в пояснице в первые сутки теплом приведет только к усилению боли.
Поэтому вместо интенсивного прогревания можно наоборот, использовать охлаждение. В том случае, если у пациента нет хронических воспалительных заболеваний почек, женских половых органов, то к пояснице на короткое время (5-10 минут) несколько раз в день через плотную ткань можно приложить пузырь со льдом или какой-либо холодный предмет. Это приведет к уменьшению отёка и ослаблению болей.
Второе что следует сделать, — это попытаться иммобилизовать пациента, надев на него полужесткий корсет. Он сохранит необходимое расстояние между поясничными позвонками, и уменьшит риск возникновения острой боли.
Третий нелекарственный способ первой помощи — это применение домашних физиотерапевтических приборов, которые не греют, а отвлекают и раздражают. Это иппликаторы Ляпко и Кузнецова. Иголки и колючки, на которые ложится пациент, наоборот, позволяют перетекать объему крови из зоны воспаления в подкожную клетчатку и глубокие слои кожи. Таким образом, уменьшается болевой синдром, и пациент, во всяком случае, пока он лежит неподвижно, испытывает меньше дискомфорта. Эти простые средства позволяют облегчить до применения лекарств состояние больного.
Все остальные способы лечения острой боли в пояснице при возникновении или обострении протрузии и грыжи связаны с применением соответствующих лекарственных препаратов. Рассмотрим их подробнее.
Лекарства для купирования острой боли в спине
Это такие лекарства, как нестероидные противовоспалительные средства (НПВС), применяющиеся при острой боли внутримышечно, миорелаксанты центрального действия, использующиеся также в инъекциях, и местные препараты: гели, кремы и мази.
Наркотические анальгетики в нашей стране по поводу остеохондроза не применяются. Такие препараты назначаются при онкологической патологии, например, при развитии метастазов в позвонки. Да и в том случае иногда пациент не может получить гарантированную государством помощь. Если же врач, видя очень сильную боль, попытается в России помочь пациенту, назначив, например, Дюрогезик в виде пластыря, то его, в отличие от врача в США или Израиле, ждет не благодарность, а тюрьма.
В крайнем случае, когда диагноз ясен, подтвержден МРТ, и у пациента действительно болевой синдром связан с протрузией или грыжей, можно выполнить лечебную блокаду. Но эта манипуляция выполняется не дома, а в стационаре, или процедурном кабинете. Рассмотрим основные группы лекарственных препаратов, которые помогают снять боль в первые дни возникновения или обострения протрузии или грыжи.
НПВС: снимаем боль и воспаление
Препараты из группы НПВС, или нестероидных противовоспалительных средств, представляют собой «три кита лечения воспаления». Это снижение температуры тела, или жаропонижающее влияние, обезболивающий эффект, а также противовоспалительное действие. Жаропонижающее действие нас не интересует, ведь при протрузиях и грыжах температура тела не повышается, и парацетамол (Панадол) и прочие лекарственные препараты вроде ибупрофена (Нурофен) не нужны.
А вот борьба с болью и воспалением — это то, что нужно. Сильнее всего обезболивающий эффект из НПВС у препарата кеторолак (Кетанов), и по своей силе он приближается к действию наркотических анальгетиков. Противовоспалительный эффект, который заключается в уменьшении отёка, выражен у таких средств, как кетопрофен (Кетонал) и мелоксикам (Мовалис). Очень хорошим противовоспалительным эффектом обладает старый, препарат диклофенак (Вольтарен, Ортофен). Его можно использовать в качестве разовых инъекций, или очень коротким курсом, не дольше 3 дней.
Мы не будем подробно останавливаться на дозировках и схемах введения, поскольку это дело лечащего врача. Однако в том случае, если у пациента существует язвенная болезнь желудка или эрозивный гастрит, то препараты из группы НПВС ему противопоказаны. В крайнем случае, при наличии гастрита и язвы можно одновременно принимать эти препараты вместе с блокаторами протонного насоса, такими, как Нольпаза, Омепразол, Париет. Они предохраняют слизистую желудка от разрушающего действия НПВС.
После двух-трех дней внутримышечных инъекций обычно переходят на таблетированные формы, которые принимают также в течение нескольких дней. Совместно с этим с первого же дня начинают втирание мазей, кремов и гелей, содержащих НПВС в область поясницы. Это Фастум гель, Нурофен-гель, Долгит-крем.
Внимание! Согревающие мази с капсаицином, например, Капсикам, или Финалгон, можно применять на второй-третий день, когда уже началось затихание болей, и воспалительный отёк стал рассасываться. В первый день рекомендуется применять мази и гели с охлаждением, Дип Рилиф (ибупрофен+ментол), Бен-гей (метилсалицилат+ментол), или наносить на область поясницы охлаждающие и отвлекающие эфирные масла, например, масло мяты перечной в соотношение 1/10 с базовым маслом.
Миорелаксанты: расслабление мышц
В отличие от купирования острой и стреляющей боли, эти лекарства предназначены для того, чтобы снять постоянный и ноющий болевой компонент, вызванный избыточным спазмом мышц. Обезболить самую первую, стреляющую боль они не могут. Миорелаксантами центрального действия их назвали, поскольку они регулируют работу нейронов спинного мозга, и непосредственно на мышцу не влияют. Они обманывают её, и позволяют ей расслабиться. А это улучшает кровоток и позволяет ликвидировать продукты мышечного обмена. Самые популярные лекарственные препараты — это Мидокалм, или толперизон, и Сирдалуд, или тизанидин. Первый из них не вызывает сонливости, а вот второй лучше принимать на ночь, или вечером.
На фоне курса приема миорелаксантов, лучше не водить машину и не работать с движущимися механизмами, поскольку эти средства несколько увеличивают время мышечной реакции. Миорелаксанты ставятся также первые дни заболевания внутримышечно, но они не влияют на слизистую желудка и могут назначаться в виде курсовой терапии. В результате хронический мышечный спазм, вызванный протрузией и грыжей, разрешается, и постоянная боль в спине также уменьшается, или исчезает.
Витамины
Назначение витаминов группы B, или нейротропных витаминов, с точки зрения доказательной медицины, не влияет на продолжительность дней нетрудоспособности, и на купирование болевого синдрома. Однако в Российской Федерации врачи часто применяют их с профилактической целью. Нейротропными витаминами называются витамины B1, B12 и B6, которые принимают участие в работе центральной и периферической нервной системы. Поэтому при отеке нервных корешков они назначаются, чтобы создать избыточное депо, так сказать, на всякий случай.
Наиболее популярным препаратом, который назначается внутримышечно, является Мильгамма, который содержит все эти концентраты витаминов вместе с местным анестетикам лидокаином. Он делает укол безболезненным. После курса внутримышечных инъекций можно переходить к препарату Мильгамма композитум, это таблетированное средство.
Физиотерапия, ЛФК и массаж
Все физиотерапевтические процедуры, связанные с теплом, грязелечением, бальнеологическим воздействием, необходимо применять вне фазы обострения. Только тогда физиотерапия, лечебная физкультура и сеансы массажа будут благотворно воздействовать. Если массаж попытаться проводить в первый или второй день возникновения острой боли в спине, то он вызовет только ухудшение, поскольку мышца находится в состоянии стойкого спазма, и любое сотрясение спины вызовет жестокие приступы корешковой боли. А стандартные массажные приёмы бывают не только релаксирующими, но и тонизирующими. Проводить же один релаксирующий массаж на фоне острой боли просто не полагается. Острая боль — это противопоказание к любому виду физиотерапевтического воздействия.
Как предотвратить появление боли?
Чтобы не просто убрать, но предотвратить появление боли, нужно просто предотвратить появление грыжи. Необходимо соблюдать простые правила:
- правильно двигаться и работать над осанкой, избегать плоскостопия;
- носить тяжести только равномерно в рюкзаке на спине;
- во время подъема тяжести стараться держать груз симметрично, и ни в коем случае ни на одном плече и ни в одной руке;
- не наклоняться и не поворачиваться, находясь с тяжелым грузом;
- следить за массой тела, не допуская его превышения;
- регулярно стараться висеть на турнике или плавать, разгружая позвоночник, заниматься лечебной гимнастикой;
- после достижения определенного возраста проверять уровень кальция в крови, профилактировать остеопороз;
- зимой, и особенно при наличии гололеда нужно воздерживаться от резких движений, поскольку падения и травмы являются фактором риска возникновения протрузии и грыжи.
Таким образом, вы сможете избежать сильной боли в спине. Если же протрузия, или, тем более, грыжа у вас уже есть, и они беспокоят вас регулярно, то тогда наилучший способ — это современное малоинвазивное оперативное вмешательство.
В настоящее время они проводятся с большим успехом в Болгарии, в Чехии, и в том числе, в России. Это холодная плазменная и лазерная нуклеопластика, вапоризация, эндоскопическая микродискэктомия. В результате или профилактируется появление грыжи из протрузии, или ликвидируется само хрящевое выпячивание, и нервные корешки, мышцы и связки ничего больше не сдавливают. Только операция может привести к радикальному извлечению и улучшить качество жизни.
Источник
