Артропластика шейного отдела позвоночника
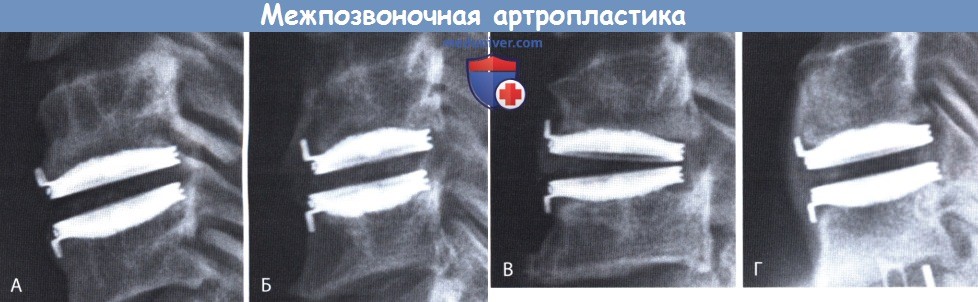
Показания для установки искусственного межпозвоночного диска в шейном отделе позвоночника (межпозвоночной артропластики)
Переднее шейное удаление межпозвонкового диска с последующим спондилодезом — общепризнанная операция, часто выполняемая при спондилезе шейного отдела позвоночника. С момента ее первого описания Смитом (Smith) и Робинсоном (Robinson), а также Кловардом (С1о-ward), накоплен большой объем информации о крайне эффективных клинических результатах данной операции при лечении дегенеративных изменений шейного отдела позвоночника. Главный недостаток операции заключается в том, что в результате межтелового спондилодеза функционально подвижный и механически стабильный сегмент позвоночника становится фиксированным и нефункциональным.
Анализ распределения деформации межпозвонковых дисков после переднего шейного межтелового спондилодеза показал увеличение продольной деформации, наиболее часто отмеченное в межпозвонковых дисках непосредственно прилежащих к участку спондилодеза. Считается, что такое увеличение деформации смежных межпозвонковых дисков может ускорять их дегенерацию и развитие механической нестабильности. В нескольких источниках содержится информация, подтверждающая спондилотические изменения и развитие нестабильности на уровнях выше и ниже участка шейного спондилодеза данными лучевой визуализации; однако эти изменения не всегда проявляются клинической симптоматикой.
В последнее время шейная артропластика с использованием искусственных шейных дисков привлекла внимание хирургов, как альтернативный традиционному спондилодезу метод, который можно применять для реконструкции с сохранением подвижности и стабильности сегментов шейного отдела позвоночника, на которых была проведена операция. Теоретически, преимущества межпозвонковой артропластики включают в себя сохранение амплитуды движений, предотвращение дегенерации в смежных уровнях, восстановление высоты межпозвонкового пространства и симметрии позвоночника, а также сохранение маневренности в большей степени. Кроме того, при применении этого метода наблюдается снижение вероятности осложнений хирургического вмешательства, полное отсутствие осложнений, связанных с установкой фиксирующей конструкции и послеоперационной иммобилизацией, а также более раннее восстановление функций пораженного сегмента позвоночника.
а) Показания и противопоказания. Показания для шейной установки искусственного межпозвонкового диска представлены одноуровневыми или многоуровневыми грыжами межпозвонковых дисков между уровнями С3-С4 и С6-С7 с радикулопатией и/или миелопатией с незначительными спондилотическими изменениями и без существенной дегенерации смежных уровней позвоночника. Показания для замены шейного межпозвонкового диска аналогичны таковым для переднего шейного удаления межпозвонкового диска с последующим спондилодезом. Под них подходят пациенты с проявлениями компрессионного поражения неврологических структур в виде слабости верхних конечностей, парестезий и боли, в сочетании с усилением рефлексов в нижних конечностях или без такового, невосприимчивые к консервативной терапии.
Диагноз в таких случаях может включать спондилотическую радикулопатию, спондилотическую миелопатию, и грыжу межпозвонкового диска с миелопатией или радикулопатией. Наиболее подходят для операции пациенты с преимущественно передней компрессией шейного отдела спинного мозга и нервных корешков. Необходимым условием межпозвонковой артропластики также является рентгенологическое подтверждение наличия движений в позвоночнике на уровне планируемой операции.
С накоплением опыта выполнения шейной межпозвонковой артропластики расширяются критерии включения пациентов. В период первых операций по артропластике, шейные спондилотические миелопатия и радикулопатия не считались хирургическими показаниями. Артропластику выполняли только пациентам моложе 50 лет без спондилотических изменений. С тех пор в показания включили шейную спондилотическую радикулопатию без прогрессирующей миелопатии. Так восстановление высоты межпозвонкового пространства при шейной установке искусственного межпозвонкового диска является крайне благотворным для пациентов со снижением высоты межпозвонкового пространства, которое вызвано спондилотическими изменениями и приводит к сужению невральных отверстий и ущемлению нервных корешков. Со временем показания к операции могут быть расширены, чтобы включать пациентов с осевой шейной болью, связанной с изменениями межпозвонковых дисков. Интересно, что показанием для поясничной замены межпозвонкового диска является, главным образом, осевая боль в пояснице, связанная с изменениями межпозвонковых дисков.
В отличие от показаний к шейной установке искусственного межпозвонкового диска, компрессионные поражения неврологических структур в результате стеноза позвоночного канала или грыжи студенистого ядра считаются противопоказаниями к поясничной замене межпозвонкового диска. В редких источниках можно встретить информацию, что пациенты с рецидивом осевой шейной боли и дегенеративными изменениями одного или двух межпозвонковых дисков успешно отвечают на лечение передним шейным удалением межпозвонкового диска с последующим спондилодезом, а также что эти пациенты могут успешно ответить на шейную установку искусственного межпозвонкового диска. Противопоказания к шейной установке искусственного межпозвонкового диска включают в себя осевую шейную боль, связанную с патологическими изменениями в задних межпозвонковых суставах; шейную миелопатию, вызванную преимущественно компрессией задней части спинного мозга; деформацию (сколиоз шейного отдела позвоночника; кифоз, возникший после удаления пластинки дуги позвонка); риск возникновения нестабильности после операции из-за поражения задних элементов позвонков; риск нарушения целостности замыкательных пластинок (остеопороз, метаболические нарушения в костной ткани); инфекционный или воспалительный процесс (предшествующая инфекция, окостенение задней продольной связки, анкилозирующий спондилоартрит, ревматоидный артрит); снижение амплитуды движений на уровне операции или формирование перемычек из остеофитов; спадание межпозвонкового пространства более чем на 50% нормальной высоты.
Одним из ожидаемых в ближайшем будущем преимуществ шейной установки искусственного межпозвонкового диска является использование метода для лечения патологических изменений, возникающих на смежных уровнях после переднего шейного удаления диска с последующим спондилодезом. Повторный спондилодез при появлении патологических изменений в смежных уровнях подвергается критике из-за высокой вероятности развития ложного сустава и послеоперационного нарушения глотания. Трудности выполнения повторного спондилодеза на уровнях, смежных с прежде установленной конструкцией, могут быть связаны с неблагоприятным состоянием окружающих тканей и существенной разницей в прочности фиксирующей конструкции и элементов смежного межпозвонкового пространства. При шейной установке искусственного межпозвонкового диска нет необходимости в спондилодезе, хотя все еще требуется скрепление позвонков. Шейная установка искусственного межпозвонкового диска может снижать риск прогрессирования патологических изменений на смежных уровнях.
При повторном спондилодезе, выполняемом из-за патологических изменений в смежных уровнях, удаляют прежде установленную пластину и на ее месте размещают новую, более длинную пластину, которая дополнительно фиксирует еще один уровень. Многоуровневый доступ, требуемый для удаления прежде установленной пластины, часто приводит к высокому риску послеоперационных нарушений глотания и дыхания. При шейной установке искусственного межпозвонкового диска нет необходимости в замене прежде установленной пластины, что позволяет избежать многоуровневого доступа.
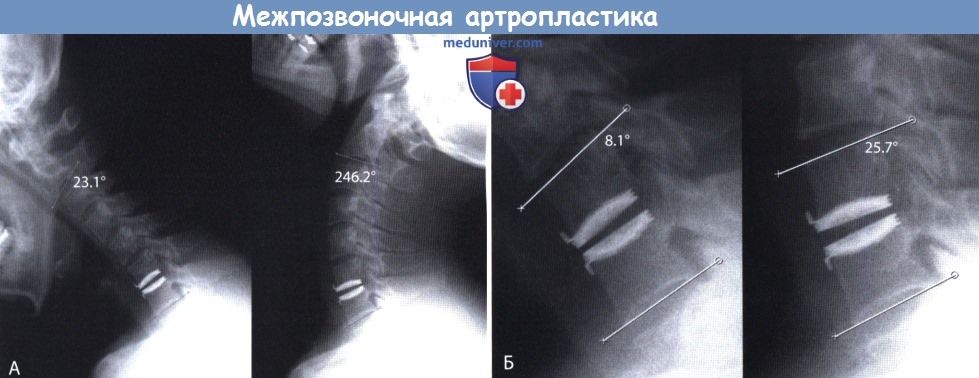
Оценка послеоперационных радиологических исследований:
А. Полная амплитуда движений шейного отдела позвоночника (С2-С7).
Б. Движение функционального сегмента позвоночника на уровне проведенной операции и смежных уровнях.
б) Недостатки шейной установки искусственного межпозвонкового диска. Выделяют несколько возможных недостатков шейной установки искусственного межпозвонкового диска. Важно осознавать, что симптоматика радикулопатии и миелопатии вызвана сочетанием статической и динамической компрессии нервных корешков. Ввиду сохранения движения на пораженном уровне после шейной установки искусственного межпозвонкового диска, становится выше вероятность послеоперационного рецидива симптоматики на том же уровне. Переднее удаление шейного межпозвонкового диска с последующим спондилодезом предотвращает и статическую, и динамическую компрессию благодаря неподвижной фиксации. При шейной установке искусственного межпозвонкового диска сохраняется динамическая компрессия нервных корешков, если только не выполнена дополнительная декомпрессия.
Выполнение дополнительной декомпрессии сопровождается высоким риском обильной кровопотери, и повреждения сосудистых или неврологических структур. Несмотря на описанные недостатки, краткосрочные результаты рандомизированных исследований доказывают равноценные клинические исходы переднего шейного удаления межпозвонкового диска с последующим спондилодезом и шейной установкой искусственного межпозвонкового диска. Эти исследования проводились хирургами, обладающими огромным опытом выполнения операций по передней шейной декомпрессии.
Более широкое использование искусственных дисков на пациентах может снизить предсказуемость клинического исхода. В ходе переднего шейного удаления межпозвонкового диска с последующим спондилодезом велика вероятность ошибочных действий хирурга при выполнении декомпрессии. Фактически, было доказано, что одинаковые клинические исходы могут быть достигнуты независимо от выполнения прямой декомпрессии унковертебральных суставов. При шейной установке искусственного межпозвонкового диска выполнение декомпрессии является более значимым для достижения положительных краткосрочных результатов лечения. В последнее время, стали появляться данные о повторных операциях по причине недостаточной декомпрессии в ходе шейной установки искусственного межпозвонкового диска.
При долгосрочных наблюдениях показано, что выполненное надлежащим образом переднее шейное удаление межпозвонкового диска с последующим спондилодезом исключает движение в сегменте и тем самым предотвращает образование спондилотических остеофитов. Спондилодез часто приводит к резорбции остеофитов. Однако ввиду сохранения движения при шейной установке искусственного межпозвонкового диска, возможно послеоперационное образование спондилотических остеофитов, что может привести к отсроченному рецидиву симптоматики на том же уровне. Гетеротопическое окостенение и рост остеофитов на уровне операции, отмеченные в ходе долгосрочных наблюдений, доказывают роль сохранения движения сегмента в прогрессировании спондилотических изменений. Дальнейшие наблюдения могут свидетельствовать о том, что после хирургического вмешательства вероятность патологических изменений на уровне операции выше таковой на смежных уровнях.
Другие возможные недостатки шейной установки искусственного межпозвонкового диска включают высокую стоимость операции, повреждение неврологических структур в результате смещения имплантата в заднем направлении, разрушение имплантата и необходимость повторной операции. Благо, большинству хирургов хорошо известны доступ и показания для удаления тела позвонка при повторной операции после шейной установки искусственного межпозвонкового диска.
в) Оценка предоперационных радиологических исследований:
– Получают обзорные рентгенограммы шейного отдела позвоночника в передне-задней, боковой (в нейтральном положении, а также в положениях сгибания и разгибания) и двусторонних косых проекциях.
– Перед операцией убеждаются в возможности достаточного рентгенографического контроля в боковой проекции с помощью С-дуги; возможно ухудшение качества визуализации из-за короткой шеи пациента, высокого расположения плеч, или при съемке уровня С6-С7.
– Определяют предоперационные проявления спондилеза (наличие передних и задних остеофитов, окостенение связок).
– Для артропластики необходима надлежащая высота межпозвонкового пространства.
– Необходимым условием для артропластики является наличие движения на уровне предстоящей операции.
– Проверяют биомеханические характеристики сегмента.
– Оценивают симметрию относительно сагиттальной плоскости, общую амплитуду движений в шейном отделе (С2-С7) и движение в отдельных сегментах (функциональных элементах позвоночника).
– Для определения расположения патологических структур и состояния окружающих тканей выполняют КТ и МРТ шейного отдела позвоночника.

Определение появления гетеротопического окостенения вокруг имплантата.
– Также рекомендуем “Техника операции установки искусственного межпозвоночного диска в шейном отделе позвоночника (межпозвоночной артропластики)”
Оглавление темы “Межпозвоночная артропластика (установка искусственного межпозвоночного диска).”:
- Показания для установки искусственного межпозвоночного диска в шейном отделе позвоночника (межпозвоночной артропластики)
- Техника операции установки искусственного межпозвоночного диска в шейном отделе позвоночника (межпозвоночной артропластики)
- Осложнения установки искусственного межпозвоночного диска в шейном отделе позвоночника (межпозвоночной артропластики)
Источник
Осложнения установки искусственного межпозвоночного диска в шейном отделе позвоночника (межпозвоночной артропластики)
а) Основные положения установки искусственного межпозвонкового диска:
– При выходе из наркоза могут проявиться новые неврологические нарушения, возникшие из-за повреждения или отека нервного корешка, сотрясения спинного мозга или быстрой декомпрессии хронически сдавленных структур.
– Остро возникшая симптоматика может свидетельствовать о механических нарушениях, таких как межпозвонковый подвывих, смещение костного трансплантата, наличие сдавливающих остаточных фрагментов диска, остаточных остеофитов или острой эпидуральной гематомы; все перечисленные состояния требуют хирургического лечения.
– Прогрессирование нарушений по прошествии недели после операции может свидетельствовать о нестабильности позвоночника или эпидуральном абсцессу.
– При надлежащей антибиотикопрофилактике частота инфекционных осложнений не превышает 1%.
– Интенсивная боль в области шеи, существующая в течении нескольких недель или месяцев после операции, может быть связана с остеомиелитом позвонка.
– Тромбоз сонной артерии в результате ее отведения в латеральном направлении наиболее вероятен у пациентов с транзиторной ишемической атакой в анамнезе. Значительный стеноз сонной артерии у таких пациентов требует специализированного лечения до операции по переднему шейному спондилодезу. При миграции тромба из сонной артерии возможно развитие ишемии головного мозга или инсульта.
– При повреждении возвратного гортанного нерва могут развиваться стойкая хрипота, нарушение глотания или парез голосовых связок.
– Также возможно повреждение содержимого смежных межпозвонковых пространств.
Помимо стандартных осложнений, связанных с хирургическим вмешательством и общей анестезией, таких как неполное ослабление болевого синдрома из-за недостаточной декомпрессии, повреждение нервных корешков и спинного мозга, образование гематом и инфекционные осложнения, в последнее время отмечают несколько уникальных осложнений, связанных с установкой искусственного межпозвонкового диска. В соответствующей литературе встречаются описания гетеротопического окостенения, отсроченного формирования неподвижного соединения вокруг шейного искусственного диска, а также несимметричной подготовки замыкательных пластинок, приводящей к послеоперационному формированию кифотической деформации и уменьшению высоты тела нижележащего позвонка.
Неожиданно высокая вероятность гетеротопического окостенения была доказана в ходе проведенного в течение одного года несколькими европейскими организациями совместного исследования по наблюдению за пациентами, которым был установлен искусственный диск модели Bryan. Из 90 пациентов, принимавших участие в исследовании, у шестнадцати (17,8%) отмечено гетеротопическое окостенение, у шести (6,7%)—гетеротопическое окостенение третьей и четвертой стадии по классификации Макэфи (McAfee classification).
У десяти (62%) из этих 16 пациентов амплитуда движения на уровне проведенной операции не превышала двух градусов. Неподвижное соединение чаще отмечалось у пожилых пациентов и у пациентов мужского пола. Считается, что повреждение длинных мышц шеи является одним из факторов, способствующих паравертебральному окостенению. Также считается, что назначение нестероидных противовоспалительных препаратов до и после хирургического вмешательства, обильная интраоперационная ирригация и ограничение амплитуды отведения мышц помогают предотвратить развитие данного осложнения. Гетеротопическое окостенение также описано и для большинства других устанавливаемых имплантатов.
Нет доказательств того, что появление после операции нестабильности в сагиттальной плоскости приводит к отрицательному исходу лечения. Однако послеоперационная кифотическая деформация является существенной проблемой с учетом основной цели хирургического вмешательства — сохранения нормальной биомеханики шейного отдела позвоночника. Поскольку послеоперационная кифотическая деформация может возникать у всех пациентов, значимость этого осложнения особенно велика. Ранее уже обсуждались идеи об изменении строения искусственных дисков или техники операции таким образом, чтобы сохранить движение в сегменте позвоночника на уровне операции, но предотвратить развитие кифотической деформации.
В последнее время, в литературе обсуждались некоторые недостатки устройства искусственного диска модели Bryan и факторы, способствующие формированию послеоперационной кифотической деформации. Yi et al. отмечают, что послеоперационный кифоз вызван несколькими факторами, включающими в себя избыточное фрезерование замыкательных пластинок, угол введения искусственного диска модели Bryan, отсутствие лордотической формы у диска модели Bryan, метод хирургического полного удаления задней продольной связки и наличие кифоза до операции. Угол введения имплантата имеет существенную отрицательную корреляцию с послеоперационной кривизной сегмента позвоночника.
Глубина введения имплантата также имеет значительную отрицательную корреляцию с кривизной функционального сегмента позвоночника и незначительную отрицательную корреляцию с симметрией относительно сагиттальной плоскости на промежутке С2-С7. В том же исследовании подтверждена возможность предотвращения сагиттальной нестабильности в ходе шейной артропластики благодаря изменениям техники установки искусственного диска модели Bryan, касающимся, в первую очередь, глубины и угла введения имплантата, а также высказано предположение о возможных непредвиденных патологических изменениях в других шейных сегментах позвоночника.
Fong et al. отмечают, что послеоперационная кифотическая деформация, изменяющая как угол функционального сегмента позвоночника, так и угол замыкательных пластинок, формируется в результате послеоперационного снижения высоты задней части нижележащего позвонка. Патогенез этого процесса связан с асимметричной подготовкой замыкательных пластинок. Несимметричное фрезерование возникает при фиксации шеи пациента в положении избыточного лордоза или сжатии клиновидного дистрактора.
б) Патологические изменения на смежных уровнях после шейной установки искусственного межпозвоночного диска. Известно, что основными целями шейной артропластики являются сохранение движения на уровне операции и снижение деформации смежных уровней для предотвращения в них послеоперационных патологических изменений. Хотя в соответствующей литературе содержится большое количество информации, подтверждающей тот факт, что шейная артропластика по сравнению с передним шейным удалением межпозвонкового диска с последующим спондилодезом имеет большую вероятность предотвращения патологических изменений на смежных уровнях как на образцах, так и у пациентов, до сих пор не доказано, что эти изменения возникают независимо от естественного процесса дегенерации. На недавней конференции по обсуждению представленной литературы и данных клинических испытаний, у исследователей возникли вопросы, имеет ли установка искусственного диска более эффективный долговременный исход лечения по сравнению с передним межтеловым спондилодезом.
Хотя по данным, полученным в ходе клинических и рентгенологических исследований, спондилодез приводит к более высокой вероятности развития патологических изменений на смежных уровнях, ошибочно считать, что подобные изменения абсолютно не отмечаются после шейной артропластики. В ходе недавнего проспективного исследования выявлено, что распространенность патологических изменений на смежных уровнях выше, чем предполагалось. Robertson сообщает, что рентгенологические подтверждения патологических изменений на смежных уровнях после шейной артропластики получены у 17,5% обследованных пациентов, а появление симптоматики этих изменений ежегодно впервые выявляется у 0,65% пациентов.
Среди группы пациентов, которым был выполнен спондилодез, у 34,6% получены рентгенологические подтверждения патологических изменений на смежных уровнях, а у 13,9% выявлены симптомы этих изменений; таким образом статистические показатели превышают таковые в группе пациентов, которым установили искусственный межпозвонковый диск. Yi et al. сообщают, что рентгенологические подтверждения дегенерации смежных уровней после шейной артропластики получены у 12,5% обследованных пациентов, а вероятность сочетания с гетеротопическим окостенением составила 44,4%. Указанные исследования подтверждают, что распространенность патологических изменений на смежных уровнях после артропластики настолько велика, что не должна быть оставлена врачами без внимания.
Одна из причин проведения операций по установке искусственного межпозвонкового диска заключается в том, что данный метод приводит к более низкой вероятности долгосрочного развития патологических изменений на смежных уровнях по сравнению со спондилодезом или протезированием. Однако не стоит забывать об одинаковой вероятности отсроченной дегенерации смежных уровней, возникающей после шейной артропластики и после спондилодеза. Предстоящие исследования должны помочь в решении вопроса, ятрогенное создание неподвижного сегмента после спондилодеза или прогрессирование естественных дегенеративных изменений является причиной дегенерации смежных уровней.

Определение появления гетеротопического окостенения вокруг имплантата.
– Посетите весь раздел посвященной “Нейрохирургии.”
Оглавление темы “Межпозвоночная артропластика (установка искусственного межпозвоночного диска).”:
- Показания для установки искусственного межпозвоночного диска в шейном отделе позвоночника (межпозвоночной артропластики)
- Техника операции установки искусственного межпозвоночного диска в шейном отделе позвоночника (межпозвоночной артропластики)
- Осложнения установки искусственного межпозвоночного диска в шейном отделе позвоночника (межпозвоночной артропластики)
Источник
