Артериовенозная мальформация грудного отдела позвоночника

Артериовенозные мальформации спинного мозга — врождённые сосудистые образования спинальной локализации. Состоят из аномально изменённых сосудов, шунтирующих кровь из артериальной сети в венозную, минуя капилляры. Протекают латентно. Манифестируют симптомами спинального кровоизлияния, корешковыми болями, прогрессирующими двигательными нарушениями. Диагностика основана на клинических, томографических и ангиографических данных. Лечение нейрохирургическое: эндоваскулярная облитерация, открытая микрохирургическая резекция, радиохирургическое удаление.
Общие сведения
Артериовенозные мальформации (АВМ) представляют собой участок аномальной сосудистой сети с прямым сообщением артерий и вен без связующих капилляров. Артериовенозные мальформации спинного мозга включают АВМ сосудов, расположенных внутри мозгового вещества (интрамедуллярно), в оболочках (интрадурально) и на поверхности спинного мозга (экстрамедуллярно). Спинальные сосудистые мальформации являются редкой патологией. В структуре объёмных спинномозговых образований они занимают 6-10%. Наиболее распространены экстрамедуллярные АВМ поясничного и грудного отделов. Заболевание является врождённым, проявляется чаще у лиц молодого и среднего возраста. В 40% случаев сочетается с другими пороками развития.
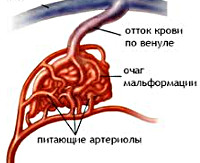
Артериовенозные мальформации спинного мозга
Причины
Сосудистые аномалии образуются в период внутриутробного развития в результате локального сбоя в формировании сосудов среднего и мелкого калибра. Наследственная связь не прослеживается. Провоцирующими дисгенез факторами выступают заболевания и интоксикации матери в период беременности, внутриутробные инфекции, гипоксия плода, неблагоприятное воздействие окружающей среды, приём беременной фармпрепаратов с побочным тератогенным эффектом. Отдельно выделяют триггеры, провоцирующие клиническую манифестацию: избыточную физическую нагрузку, подъём тяжестей, беременность, роды, травма позвоночника, посещение бани, иногда — переохлаждение.
Патогенез
Артериовенозные мальформации отличаются длительным скрытым течением. Сосудистая система в области аномалии адаптируется к работе в создавшихся условиях. Со временем возможно истончение стенок входящих в образование сосудов, возникновение аневризм (выпячиваний сосудистой стенки). Ткани спинного мозга в районе аномалии могут страдать от хронической ишемии и гипоксии в результате механизма обкрадывания, когда кровь не идёт по капиллярной сети, а сбрасывается через артериовенозные шунты. Поэтому рассматривают несколько патогенетических механизмов, обуславливающих клинику заболевания.
Провоцирующие триггеры (нагрузка, беременность, травмы) вызывают усиление метаболизма спинальных клеток, что усугубляет их гипоксию и обуславливает дисфункцию. Возникают симптомы сосудистой миелопатии. С другой стороны, под воздействием триггеров происходит увеличение кровотока, в т. ч. в АВМ. Если кровь не успевает сбрасываться из артерий в вены, возникает повышенное кровенаполнение мальформации с ростом её объёма. Увеличивающееся образование сдавливает корешки или мозговое вещество — развивается картина корешкового синдрома или миелопатии. При истончении сосудистой стенки усиление кровотока приводит к её разрыву с клиникой интрамедуллярного или субарахноидального кровоизлияния.
Классификация
Спинальные артериовенозные мальформации — группа достаточно вариабельных сосудистых аномалий. В клинической практике определяющее значение в выборе оптимального способа хирургического лечения принадлежит их морфологии и расположению. Наибольшее практическое применение нашла следующая классификация:
По строению — рассматривает морфологию АВМ, количество приводящих (афферентных) артерий и отводящих (эфферентных) вен, их взаимное положение. Позволяет разделить артериовенозные мальформации по их гемодинамическим характеристикам.
- I тип — пучок изменённых сосудов с 1-2 гипертрофированными приводящими артериями и эфферентной веной. В ряде случаем отток идёт по нескольким венам. Хорошо виден на ангиограммах, кровоток замедлен.
- II тип (гломусный) — компактный сосудистый клубок с петлистыми сосудами, зачастую извитыми афферентными артериями. Имеет несколько артериовенозных шунтов, местоположение которых трудно определить при рентгенконтрастном исследовании. Кровоток усилен, замедляется в дренажной вене.
- III тип (ювенильный) — редкая форма из крупных незрелых сосудов. Несколько приводящих артерий и дренирующих вен разного калибра. Кровоток ускорен по всей мальформации. Даёт систолический шум, слышимый аускультативно.
- IV тип — не имеет мелких сосудов. Артерия напрямую соединяется с веной по типу «конец в бок» или «конец в конец». В последнем варианте на ангиограммах выглядит как серпантинная дорожка.
По локализации — учитывает местораспложение АВМ по отношению к спинному мозгу. Имеет значение для понимания степени инвазивности предстоящего хирургического вмешательства.
- Интрамедуллярные — расположенные в спинном мозге полностью или частично. Кровоснабжаются исключительно спинальными сосудами.
- Экстраперимедуллярные — локализуются на поверхности мозга, не проникают интрамедуллярно. Приток крови и дренирование происходит по корешковым сосудам.
- Экстраретромедуллярные — находятся на задней поверхности мозга. Афферентным сосудом выступает задняя спинномозговая артерия. Редкий вариант.
- Интрадуральные — расположены в спинномозговой (дуральной) оболочке. Приток обеспечивают радикулярные артерии, отток – спинномозговые вены.
Симптомы АВМ спинного мозга
Спинальные артериовенозные мальформации имеют продолжительный латентный период, иногда длящийся всю жизнь. У отдельных пациентов выявляться при ангиографическом обследовании по поводу другой патологии. Дебют, симптоматика, течение заболевания сильно отличаются в зависимости от реализующегося патогенетического механизма. Соответственно, выделяют апоплексический и паралитический варианты клинической картины.
Апоплексическая форма наблюдается у 15-20% больных, чаще в молодом возрасте. Обусловлена разрывом стенки одного из аномальных сосудов с излитием крови в субарахноидальное пространство или вещество спинного мозга. Характеризуется внезапным острым началом с интенсивной боли в области позвоночника, слабости в конечностях. Субарахноидальное кровотечение сопровождается гипертонусом затылочных мышц, другими менингеальными знаками. При расположении АВМ в грудном и поясничном отделе спинного мозга возникает слабость в ногах (нижний парапарез). Артериовенозные мальформации в шейном отделе проявляются слабостью всех конечностей (тетрапарез). Двигательные нарушения сочетаются с расстройством чувствительности и мышечного тонуса. Возможна дисфункция тазовых органов.
Паралитическая форма отличается постепенным развитием. Протекает с неуклонным усугублением симптоматики (прогрессирующий вариант) или с периодами улучшение/ухудшение (интермиттирующий вариант). Прогрессирующее течение наблюдается у 40% заболевших. Возможно начало с корешкового синдрома — сильной боли в позвоночнике, распространяющейся в руку, ногу или грудную клетку (в соответствии с поражённым отделом спинного мозга). Затем присоединяется мышечная слабость, чувствительные расстройства. Слабость мышц ног вызывает повышенную утомляемость при ходьбе. Со временем походка принимает спастический характер. Возникают судороги, подёргивания мышц нижних конечностей. Следующей стадией заболевания является спастическое повышение тонуса в ногах, усугубление слабости, нарушение мочеиспускания, дефекации. Симптоматика прогрессирует вплоть до полного поперечного поражения спинного мозга. Вовлечение нижнего спинномозгового утолщения проявляется снижением мышечного тонуса, выпадением рефлексов.
Осложнения
Трудности диагностики, позднее начало лечения способствуют переходу клинических проявлений из стадии обратимого неврологического дефицита в состояние стойких патологических изменений. Возникают грубые парезы и параличи, затрудняется самообслуживание, пациент утрачивает возможность ходить. При развитии выраженного тетрапареза больной постоянно находится в постели, что способствует возникновению пролежней, застойной пневмонии и др. осложнений.
Диагностика
Возможность диагностировать артериовенозные мальформации спинного мозга появилась в клинической неврологии в 60-х гг. XX века, когда в медицинскую практику начала внедрятся спинальная ангиография. До этого сосудистые мальформации выявляли при проведении миелографии как объёмные образования и достоверно диагностировали только интраоперационно. Сейчас современная диагностика спинальных АВМ включает:
- Неврологический осмотр. В ходе обследования выявляется парез, чувствительные нарушения, изменение рефлексов и тонуса. Полученные данные помогут неврологу определить примерную локализацию патологического процесса.
- Люмбальная пункция и анализ спинномозговой жидкости проводятся при апоплексическом варианте заболевания. Наличие крови в спинальной жидкости свидетельствует о кровоизлиянии.
- МРТ спинного мозга. Позволяет визуализировать артериовенозную мальформацию, диагностировать спинальное кровоизлияние, определить его объём и расположение.
- Ангиография. Может проводиться при помощи рентгенографии с введением контрастного вещества. Более информативна МРТ сосудов спинного мозга. Даёт представление о типе, месторасположении, протяжённости, гемодинамике сосудистой аномалии. Результаты спинальной МР-ангиографии помогают выбрать адекватный способ лечения, спланировать ход операции.
Дифдиагностика проводится с опухолями спинного мозга, инфекционной миелопатией, рассеянным склерозом, болезнью Штрюмпеля, БАС. Апоплексический вариант клиники АВМ спинного мозга дифференцируют с геморрагическим спинальным инсультом.
Лечение АВМ спинного мозга
Спинальные артериовенозные мальформации, не дающие клинической симптоматики, являющиеся случайной находкой и имеющие небольшие размеры, не требуют лечения, но нуждаются в регулярном наблюдении нейрохирурга. При наличии клиники необходимо хирургическое лечение. Применяются следующие методики:
- Эндоваскулярная эмболизация — введение в афферентный сосуд эмболизирующего вещества. Выполняется под контролем ангиографии. Позволяет достичь частичной облитерации просвета приводящей артерии. Применяется самостоятельно и в качестве подготовки к хирургическому удалению.
- Открытое удаление — хирургическая операция, в ходе которой производится микрохирургическое выделение, перевязка и пересечение питающих мальформацию артерий с последующей резекцией сосудистого конгломерата. Важным моментом является сохранение кровоснабжения спинного мозга.
- Стереотаксическая радиохирургия применяется при малых размерах образования, расположении в труднодоступном месте, если невозможна эндоваскулярная облитерация. Выступает дополнительным лечением при неполном иссечении образования в результате открытой операции, частичной облитерации после эндоваскулярного вмешательства. Прицельное облучение вызывает асептическое воспаление, ведёт к поэтапному склерозированию. Недостатком метода является постепенное «закрытие» сосудистого просвета после операции. В этот период (до 2-х лет) вероятность кровотечения сохраняется.
Восстановительное послеоперационное лечение осуществляется реабилитологами. Обязательно проводится контрольная МРТ и ангиография. Сочетание этих исследований позволяет выявить остатки аномалии, возможно сохранившиеся после удаления, определить степень облитерации после эмболизации и радиохирургического вмешательства.
Прогноз и профилактика
Правильная диагностика и своевременно проведённое лечение позволяют предупредить кровотечение из АВМ, развитие компрессионной миелопатии, стойких двигательных расстройств. У большинства пациентов наблюдается существенное восстановление утраченных функций вплоть до полного регресса возникшего неврологического дефицита. В последующем возможен рецидив, связанный с неполным выключением порочных сосудов из кровотока. В течение нескольких лет после нейрохирургического лечения пациентам необходимо наблюдение нейрохирурга. Профилактикой возникновения АВМ служит исключение неблагоприятных влияний на плод в период беременности.
Источник
Что делать дальше?
29.07.14 была выполнена операция :гемиляминэктогмия фораминотомия L4-5 слева,декомпрессия L5 корешка.
Симптомы до операции:
подгибалась левая нога при подъеме по ступеням вверх;
иногда просто рефлекторно как –то складывалась на ровном месте. онемение в ступне, боль в спине;
онемение и правой ноги. Но функционально, правая нога работала вроде как нормально.
ЕНМГ нижних конечностей до операции показал гиперрефлекс.
Симптомы после операции:
-левая коленка перестала держать, а именно болтается туда-сюда. Причем ,когда приседаю, она держит. Когда кручу педали также держит. Но при ходьбе она резко проваливается назад и, соответственно, и нога ставится уже осторожно и максимально выгнута (как костыль наверное );
боли в спине эпизодические;
онемение левой и правой стопы и по всей внешней поверхности левой и правой ноги.
И правая нога тоже как- то стала хуже работать, нежели до операции.
Стало весьма проблематично передвижение в одиночку.
Из положительных послеоперационных эффектов можно отметить только один факт-исчезновение постоянной боли в спине(L4-L5).
Но добавилось очень много вышеперечисленных синдромов плюс инвалидность 3 группа.
Не держит левая пятка,т.е до операции я мог встать на пятки,после левая пятка не держит
Появилось ощущение, что операцию сделали и возможно не туда.
Также появились ощущения,что с правой ногой также происходят какие то негативные процессы.
При ходьбе выворачивается ступня , как бы ощущения плоскостопия(или ступня ставится именно так)
Также правая нога значительно хуже стала функционировать после операции.
В конце ноября 2015 года посетил НИИ Бурденко Москва(заключения прикладываются) и НИИ Петровского(заключение также приложены)
Резюме от этих посещений выглядит примерно так: была сделана операция на L4-L5,на возможные паталогии в вышестоящем отделе позвоночника до операции не смотрели. Ухудшение наступило в результате того ,что патология в грудном отделе возможно усугубилась и не дает возможности реабилитации после операции и плюс дополнительные патологии уже как результат проведенной операции. Т.е операция по декомпрессии корешка делали зря…
Проведено множество МРТ исследований поясничного и грудного отделов позвоночнкика.(все данные имеются)и другие исследования.
В конечном итоге,13.10.16 г была проведена селиктивная спинальная ангиография в НИИ им.Бурденко Москва(проф.Тиссен Т.П.)Выявлена артериовенозная фистула прямого шунтирования в системе передней спинальной артерии на уровне Th12 позвонка с кровоснабжением из нисходящего сигмента а.Адамкевича. Отток происходит по мелкой спинальной извитой вене вверх. Учитывая кровоснабжение АВ-фистулы ,мелкий калибр афферента, эндовоскулярное вмешательство не было применено, в связи с крайне высоким риском осложнений.
Таким образом,верифицированный диагноз,поставленный в НИИ им.Бурденко-артериовенозная фистула прямого шунтирования в системе передней спинальной артерии на уровне Th12 позвонка.
Назначено медикоментозное лечение и различного рода физиотерапии.
Вопрос:
-возможно ли какое то лечение с этим диагнозом и с данной симптоматикой? Или остается вариант поддерживания организма медикаментозно, ЛФК,физиотерапия и т.д и других вариантов нет?
-Так как все симптомы появились после операции в поясничном отделе, возможно ли ,что данные симптомы являются результатом операции на поясничном отделе (некачественно выполненная операция и т.д) ,а АВМ в грудном отделе не при чем? Или какие либо другие причины, проблемы?
Спасибо
Источник
Артерио-венозные мальформации спинного мозга – методы диагностики, лечения по Европейским рекомендациям
Сосудистые пороки развития редко встречаются в спинном мозге и часто неправильно диагностируются. К ним относятся врожденные каверномы, артериовенозные мальформации (АВМ), приобретенные артериовенозные фистулы твердой мозговой оболочки. АВМ включают перимедуллярные фистулы, гломерулярные АВМ и ювенильные АВМ.
Интрадуральные артерио-венозные мальформации (АВМ) кровоснабжаются спинальными артериями, в то время как дуральные мальформации кровоснабжаются менингеальными артериями, являющими ветвями корешковых артерий. 80% всех АВМ спинного мозга представляют собой дуральные фистулы с частотой возникновения 5-10 на миллион населения в год. АВМ твердой мозговой оболочки проявляются во взрослом возрасте, в то время как спинномозговые АВМ поражают молодых людей.
Клиническая картина представлена прогрессирующей миелопатией и/или радикулопатией с приступами внезапного или флуктуирующего ухудшения вплоть до поперечного поражения. Субарахноидальное кровоизлияние редко встречается при перимедуллярных фистулах и часто при ангиомах.
Клиническая симптоматика отражает поражение нижних двигательных нейронов, нарушение сфинктеров, поперечные чувствительные поражения и частично симптомы поражения верхних двигательных нейронов. Мышечные боли и боли в пояснице были зарегистрированы у 30% пациентов с артериовенозными фистулами твердой мозговой оболочки. В большинстве случаев имеет место различная степень нарушения чувствительности.
Частое несоответствие локализации дуральной фистулы клиническим симптомам поражения спинномозгового уровня также подтверждает теорию о неадекватном венозном оттоке. 50% пациентов, не получающих лечения, становятся инвалидами в течение трех лет.
Симптомы:
– Грудная сенсомоторная миелопатия.
– Спастический парапарез.
– Нарушения функции тазовых органов.
– Спинальные атаксии.
– Боль в спине и корешковые боли.

Схематическое изображение различных типов артерио-венозной мальформации (АВМ).
Левая артерио-венозная фистула ТМО, средняя перимедуллярная фистула, правая артерио-венозная мальформация (АВМ).
а) Артериовенозные фистулы твердой мозговой оболочки спинного мозга. Артериовенозные фистулы твердой мозговой оболочки локализуются сбоку в твердой мозговой оболочке вблизи места выхода корешка нерва. Она кровоснабжается радикуломенингеальной ветвью соответствующей сегментарной артерии. Венозный отток проходит по перимедуллярным венам вдоль поверхности спинного мозга с ретроградным заполнением, окклюзией и расширением венозного сплетения.
Также нарушается местный венозный отток из интрадурального пространства. Высокое венозное давление считается возможной причиной клинических симптомов, приводя к снижению перфузии, ишемии и отеку.
Артериовенозные фистулы твердой мозговой оболочки становятся симптоматическими в пожилом возрасте. Преобладают пациенты мужского пола. В большинстве случаев дуральный артериовенозный очаг находится в нижнем грудном или поясничном отделе. Направление преобладающего венозного оттока из самых артериовенозных фистул твердой мозговой оболочки является ростральным.
Хирургическое лечение состоит в прекращении интрадурального венозного оттока. Кроме того, возможно эндоваскулярное лечение жидкими эмболами.
– Кровоснабжение: менингеальные, корешковые, экстрадуральные артерии
– Локализация фистулы: сбоку в твердой мозговой оболочке вблизи точки проникновения корешка нерва
– Венозный отток: перимедуллярно, нарушение местного венозного оттока
Патофизиология. Наиболее важным патогенетическим фактором артериовенозных фистул твердой мозговой оболочки является высокое венозное давление в результате артериализации вен. Из-за отсутствия местного венозного оттока увеличивается венозное давление и уменьшается артерио-венозный градиент давления, что приводит к тромбозу спинальной микроциркуляции и к хронической спинальной гипоксии. В итоге развивается инфаркт с некрозом, демиелинизация и атрофия спинного мозга и нервных корешков.

б) Перимедуллярные фистулы спинного мозга. Перимедуллярные фистулы кровоснабжаются несколькими ветвями передней спинномозговой артерии. Отток идет в двух направлениях по венозному сплетению спинного мозга. Перимедуллярная фистула находится вне спинного мозга, она скрыта между корешками и покрыта утолщенной арахноидальной оболочкой. Фистула часто связана с аневризматическим расширением или венозными эктазиями.
Сброс артериальной крови в венозную систему вызывает венозный застой и обструкцию оттока, что приводит к хронической гипоксии.
Тяжелый предоперационный неврологический статус значительно улучшается после операции и остается стабильным. Первым этапом лечения является эмболизация со спиралями и/или жидким материалом. Эмболизация выполняется как можно ближе к фистуле. Вторым шагом является хирургическое лечение. Хирургический подход осуществляется сзади с помощью ламинэктомии или ламинотомии с окклюзией фистулы в нескольких местах за пределами спинного мозга.
– Кровоснабжение: передняя спинальная артерия
– Локализация фистулы: за пределами спинного мозга
– Венозный отток: в двух направлениях по венозному сплетению спинного мозга, венозные эктазии
в) Ангиомы спинного мозга. Ангиомы могут кровоснабжаться несколькими ветвями передней спинномозговой артерии. Венозный отток идет по двум направлениям в венозные сплетения спинного мозга.
Необходимо как эндоваскулярное, так и хирургическое лечение. Сначала выполняется эмболизация главного приводящего сосуда ангиомы для уменьшения притока крови, далее открытая хирургическая операция. Частичная эмболизация приводящего сосуда уже снижает риск кровотечения и приводит к улучшению неврологической симптоматики. Обычно некоторое ухудшение после операции с частичным восстановлением. После полного удаления рецидивы не возникают.
В случае бессимптомного течения мы рекомендуем тактику «ждать и наблюдать». При некоторых симптоматических ангиомах эффективна эмболизация.
– Кровоснабжение: передняя спинальная артерия
– Локализация фистулы: внутри спинного мозга
– Венозный отток: венозное сплетение спинного мозга.
г) Визуализация. Основной проблемой лечения пациентов с артериовенозными фистулами твердой мозговой оболочки является своевременное установление точного диагноза.
• MPT-признаки артериовенозных фистул твердой мозговой оболочки включают гиперинтенсивный сигнал в грудном отделе спинного мозга на Т2-взвешенных изображениях, размытые поля мозга, расширенные перимедуллярные сосуды, отек в грудном отделе спинного мозга и усиление изображения спинного мозга и/или перимедуллярных сосудов при контрастировании гадолинием.
• Автоматическая эллиптически ориентированная упорядоченная трехмерная МР-ангиография с гадолинием подтверждает наличие артериовенозных фистул твердой мозговой оболочки, указывает на уровень фистулы.
• Ангиография показывает точное место артериовенозных фистул твердой мозговой оболочки и демонстрирует отсутствие нормального венозного возврата, подтверждая наличие венозной гипертензии. Отсутствие контрастирования при низком объеме сброса может привести к отрицательным данным при ангиографии. Выполнение миелографии больше не рекомендуется.
д) Эндоваскулярное лечение артерио-венозных мальформаций спинного мозга. Селективная эмболизация с поливиниловым спиртом (ПВС) дает высокую частоту рецидивов, но показывает лучшие результаты с прочным N-бутил-2-цианоакрилатом. Эндоваскулярная эмболизация с N-бутил-2-цианоакрилатом позволяет достичь хорошего, стабильного результата, равного открытой операции у 25% пациентов.
Основной проблемой при артериовенозных фистулах твердой мозговой оболочки является проникновение через фистулу в проксимальную часть шунтирующей вены, где должен быть размещен клей. При невозможности выполнения частота рецидивов возрастает до 40-70%.
• Окклюзия: 46%
• Заболеваемость: < 4%
• Смертность: 0%.
е) Хирургическое лечение артерио-венозных мальформаций спинного мозга. Хирургическая окклюзия интрадуральных вен является простым методом. Только у пациентов с внутри- и экстрадуральными дренирующими венами показано полное иссечение фистулы или прерывание внутри- и экстрадурального венозного оттока.
– Окклюзия: 98%
– Заболеваемость: 2%
– Смертность: 0%
ж) Рецидивы. Рецидив возникает либо при реканализации эмболизированного сосуда, либо при развитии новой фистулы.
Неэффективность внутрисосудистой эмболизации по-прежнему выше, чем открытой хирургии. Тем не менее, эмболизация имеет преимущество у пациентов с плохим общим состоянием. В случае протяженных коллатералей или питающих сосудов возможно хирургическое лечение.
з) Кавернома спинного мозга:
– Составляет 5% от всех спинальных сосудистых мальформаций. Дискретные, разделенные на дольки и четко ограниченные каверномы состоят из расширенных капилляров без функциональных тканей между расширенными сосудами.
– Проявляются кровотечением, обызвествлением, рубцеванием с острым или прогрессирующим ухудшением.
– На Т2-взвешенных изображениях выявляется гипоинтенсивный ободок и неоднородный гиперинтенсивный центр. Каверномы не выявляются при ангиографии.
– Методом выбора является хирургическая резекция.
и) Резюме:
• Как эндоваскулярный, так и хирургический метод лечения артериовенозных фистул твердой мозговой оболочки обеспечивают хороший продолжительный клинический исход в большинстве случаев.
• Хирургия артериовенозных фистул твердой мозговой оболочки является простым, безопасным и окончательным методом лечения.
• Во время диагностической ангиографии при возможности должна быть выполнена эмболизация.
• Другие пороки развития требуют междисциплинарного подхода нейрохирургов и нейрорадиологов.
• Пациенты с каверномами являются кандидатами на хирургическое лечение.
к) Европейские рекомендации:
• Хирургия — рекомендуемое лечение с низким уровнем неудач для спинальных фистул и отдельных артерио-венозных мальформаций (АВМ).
• Прогрессирующее естественное течение дает основания рекомендовать раннее окончательное лечение.
• В ходе диагностической ангиографии должна быть произведена попытка эмболизация.
• Эмболизация не должна выполняться в случае наличия обширной сети коллатеральных сосудов.
• Вмешательства при интрадуральных АВМ должны проводиться опытными хирургами.
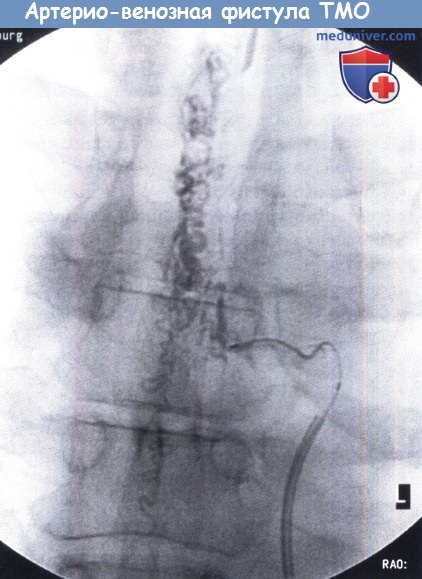
Ангиография: артерио-венозная фистулы ТМО с менингеальными питающими сосудами,
сбрасывающими кровь в расширенные корешковые вены.

Интраоперационный вид каверномы.
– Также рекомендуем “Инфекция позвоночника (позвонков, дисков) – методы диагностики, лечения по Европейским рекомендациям”
Оглавление темы “Нейрохирургия позвоночника.”:
- Боль в пояснице – методы диагностики, лечения по Европейским рекомендациям
- Грыжа диска поясничного отдела позвоночника – методы диагностики, лечения по Европейским рекомендациям
- Стеноз позвоночного канала в поясничном отделе позвоночника – методы диагностики, лечения по Европейским рекомендациям
- Спондилолистез – методы диагностики, лечения по Европейским рекомендациям
- Юкстафасеточная киста сустава позвоночника – методы диагностики, лечения по Европейским рекомендациям
- Артерио-венозные мальформации спинного мозга – методы диагностики, лечения по Европейским рекомендациям
- Инфекция позвоночника (позвонков, дисков) – методы диагностики, лечения по Европейским рекомендациям
- Спинальный эпидуральный абсцесс позвоночника – методы диагностики, лечения по Европейским рекомендациям
- Поперечный миелит при ВИЧ – методы диагностики, лечения по Европейским рекомендациям
- Травма верхнего шейного отдела позвоночника – методы диагностики, лечения по Европейским рекомендациям
Источник
