Аномалия развития шейного отдела позвоночника расщепление тела позвонка
Практика мануальной терапии заставляет врачей рентгенологов обращать внимание на все детали и особенности строения позвоночника каждого больного. И в этом смысле важнейшую роль играют аномалии развития позвонков. В данной статье рассматриваются только наиболее часто встречающиеся аномалии развития, с которыми сталкивается врач рентгенолог практически ежедневно.
Орел А.М.
д.м.н.
Многочисленные классификации пороков и аномалий развития позвоночника построены на опыте ведущих хирургических клиник. Они полезны для хирургов и лучевых диагностов с точки зрения общего понимания процессов эмбриогенеза и онтогенеза позвоночника. Практика работы с мануальными терапевтами показывает, что куда важнее знать те аномалии, которые не требуют хирургического вмешательства, но необходимо учитывать для анализа пространственного положения позвонков. Аномалии развития помогают рентгенологу объяснить, почему возник сколиоз, откуда взялся ранний остеохондроз у данного больного именно в данных позвоночных двигательных сегментах.
Аномалии и пороки развития оказывают существенное влияние на статику позвоночника в целом и движение в каждом позвоночном двигательном сегменте. Пороки развития чаще бывают множественными. В 88% случаев их обнаруживают на всем протяжении позвоночника, причем в среднем у одного больного наблюдалось пять порочно развитых позвонков [Ульрих Э.В.,1995].
Наиболее часто встречаются изменение числа поясничных и крестцовых позвонков. Сакрализация пятого поясничного позвонка происходит, когда поперечные отростки становятся большими и образуют с крестцом и подвздошными костями таза анатомическую связь, которая бывает костной, хрящевой, в виде сустава; неподвижной или подвижной. В последнем случае она может служить причиной болей. Функционально в поясничном отделе остается только четыре позвонка [Майкова-Строганова В.С., Финкельштейн М.А., 1952]. Сакрализация пятого поясничного позвонка встречались при исследованиях скелетов в 8,1% случаев, односторонняя у 5,8% и двухсторонняя у 2.3%. [Дьяченко В.А. 1954].
Противоположная ситуация встречается когда имеет место люмбализация первого крестцового позвонка. Он не срастается с крестцом, формируясь в свободный позвонок. В этом случае в поясничном отделе функционируют шесть позвонков. Люмбализация первого крестцового позвонка встречается у 1,1% скелетов. Процесс может иметь односторонний характер, когда один из поперечных отростков вырастает больше другого, что создает условия для сколиотической деформации позвоночника. П.Л.Жарков предлагает классифицировать виды сакрализации и люмбализация по характеру влияния этого вида дисплазий на статическую и динамическую функцию позвоночника. Автор различает 1) костную (двухстороннюю, одностороннюю), 2) хрящевую (двухстороннюю, одностороннюю), и суставную (двухстороннюю, одностороннюю) формы дисплазии [Жарков П.Л., 1994].
Асимметричное положение суставных площадок позвонков называется аномалией тропизма. Один из суставных отростков занимает обычное положение, ближе к сагиттальной плоскости, а второй выходит своей продольной осью во фронтальную плоскость. Аномалии тропизма грудного, поясничного и крестцового отделов встречается (по скелетам) 33% случаев [Дьяченко В.А. 1954]. Укорочение суставных отростков обнаруживались у 19%. Полное незаращение дужек позвонков (Spina bifida posterior) встречаются в 19% случаев. Наиболее часто эта аномалия развития происходит в первом крестцовом позвонке 5 – 10%. Открытый канал крестца (S1-S5) обнаруживается в 3,6% случаев, [Дьяченко В.А. 1954; Ульрих Э.В.,1995]. Неслияние тел позвонков (Spina bifida anterior) наиболее часто встречается в грудном отделе, достигая 5,28% [Дьяченко В.А. 1954; Ульрих Э.В.,1995]. Врожденное двухстороннее незаращение дужки (спондилолиз) чаще встречается у пятого поясничного позвонка и составляет 4,5-5%. Нарушение числа ребер может оказать существенное влияние на статику позвоночника. Так, формирование добавочных ребер, особенно асимметричное, может привести к сколиозу. Шейные ребра формируются от 0,5-1,5% (по данным Дьяченко В.А. 1954) до 7% (по данным Майковой-Строгановой В.С., Финкельштейна М.А, 1952) больных, поясничные у 8-9%.
Недоразвитие (гипоплазия) или полное отсутствие (агенезия) XII ребер встречаются в 0,5-0,9% случаев. Ограничения подвижности и функционирования грудной клетки часто связывают с вариантами развития ребер (расщепление, синостоз, экзостозы, удвоение, конкресценция ребер и др.), которые обнаруживают у 0,5-1% больных. Особое значение придается аномалиям развития позвонков краниовертебральной зоны. В исследованиях М.К.Михайлова (1983) они встречались у 8% обследованных. Незаращение задней дуги первого шейного позвонка встречается у 1,3% пациентов, блокирование (конкресценция) второго – третьего шейных позвонков у 2%, а полная ассимиляция первого шейного позвонка и затылочной кости у 1-2% скелетов. Для вертебрологов представляет интерес выявление ассимиляции атланта, то есть спаяние его с затылочной костью (встречается у 1-2 %), седловидная гиперплазия атланта [Майкова-Строганова В.С., Финкельштейн М.А., 1952; Дьяченко В.А. 1954; Королюк И.П.,1996; Ульрих Э.В.,1995].
Превращение борозды позвоночной артерии, располагающейся на атланте в канал вследствие образования костного мостика над этой бороздой (аномалия Киммерле). Выделяют медиальное положение костного мостика, когда он связывает суставной отросток и заднюю дугу атланта и боковое, если мостик перекидывается между суставом и реберно-поперечным отростком атланта, образуя аномальное кольцо латеральнее суставного отростка. Аномалия Киммерле встречается в 3% случаев и может играть немаловажную роль в развитии дисциркуляторных нарушений в бассейне позвоночных артерий [Луцик А.А., 1997; Ульрих Э.В., Мушкин А.Ю., 2002].
Синдром Клиппеля – Фейля – Шпренгеля тяжелая врожденная аномалия развития шейного отдела позвоночника с его резким укорочением, ограничением подвижности и конкресценцией нескольких позвонков. Рентгенологически определяются разнообразные аномалии: бабочковидные позвонки, задние или боковые полупозвонки, конкресценция или неслияние отдельных его частей [Лагунова И.Г., 1989; и др.].
Спондилоэпифизарные дисплазии характеризуются изменениями формы тел позвонков по типу платиспондилии, наиболее резко выраженными на уровне Th8 – L3. Причина этих проявлений – нарушение энхондрального окостенения во всех отделах скелета, где формируется спонгиозная кость. Позвонок приобретает вытянутую форму и напоминает бутылку, направленную горлышком вперед, что получило в литературе название “центральный язык”. Спондилоэпиметафизарные дисплазии характеризуются уменьшением высоты передних отделов и сближением между собой тел грудных позвонков. Дети отстают в росте, постепенно укорачивается шея и туловище, усиливаются грудной и шейный кифоз, и особенно поясничный лордоз, деформируется грудная клетка [Лагунова И.Г., 1989; и др.].
Иллюстрации
pzvk01.jpg
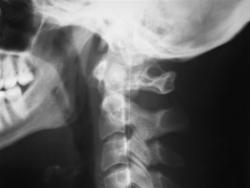
Рис 1. Аномалия Киммерли
На рентгенограмме краниовертебральной зоны в сагиттальной проекции дифференцируется костная перемычка, соединяющая задний край боковой массы и заднюю дужку атланта.
Рис 2. Незаращение задней дужки атланта
На рентгенограмме краниовертебральной зоны в сагиттальной проекции отмечается удвоение контура задней дужки атланта, задний контур позвоночного канала атланта отсутствует.
Рис 3. Седловидная гиперплазия боковых масс атланта
На рентгенограмме краниовертебральной зоны в сагиттальной проекции отмечается увеличение боковых масс атланта, верхняя площадка которых формирует изгиб в форме седла для сочленения с мыщелками затылочной кости.
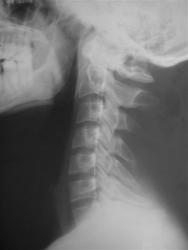
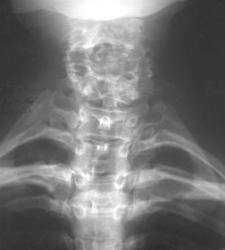
Рис 4, 4a. Шейные ребра
На рентгенограммах шейного отдела позвоночника во фронтальной сагиттальной проекциях отмечаются шейные ребра, головки которых сочленяются с реберно-поперечными отростками С7. На рентгенограмме в боковой проекции на уровне суставных отростков С7 дифференцируется округлая головка шейного ребра.
Рис 5. Аномалия Клиппеля-Фейля-Шпренгеля
На рентгенограмме шейного отдела позвоночника во фронтальной проекции шейные позвонки С3 – С7 представляют собой костную массу, среди которой трудно определить отдельные тела позвонков.
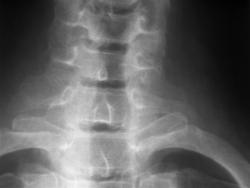
Рис 6. Гипоплазия XII ребер
На рентгенограмме пояснично-грудного перехода во фронтальной проекции XII ребра с обеих сторон утончены и уменьшены в размерах.
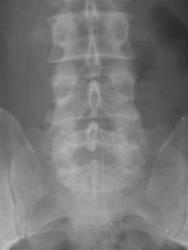
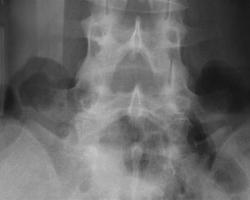
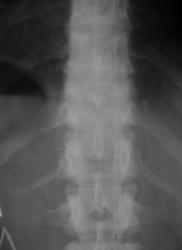
Рис 7. Сакрализация L5 (двухсторонняя суставная по В.А. Дьяченко)
На рентгенограмме пояснично-крестцового перехода во фронтальной проекции дифференцируется неравномерное увеличение левого поперечного отростка пятого поясничного позвонка, который контактирует с крестцом. Правый поперечный отросток в размерах не увеличен, но также контактирует с крестцом.
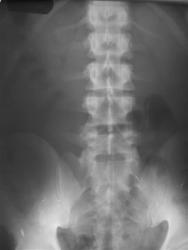
Рис 8. Сакрализация L5 Гипоплазия XII ребер
Иллюстрирует типичную ситуацию, когда сакрализация L5 и создание в силу этого биомеханических условий с четырьмя поясничными позвонками компенсируется гипоплазией XII ребер. На этом же снимке можно распознать аномалию тропизма суставных отростков S1 и межостистый неоартроз (симптом Бострупа) на уровне L3 – L4.
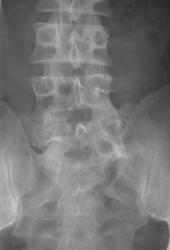
Рис 9. Аномалия тропизма суставных отростков
На рентгенограмме пояснично-крестцового перехода правый суставной отросток S1 расположен фронтально и на рентгенограмме суставная щель не различима, тени суставных отростков накладываются одна на другую. Суставная щель левого дугоотростчатого сустава хорошо дифференцируется, левый суставной отросток расположен в сагиттальной плоскости.
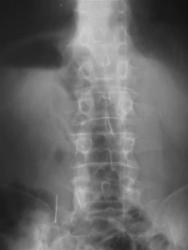
Рис 10. Люмбализация S1
На рентгенограмме поясничного отдела позвоночника во фронтальной проекции дифференцируются шесть поясничных позвонков с наличием двухсторонней костной люмбализацией с крестцом. Верхние суставные отростки L6 различаются по форме, размерам и положению, что создает условия для выше расположенных позвонков.
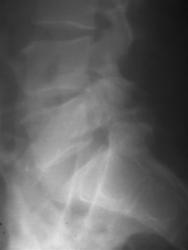
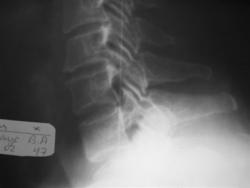
Рис 11, 11a. Спондилолистез и спондилолиз дужки L5
На вертеброграмме пояснично-крестцового перехода во фронтальной проекции отмечается дополнительная тень костной плотности, проецирующаяся на S1, продолжение этой линии приводит к поперечным отросткам L5 с обеих сторон – линия Брайлсфорда, (симптом шапки жандарма или Наполеона).
На вертеброграмме пояснично-крестцового перехода в сагиттальной проекции отмечается передний спондилолистез L5 на 3 мм. Имеет место полное не сращение дужек, дифференцируется полоса просветления, отделяющая верхние и нижние суставные отростки L5. Переднезадняя дистанция от передней поверхности тела до верхушки остистого отростка L5 больше, чем у выше лежащих позвонков.

pzvk12.jpg
Рис 12. Расщепление задних дуг позвонков крестца (spina bifida posterior)
На рентгенограмме крестца во фронтальной проекции отмечается отсутствие костных элементов задних дуг, охватывающее все крестцовые позвонки. В проекции этой расщелины видны ядра остистых отростков S1 – S4, костной плотности.
Список литературы
1. Дьяченко В.А. Рентгеноостеология (норма и варианты костной системы в рентгеновском изображении). Пособие для изучающих рентгенологию. – М., Медгиз, 1954, – 298 с.
2. Жарков П.Л. Остеохондроз и другие дистрофические изменения позвоночника у взрослых и детей, М., Медицина, 1994, – 191 с.
3. Луцик А.А. Компрессионные синдромы остеохондроза шейного отдела позвоночника. Новосибирск, Издатель, 1997, – 400 с.
4. Майкова – Строганова В.С., Финкельштейн М.А. Кости и суставы в рентгеновском изображении (общие установки в трактовке снимков в норме и патологии). Туловище. Под ред. и при участии чл. – корр. АМН СССР проф. Д.Г Рохлина, Л., Медгиз, 1952, – 219 с.
5. Михайлов М.К. Рентгенодиагностика родовых повреждений позвоночника. Казань, Татарское кн. изд-во, 1983, – 120 с.
6. Клиническая рентгеноанатомия. Антонова Р.А., Васильев Н.А., Загородская М.М., Коваль Г.Ю., Литвинова Г.С., Нестеровская В.И., Розенфельд Г.И., Сизов В.А., Симонова З.Н. //Под ред. д.м.н., проф. Коваль Г.Ю., Киев : “Здоровья”, 1975, – 599 с.
7. Королюк И.П. Рентгеноанатомический атлас скелета (норма, варианты, ошибки интерпретации), М., Видар, 1996, – 191 с.
8. Кузнецов В.Ф. Справочник по вертеброневрологии: Клиника, диагностика. – Минск., “Беларусь”, 2000, – 351 с.
9. Лагунова И.Г. Рентгеноанатомия скелета – М.: Медицина, 1980. 367 с.
10. Ульрих Э.В. Аномалии позвоночника у детей (руководство для врачей), Спб., “Сотис”, 1995, – 336 с.
11. Ульрих Э.В., Мушкин А.Ю. Вертебрология в терминах, цифрах, рисунках. – СПб.: ЭЛБИ-СПб, 2002 – 187 с.
pzvk11a.jpg
pzvk10.jpg
pzvk09.jpg
pzvk08.jpg
pzvk07.jpg
pzvk06.jpg
pzvk05.jpg
pzvk04.jpg
pzvk04a.jpg

pzvk03.jpg

pzvk02.jpg
Источник
Раннее появление боли в шейном отделе часто связывается пациентами и врачами с остеохондрозом, возникшем по причинам малоподвижного образа жизни. Чаще всего так оно и есть — остеохондроз и впрямь помолодел, и ничего удивительного в том, что школьники сегодня болеют болезнями стариков, нет. Однако изредка рентген показывает отклонения от нормального анатомического строения — врожденные аномалии шейного отдела позвоночника.
Аномалии шейного отдела чаще всего возникают в краниовертебральной зоне, куда относят соединение первого шейного позвонка С1 (атланта) с костями черепа.
Пороки развития шейного отдела сегодня обнаруживаются примерно у 8% обследуемых, что не так уж мало.
Внешне врожденные патологии позвонков могут никак не проявляться, либо заявляют о себе умеренными ноющими болями. Больной может всю жизнь пребывать в уверенности, что у него шейный остеохондроз, и истинная причина так и не находится, либо обнаруживается случайно, при обследовании по поводу остеохондроза. В иных случаях аномалии сопровождаются специфическими симптомами и тяжелыми мозговыми нарушениями.
Виды аномалий шейного отдела
В обследуемой группе больных с аномалиями шеи были поставлены следующие диагнозы:
- Гиперплазия шейных отростков (шейные ребра) — около 23% диагнозов.
- Аномалия Киммерле — 17,2%.
- Седловидная гиперплазия атланта — 17,3%.
- Spina bifida posterior C1 (незаращение дужек атланта) — 3.3%.
- Ассимиляция атланта (сращение с затылочной костью) — 2%
- Конкресценция (блокирование) второго-третьего позвонка — 2,4%.
В остальных случаях были обнаружены другие патологии.
Среди врожденных аномалий бывает также смещение шейных позвонков, происходящее по причине спондилолиза и родовых травм.
Шейные ребра
Порой рудименты ребер шейного отдела чрезмерно увеличены. В основном, такое явление наблюдается в седьмом шейном позвонке, но бывает и в других.
Шейные ребра могут быть нескольких степеней:
- Неполными, свободно заканчивающимися в мягких тканях:
- первая степень — не выходят дальше поперечного отростка;
- вторая степень — не доходят до хрящевой поверхности первого грудного ребра;
- третья степень — фиброзное гибкое соединение (синдесмоз).
- Полными, образующими с первым ребром соединение:
- четвертая степень — костное жесткое соединение (синостоз).
В отдельных случаях они могут доходить даже до рукоятки грудины.
Чаще лишние шейные ребра встречаются у женщин (хотя вроде бы по библейской легенде должны быть у мужчин).
В двух третях случаях аномалия парная.
Полные шейные ребра меняют анатомию шеи:
- Плечевое сплетение и подключичная артерия смещаются вперед.
- Меняется крепление передней и средней лестничной мышцы:
- они могут крепиться к первому грудному ребру, или к шейному, или к обоим.
- Межлестничный промежуток может сужаться.
Неполные ребра первых двух степеней редко вызывают какие-либо симптомы.
Симптомы шейных ребер
В 90% случаев течение бессимптомное.
При внешнем осмотре может наблюдаться и прощупываться безболезненная костная выпуклость.
При неполных ребрах, при давлении костью ребра или фиброзным тяжем на плечевое нервное сплетение, может возникнуть неврологическая симптоматика, особенно при наклоне шеи в сторону гипертрофированного ребра. Возникает синдром лестничный мышцы:
- Боль и онемение в области шеи, плеча и руки.
- Мышечная слабость, на отдельных участках мышцы образуются провалы. Невозможна работа с поднятыми руками и подъем тяжестей.
- Нарушается мелкая моторика.
Полные шейные ребра провоцируют компрессию подключичной артерии, что приводит к нарушению кровотока.
Это может проявляться симптомами:
- нарушенной пульсации в лучевой артерии;
- повреждения стенок сосудов;
- трофических нарушений в сосудах и коже (кожные покровы холодные; повышенное потоотделение);
- отека и цианоза конечностей.
В наиболее тяжелых случаях возможны тромбоз подключичной артерии и гангрена рук.
Лечение шейных ребер
Лечение ведется при болях и в случае компрессии артерии.
Применяют:
- Новокаиновые блокады
- Воротник Шанца.
- Сосудорасширяющие средства.
- Препараты, рассасывающие фиброзные ткани.
При постоянной компрессии плечевого сплетения и прилегающих нервных волокон консервативное лечение малоэффективно, и рекомендуется операция — резекция шейного ребра.
Аномалия Киммерле
Анамалия Кеммерле — это мальформация краниовертебрального перехода, связанная с атипичным врожденным дефектом атланта в виде костной дугообразной перегородки на задней дуге над бороздой позвоночной артерии.
Перегородка бывает двух видов:
- медиальной, соединяющей суставный отросток с задней дугой;
- латеральной, соединяющей реберно-поперечный отросток с суставным.
Костная перегородка образует аномальный канал вокруг артерии, что может ограничивать ее перемещение при наклонах, поворотах шеи и приводить к синдрому позвоночной артерии, нарушениям мозгового обращения и даже к ишемическому инсульту (при постоянной компрессии сосуда).
Симптомы аномалии Киммерле
- Головокружения, головная боль.
- Галлюцинногенные шумы в ушах (гудение, звон, шорох, треск и т. д.)
- Темнота в глазах, плавающие «мушки», точки и другие «объекты».
- Приступы слабости, внезапная потеря сознания.
- Вегетососудистая дистония:
- скачки давления;
- бессонница;
- тревожное состояние.
- На поздних этапах:
- тремор в конечностях, онемение кожи лица, нистагм (дрожание глазного яблока).
Лечение аномалии Киммерле
Аномалия неизлечима, так как связана с конструктивными особенностями атланта. Единственное лечение — это наблюдение и соблюдение режима ограниченных нагрузок на шею, с дозированной лечебной физкультурой:
- предпочтительна постизометрическая релаксация и статические упражнения.
Спать больным с аномалией Киммерле нужно на ортопедической подушке.
При симптомах недостаточности мозгового кровообращения назначают:
- циннаризин, кавинтон, трентал, пирацетам, милдронат.
При ВСД:
- средства от гипертонии (например, эланоприл)
- седативные средства (настойка пустырника, валериана)
- транквилизаторы (грандаксин, алпразолам).
Все препараты при аномалии Киммерле и при иных пороках развития назначаются исключительно невропатологом.
Необходимость в операции при аномалии Киммерле возникает в крайнем случае, когда диаметр аномального кольца сужается до критических размеров.
Больным с этой патологией необходимо периодически проходить доплер-сканирование сосудов шейного отдела.
Седловидная гиперплазия атланта
- При этой аномалии боковые стороны атланта увеличены настолько, что они выше верхней точки зуба аксиса (второго шейного позвонка).
- Верхняя площадка атланта в месте соединения с мыщелками затылка изогнута по форме седла.
- Задний контур тела атланта возвышается над его дугой.
Симптомы:
- Напряжение и боль в затылке и шее.
- Развитие деформирующего артроза шейно-затылочных суставов.
- При сдавливании позвоночной артерии суставным отростком затылочной кости возможен синдром позвоночной артерии.
Лечение симптоматическое:
- Обезболивание, снятие мышечных спазмов и улучшение кровообращения.
- Лечебная физкультура.
- Массаж, мануальная терапия.
Ассимиляция атланта
Ассимиляция атланта связана с его частичным или полным сращением с затылочной костью.
Основные опасности, которые несет этот врожденный порок развития, две:
- Сужение большого затылочного отверстия с угрозой сдавливания продолговатого мозга.
- Развитие компенсаторной гиперподвижности в нижнем шейном отделе (как ответ на неподвижность верхнего краниовертебрального отдела).
Симптомы ассимиляции атланта
- Приступообразные головные боли, возможны тошнота и рвота.
- Повышение внутричерепного давления.
- Симптомы ВСД:
- тахикардия, перепады АД, потливость, панические атаки.
При отсутствии компрессии мозга симптомы миелопатии с двигательными нарушениями не выражены.
Возможны диссоциированные (отдельные) расстройства чувствительности в нижней части шейного отдела.
При сдавливании структур продолговатого мозга, симптоматика зависит от уровня компрессии черепно-мозговых нервов:
- 9 — 11 пара: дисфагия, чувство першения в горле, нарушения речи, хрипота, изменения вкуса.
- 8 пара (преддверно-улитковый нерв): понижение слуха, шумы в ухе, нистагм, головокружения.
- 7 пара нервов: неврит лицевого нерва.
Лечение ассимиляции атланта
- Обезболивание при помощи препаратов-анальгетиков и НПВС (диклофенак, мелоксикам, ибупрофен).
- При сильных болях — проведение паравертебральных блокад.
- Диуретики для снижения ВЧД (верошпирон, диакарб).
- Рефлексотерапия.
- Электрофорез, фонофорез.
- ЛФК, массаж.
- Краниосакральная остеопатия.
- Стабильность шеи в тяжелых случаях поддерживается воротником Шанца.
В критической степени ассимиляции проводится хирургическая операция:
- ламинэктомия;
- расширение затылочного отверстия:
- передний и задний спондилодез позвонков нижнего шейного отдела.
Конкресценция шейных позвонков
Конкресценция — это сращение двух или нескольких позвонков. В шейном отделе позвоночника это может приводить к синдрому короткой шеи (синдрому Клиппеля — Фейля).
Позвонки могут блокироваться частично (сливаются только дуги и остистые отростки) или полностью (сливаются и тела, и дуги). Чаще всего блокируются позвонки С2 и С3.
Надо различать врожденную конкресценцию от спондилеза и болезни Бехтерева, так как при данных патологиях — блокировка приобретенная, вследствие прогрессирующего остеохондроза или спондилоартрита.
Диагностика при аномалиях шейного отдела
- Аномалии костных структур шейных позвонков обычно выявляются:
- Рентгенографией, выполняемой в передней и боковой проекции.
- Функциональной рентгенографией (переднезадние и боковые спондилограммы, выполняемые в положении максимального наклона шеи).
- Нарушения мозговых функций при шейных аномалиях определяются:
- Электроэнцефалографией (ЭЭГ).
- Эхо-энцефалографией (ультразвуковой диагностикой головного мозга, позволяющей определить внутричерепное давление и патологические образования в мозге).
- Аномалии позвоночного канала шейного отдела, спинного и головного мозга обычно обследуются при помощи МРТ.
- Для обследования сосудов головы и шеи применяют:
- Ультразвуковую допплерографию (УЗДГ) сосудов головы и шеи — изучают анатомию сосудов, скорость кровотока, визуализирует бляшки, утолщение стенок сосудов, тромбы.
- Реоэнцефалографию (РЭГ) — определяют пульсовый кровоток в артериях головного мозга и венозный отток из полости черепа.
Лечение аномалий шейного отдела позвоночника
Лечение любой шейной аномалии определяется ее типом и тяжестью симптомов. В большинстве случаев какого-то предваряющего специального лечения не требуется:
- если нет проявлений боли и нарушенной моторики;
- неврологической симптоматики;
- миелопатии;
- расстройств мозгового кровообращения;
- вегетососудистой дистонии.
Больные должны периодически наблюдаться у вертебролога (ортопеда, невролога, нейрохирурга).
Необходимо поддерживать мышцы и связки шеи и головы в нормальном тонусе, ежедневно занимаясь лечебной гимнастикой для шеи. Таким образом аномалия может не проявиться в течение всей жизни.
Приступы головных болей, головокружения с тошнотой и потерей сознания при подобных пороках — очень тревожный сигнал. Нужно немедленно идти к врачу, так как аномалии шейного развития, в особенности у пожилых людей, могут привести к ишемическому инсульту и смерти.
Большую помощь в лечении краниальных аномалий может оказать грамотный специалист в области краниальной остеопатии.
Видео: Аномалия Киммерле.
Источник