Анестезия в позвоночник кому обращаться

 Все болезненные операции и обследования в наши дни проводятся под анестезией.
Все болезненные операции и обследования в наши дни проводятся под анестезией.
Современные методы обезболивания достаточно сложны, поэтому выполняются специалистами-анестезиологами, прошедшими специальное обучение.
Чаще всего для обезболивания выполняется наркоз (общая анестезия) либо регионарное обезболивание.
Наркоз выключает болевую чувствительность во всем теле, а регионарное обезболивание – в определенных регионах (участках) тела.
Иногда (при наличии показаний) вместо общего обезболивания выполняется спинальная анестезия.
Что такое спинальная анестезия
Под спинальной анестезией понимается регионарный метод обезболивания, обеспечивающий полное отсутствие ощущений в нижней половине тела и служащий отличной альтернативой общей анестезии. В ходе данной процедуры в спину вводится обезболивающее средство, которое «выключает» проводящие боль нервы.
К преимуществам такого обезболивания относится:
- уменьшение количества крови, теряемой в ходе операции;
- снижение риска развития осложнений, таких как тромбоэмболия легочной артерии и образование тромбов;
- уменьшение негативного влияния на легкие и сердце;
- отсутствие рвоты, чувства тошноты, слабости;
- отсутствие боли в конце операции;
- возможность общаться с хирургом и анестезиологом как во время оперативного вмешательства, так и после него;
- отсутствие жестких ограничений по употреблению пищи и напитков в послеоперационном периоде.
Принцип действия
Спинальная анестезия подразумевает введение местного анестетика в спинальное пространство, что приводит к блокаде участка спинного мозга, расположенного рядом. Иными словами, механизм действия такого обезболивания заключается в блокаде не конечных участков нервов (эпидуральная анестезия), а спинного мозга.
 Обратите внимание чем отличается спинальная от эпидуральной анастезии
Обратите внимание чем отличается спинальная от эпидуральной анастезии
Как правило, спинальную анестезию проводят на уровне поясничного отдела, что приводит к «выключению» спинного мозга от поясницы и ниже – участка спинного мозга, сформированного нервами живота, промежности и нижних конечностей.
Видео: “Что такое спинальная анестезия?”
Классификация анестезии
Под многокомпонентной анестезией (наркоз или общее обезболивание) понимается управляемая, токсическая, медикаментозная кома. Данное состояние характеризуется временным выключением рефлексов, болевой чувствительности, сознания, а также расслаблением скелетных мышц.
Что касается местной анестезии, то она может быть терминальной, эпидуральной, инфильтрационной, спинальной, проводниковой, каудальной, плексусной, внтривенной под жгутом и внутрикосной. Методы плексусной, спинальной, внутрикосной, проводниковой, эпидуральной, внутривенной под жгутом и каудальной анестезии относят к методам региональной анестезии.
Региональная анестезия характеризуется выключением проводимости в сплетении нервов или конкретном нерве, достижением эффекта обезболивания с сохранением дыхания и сознания пациента. Данный вид анестезии может стать единственно возможным методом обезболивания, если больной находится в пожилом возрасте или имеет тяжелые сопутствующие соматические патологии.
Показания к применению анестезии в спину
Общая анестезия применяется при серьезных хирургических вмешательствах, при больших объемах стоматологического лечения (установка нескольких имплантатов, множественное удаление зубов и т.д.). В таких случаях местную анестезию не применяют из-за небольшой продолжительности эффекта.
Другими показаниями к проведению общей анестезии может стать:
- аллергия на местноанестезирующие средства;
- возникновение рвотного рефлекса при проведении стоматологического лечения;
- наличие панического страха перед стоматологическим лечением.
Что касается местной спинальной анестезии, то ее назначают при проведении операций в области ниже пупка (за исключением частичной или полной ампутации нижних конечностей).
К показаниям спинального метода обезболивания относятся:
- необходимость снижения болевой чувствительности при операциях на нижних конечностях и промежности;
- необходимость уменьшения риска удушья либо тромбоза глубоких вен при операциях на нижних конечностях (например, при переломе шейки бедра у пожилого пациента);
- наличие острых и хронических заболеваний легких;
- ишиас седалищного нерва;
- корешковый синдром (в поясничном, грудном и шейном отделах позвоночника)
- необходимость снижения мышечного тонуса при операциях на тонком кишечнике (это облегчает работу хирурга);
- необходимость расслабления гладкой мускулатуры в стенках кровеносных сосудов у людей с умеренной сердечной недостаточностью (исключение – пациенты с артериальной гипертензией или стенозом сердечных клапанов).
Часто спинальная анестезия применяется при кесаревом сечении, ручном отделении плаценты, оперативном изгнании плода естественным путем. При данном типе обезболивания вероятность воздействия препаратов на младенца сводится к минимуму. Кроме того, спинальная анестезия позволяет женщине остаться в сознании, услышать первый крик ребенка, а сразу после родов перейти в общую палату.
 Часто спинальную анестезию применяют при кесаревом сечении
Часто спинальную анестезию применяют при кесаревом сечении
Случается и так, что спинальной анестезии не удается полностью избавить роженицу от боли при кесаревом сечении. В таком случае пациентка переводится на общий наркоз.
Видео: “Различия между спинальной и эпидуральной анестезии”
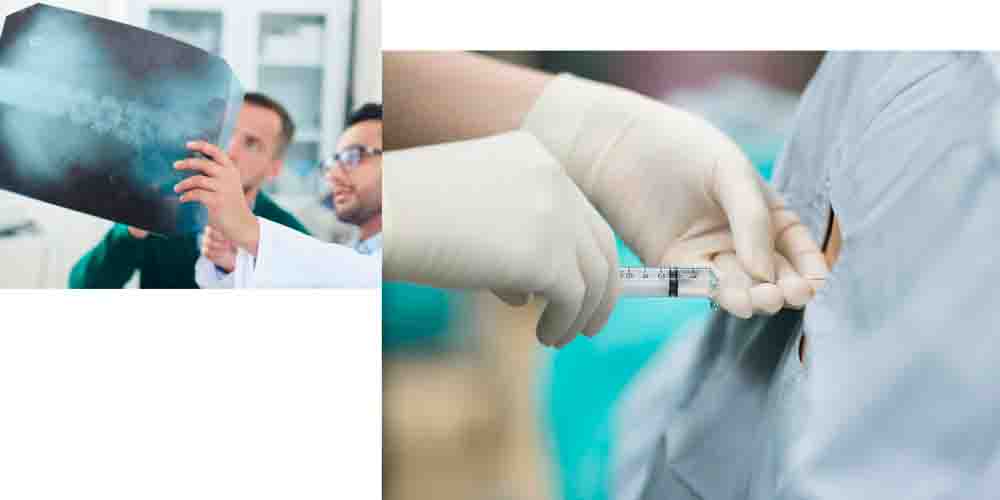
Как выполняется анестезия
Проведение спинальной анестезии начинается с того, что пациент помещается в положение лежа на боку или сидя. Выбор позиции, необходимой для обезболивания, производит анестезиолог. Врач и его ассистент объяснят, как принять нужное положение тела и как вести себя во время процедуры. В частности, не рекомендуется менять положение тела и двигаться до тех пор, пока доктор не закончит свою работу.
Проведение спинальной анестезии состоит из нескольких этапов:
- обработка места укола специальным дезинфицирующим раствором;
- введение обезболивающего препарата;
- выполнение самой манипуляции (введение Наропина, Мезатона, Ропивакаина, Лидокаина, Бупивакаина, Новокаина, Буванестина, Фраксипарина или Норадреналина).
Как правило, проведение спинальной анестезии не является болезненным и занимает от 10 до 15 минут. По окончании процедуры пациент может ощущать легкое покалывание в нижних конечностях (голени, подошвы стоп), чувство «разливающегося» тепла.
 Введение анестетика может проводится в разных частях позвоночника, в зависимости от пораженного участка
Введение анестетика может проводится в разных частях позвоночника, в зависимости от пораженного участка
Это явление считается абсолютно нормальным, так что бояться его не следует. Вскоре после этого ноги становятся «непослушными» и тяжелыми (не обязательно), пропадает ощущение боли в том участке, на котором планируется выполнение операции.
Иногда при проведении спинальной анестезии ощущается болезненное покалывание, похожее на слабый удар тока. Если такое произошло с вами, сообщите об этом анестезиологу, не поворачивая головы и не меняя положения тела.
Время полного восстановления чувствительности в теле зависит от использованного обезболивающего препарата. Обычно это происходит в течение полутора-четырех часов.
Встать с кушетки после проведения анестезии может быть непросто (возможно головокружение). Желательно, чтобы в это время рядом находился кто-то из близких либо медперсонал. Пить разрешается спустя 30-60 минут после операции, а принимать пищу (легко усвояемую) – вечером, по согласованию с хирургом.
Побочные эффекты и последствия анестезии
По сравнению с общей анестезией, регионарное обезболивание оказывает куда меньшее действие на организм. Поэтому осложнения при проведении спинальной анестезии встречаются очень редко.
Риск развития осложнений определяется такими факторами, как тяжесть и тип заболевания, наличие сопутствующих патологий, общее состояние больного, вредные привычки, возраст.
Важно понимать, что абсолютно все процедуры в анестезиологии (например, переливание крови, инфузии («капельницы»), установка в центральную вену катетера и так далее) несут в себе риск. Однако это вовсе не означает того, что развития осложнений нельзя избежать.
К возможным нежелательным эффектам и осложнениям относятся:
- Головные боли. По окончании анестезии и операции человек начинает активно двигаться, что может спровоцировать головные боли. Данный побочный эффект наблюдается в 1% случаев. Как правило, боль проходит самостоятельно в течение одного дня. При появлении головной боли в послеоперационном периоде следует измерить артериальное давление и действовать, исходя из его показателей. При нормальном АД рекомендуется соблюдать постельный режим и пить много жидкости (допустимо употребление кофе и чая). При очень сильной головной боли (что бывает крайне редко) стоит обратиться к медицинскому персоналу.
- Снижение артериального давления. Может быть вызвано действием спинальной анестезии, наблюдается недолго. Для повышения давления назначается обильное питье и внутривенное введение растворов. Данный побочный эффект встречается у 1% пациентов.
- Боль в спине (в районе инъекции). Лечения, как правило, не требует. Проходит самостоятельно в течение первого дня. Если боль приносит ощутимый дискомфорт, можно принять Диклофенак или Парацетамол. Если боль становится очень сильной, нужно обратиться к медперсоналу.
- Задержка мочеиспускания. Иногда (преимущественно у мужчин) в первый день после операции наблюдаются трудности с мочеиспусканием. Обычно данное явление не требует специального лечения. Тем не менее, при серьезных трудностях с мочеиспусканием лучше обратиться к дежурной медсестре.
- Неврологические расстройства. Встречаются крайне редко (меньше чем в 1 случае из 5000). Представляют собой потерю чувствительности, стойкую мышечную слабость и/или покалывания, сохраняющиеся более 24 часов.
 Обратите внимание на то, что нужно делать чтобы избежать побочных эффектов спинальной анестезииЧтобы избежать развития вышеперечисленных побочных эффектов следует соблюдать рекомендации анестезиолога, а именно:
Обратите внимание на то, что нужно делать чтобы избежать побочных эффектов спинальной анестезииЧтобы избежать развития вышеперечисленных побочных эффектов следует соблюдать рекомендации анестезиолога, а именно:
- Не пить и не есть за 6-8 часов до оперативного вмешательства.
- Не курить в течение 6 часов перед операцией.
- Не красить ногти и не наносить косметику перед операцией.
- Удалить контактные линзы и съемные зубные протезы. При наличии глазных протезов стоит предупредить об этом анестезиолога.
- Снять кольца, цепочки, серьги и прочие украшения. Для верующих допускается оставление простого нательного крестика, но не на цепочке, а на тесьме.
Несоблюдение перечисленных правил увеличивает риск развития осложнений.
Важно, чтобы врач-анестезиолог знал обо всех хронических заболеваниях пациента, перенесенных травмах и операциях, непереносимости каких-либо препаратов, аллергических реакциях. Если в течение последнего времени больной принимал лекарственные средства, об этом тоже нужно сообщить доктору. Все эти сведения могут оказаться полезными для предупреждения осложнений спинальной анестезии.
Накануне оперативного вмешательства желательно отдохнуть, выспаться, успокоиться и провести какое-то время на свежем воздухе. Это поможет настроиться на позитивный лад, облегчит проведение операции и ускорит восстановление после нее.
Заключение
Таким образом, спинальная анестезия является прекрасной альтернативой общему наркозу. Она «выключает» нижнюю часть туловища и избавляет пациента от болезненных ощущений во время операции.
Перед проведением спинальной анестезии следует убедиться в отсутствии у больного абсолютных противопоказаний (сепсиса, бактериемии, кожной инфекции в месте пункции, коагулопатии, выраженной гиповолемии, лечения антикоагулянтами, повышенного внутричерепного давления, несогласия пациента). Если таковые отсутствуют, можно выполнять обезболивание.
Обратите внимание: при наличии относительных противопоказаний анестезия проводится в том случае, если ожидаемая польза от ее применения значительно превышает возможный вред.
Вертебролог, Ортопед
Проводит лечение и диагностику дегенеративно-дистрофических и инфекционных заболеваний позвоночника таких как: остеохондроз, грыжи, протрузии, остеомиелит.Другие авторы
Комментарии для сайта Cackle
Источник
Дискомфортные ощущения в спине могут иметь разный характер и появляться по разным причинам. В любом случае игнорировать проблемы со здоровьем нельзя, это может привести к более тяжелым последствиям и сложному лечению. При любом дискомфорте рекомендуется обращаться к доктору.
Что такое эпидуральная анестезия?
При лечении пациентов назначаются различные медикаментозные средства. К ним относятся обезболивающие разной степени действия. Эпидуральная анестезия, или эпидуралка, один из способов обезболивания для того, чтобы исключить любую чувствительность тела пациента ниже пояса. Несмотря на то что у данного способа есть свои очевидные и бесспорные плюсы, некоторые из пациентов жалуются на то, что у них болит спина после эпидуральной анестезии. Соответственно возникают вопросы о том, почему это случается, и что нужно и можно предпринять, чтобы дискомфорт быстрее прошел?
Когда назначают?
Перед тем как ответить на вопрос, что делать, если после эпидуральной анестезии болит спина, необходимо разобраться в том, что подразумевает эта процедура и когда ее назначают. Медикаментозные препараты вводят методом катетеризации (через катетеры в имеющиеся в организме человека полости) в пространство спинного мозга. Место прокола также анестезируется, чтобы пациент не получил никаких болевых ощущений в момент введения обезболивающего. Эффект после введения медикаментов наступает в течение 10-15 минут. Чаще всего эпидуралку назначают роженицам – во время родов или при назначении операции кесарева сечения. В таких случаях важно не навредить плоду, а данный метод безопасен для малыша. Кроме акушерства эпидуралку назначают в урологии, гинекологии, при хирургическом вмешательстве в брюшинной полости или на органах малого таза.
Почему болит спина после эпидуральной анестезии?
Когда медикаменты перестают действовать, у пациента наступает период восстановления, который сопровождается различными ощущениями. Иногда у пациентов начинает болеть спина после эпидуральной анестезии, и то, сколько она будет болеть, и нужно ли какое-нибудь лечение, зависит от типа и сложности оперативного вмешательства и возникших последствий. Возникновение болезненности разной степени и локализации случается по разным причинам. Как быстро восстанавливается пациент после введения эпидуралки, и что может произойти? Сроки и реакция – индивидуальные показатели. Причины болей также разнообразны.
Инфекция
Инфекция развивается там, где осуществлялся ввод иглы, например по причине того, что были допущены ошибки при дезинфекции. В некоторых случаях проблема возникает, если катетер сохраняют в организме пациента, когда требуется дополнительное и более длительное обезболивание.
Межпозвонковая грыжа
Если болезненность сохраняется в течение нескольких месяцев и дольше, то скорее всего у пациента имеется межпозвонковая грыжа. Она не является противопоказанием к проведению эпидуралки, но может стать индивидуальной особенностью, которую стоит учитывать при назначении данного метода обезболивания, в любом случае требуется внимательное наблюдение за состоянием пациента.
Врачебные ошибки
У боли в спине после эпидуральной анестезии может быть и такая причина, как врачебная ошибка. Такое случается, если при установке катетера и введения иглы доктор задел пучок вен. Это происходит редко, но в группе риска находятся пациенты, которые принимают лекарственные препараты для улучшения циркуляции крови (это должно быть указано в анамнезе). Также при проведении необходимых манипуляций (при отсутствии достаточного опыта у врача) может быть повреждена грыжа или связки, а также корешки нервных волокон. Еще спина может болеть после эпидуральной анестезии при кесаревом сечении. Это случается, потому что у роженицы перемещается центр тяжести, и организму нужно время, чтобы перестроиться на новое состояние и справиться с перенесенным стрессом.
Сколько болит спина после эпидуральной анестезии?
Это индивидуальный показатель, который зависит от особенностей конкретного пациента и реакции его организма на саму процедуру и то лечение, для которого анестезия потребовалась. У некоторых людей болезненность или дискомфорт в области укола проходят спустя пару суток, иногда неприятные ощущения остаются на протяжении нескольких недель, а иногда даже в течение года и дольше.
Устранение болей после процедуры
В норме организм и чувствительность тела восстанавливаются спустя небольшое время после процедуры. Если этого не происходит, рекомендуется обратиться к врачу-неврологу, который узнает, почему болит спина после эпидуральной анестезии, что делать при этом, чтобы убрать дискомфортные ощущения.
Обезболивающие средства
При нормальном ходе восстановления никаких обезболивающих или других медикаментов не требуется. Но если интенсивность болевых ощущений достаточно велика и держится долго, только врач поможет подобрать правильные обезболивающие в зависимости от того, для чего нужна была эпидуралка и почему возникли боли.
Обращение к врачу
Если имеется воспаление или раздражение, то для лечения потребуется принимать назначенные врачом антибиотики, а при абсцессе и серьезных нагноениях необходимо лечение у хирурга. Также доктор может дать ценные рекомендации по питанию – особенно пациентам с лишним весом или женщинам после родов, а также по физической нагрузке для укрепления мышечного корсета. Дополнительно может быть назначен курс витаминов.
Профилактика
Чтобы избежать осложнений после процедуры, рекомендуется следить за питанием и не набирать лишние килограммы. Также следует заниматься посильной физкультурой, чтобы укреплять мышцы туловища и организм в целом.
Источник
Программа лечения Врачи Цены Отзывы
Блокада мезпозвоночной грыжи – это инъекция обезболивающего препарата в район нервного корешка, давление на который спровоцировало боль в спине. Манипуляция позволяет купировать болевой синдром, снизить отек, снять спазмы, вернуть подвижность.
Почему при грыже позвоночника возникает сильная боль
Причина межпозвоночной грыжи – разрушение диска, который сочленяет позвонки, смягчает толчки и сотрясения. Он состоит из мягкого ядра, расположенного внутри прочной оболочки – фиброзного кольца. А его целостность нарушается при грыже, ядро выпячивается наружу и сдавливает нервные окончания, спинной мозг, сосуды. Это вызывает боль, которая и является основным симптомом грыжи.
Очень сильные боли при грыже позвоночника вызывает:
- Корешковый синдром. Поскольку каждый нерв отвечает за иннервацию определенной части тела, стрелять может в разные стороны – в руки, ноги, шею. Например, прострелы и боль в пояснице появляются при защемлении седалищного нерва.
- Воспаление в поврежденной зоне.
- Отек, который давит на расположенный рядом ткани.
- Миофасциальный синдром. В ответ на изменения в дисках, связках, суставах позвонка появляется болезненный спазм. Сначала напряжение мышц имеет защитный характер, цель которого – обездвижить пораженный сегмент. Затем спазм становится причиной боли, в ходе которой развивается миофасциальный синдром. В мышцах формируются триггерные зоны – уплотнения, от которых боль расходится в разные стороны, усиливается при нажатии.
Боль при межпозвоночной грыже редко длится 1-2 дня. Человек ощущает дискомфорт не менее 2-3 недель и даже несколько месяцев. Боль может быть настолько сильна, что трудно разогнуть спину, повернуть туловище или шею, наклониться, поднять руку. Это негативно влияет на качество жизни, вызывает много неудобств. Избавить от такого состояния помогает блокада.
Что такое блокада позвоночника
Блокада позвоночника – это не укол, который «отключает» спинной мозг. Если бы это было так, человек после процедуры не смог бы даже шевелиться, поскольку через позвоночник «проходит» огромное количество нервных путей.
Блокады при грыже – это манипуляция, при которой врач вводит обезболивающий препарат в точку боли. Укол позволяет блокировать передачу нервного импульса, вернуть телу подвижность, убрать опухоль, воспаление.Поскольку боль – симптом, а не болезнь, укол редко используют как самостоятельный вид лечения. Пока действует блокада межпозвоночной грыжи, врач назначает специальную терапию. Лечение предусматривает массаж, коррекцию позвоночника, физиотерапию, прием лекарственных средств, другие методы.
Когда назначают блокаду
К блокаде позвоночника при грыже прибегают, когда появилась острая резкая боль, при которой человек не может сидеть, лежать, стоять. Пока анестезия действует, врач может определить причину, назначить лечение, физиопроцедуры. Больной сможет спокойно работать, сдавать проекты.
Анестезия помогает провести точную диагностику, поскольку острый болевой синдром мешает человеку занять нужное положение. В результате снимки получаются смазанными, непонятными. Блокада помогает врачу провести манипуляции на позвонке в районе больного сегмента – снять боль, взять пункцию, ввести антибиотики или химиотерапевтические лекарства.
Преимущества метода
- Обезболивающий препарат попадает прямо в источник боли.
- Лекарство минует другие участки, что снижает риск побочных эффектов.
- Блокада полностью или значительно купирует боль при грыже, улучшая качество жизни больного, позволяя нормально работать.
- Процедура предотвращает распространение боли, не дает усилиться.
- Манипуляция позволяет провести качественное лечение, без каких-либо страданий со стороны пациента.
- Многие лекарства, которыми проводят блокаду, не только устраняют боль при грыже. Они снимают мышечный или сосудистый спазм, воспаление, отек, влияя на причину развития боли.
Кто и как проводит процедуру
Блокаду позвоночника при грыже нужно делать только в медицинском учреждении. Процедуру можно доверить только высококвалифицированному неврологу. Любая ошибка способна обездвижить пациента, повредить нервы, вызывать тремор, ишемию спинного мозга, другие проблемы.
 Блокаду проводит невролог после обследования пациента
Блокаду проводит невролог после обследования пациента
Перед процедурой необходимо пройти полное медицинское обследование или как минимум убедиться в отсутствии противопоказаний. Обязательно сообщите врачу о наличии любой болезни. Готовиться к блокаде межпозвоночной грыжи не надо. Главное условие – не есть за 3 часа до укола.
Процедура проходит так:
- Пациент занимает исходное положение (зависит от типа инъекции).
- Врач делает раствор, набирает в шприц, ощупывает позвоночный столб, расположенные рядом ткани.
- Он медленно вводит лекарство в нужную зону, место укола обрабатывает антисептиком.
Процедура проходит быстро, болевое ощущение исчезает в течение 5 минут. Эффект длится от нескольких часов до пары суток, в зависимости от вида лекарства.
Куда делают укол
Врач выбирает место инъекции, учитывая расположение межпозвонковой грыжи:
- Паравертебрально – укол вводится не в позвоночник, а возле него в участок, который напрямую взаимодействует с пораженной областью (сегментарная блокада). Это может быть подкожная, мышечная, корешковая и другие типы инъекций.
- Вертебрально – препарат вводят внутрикожно, в область тела позвонка или между отростками на глубину 2-4 см.
- Внутрикостно – инъекция в костные выступы, отростки грудных, шейных, поясничных и крестцовых позвонков.
- Спинально – иглу вводят в субарахноидальное пространство, на уровне нервных корешков.
Сложным уколом является ввод лекарства в эпидуральное пространство, расположенное между твердой оболочкой спинного мозга и надкостницей позвонков. К эпидуральной блокаде межпозвононковой грыжи относятся:
- интраламинарная анестезия – игла попадает в центральную ось позвоночного столба между отростками;
- трансфораминальная инъекция – лекарство вводят через фораминальное отверстие, из которого выходят нервные волокна и вены.
Какие препараты используются для блокады
Блокаду при грыже проводят многокомпонентными составами, основной которой выступает обезболивающий препарат – Новокаин, Лидокаин, Бупивакаин. К ним обычно добавляют вещества, продлевающие действие анестезии, улучшающие характеристики раствора:
- кортикостероиды (Гидрокортизон, Дексаметазон, Депо-Медрол) – гормональные средства, которые обладают мощным противовоспалительным действием;
- витамины группы В – нормализуют работу нервной системы;
- хондропротекторы – укрепляют хрящевую ткань, восстанавливают прочность и эластичность.
Какие типы межпозвоночных грыж сложнее всего лечатся
4 этапа лечения межпозвоночной грыжи
Препараты для многокомпонентных составов
Новокаин в качестве основы используется чаще всего. Действующее вещество – прокаин, один из самых старых в мире анестетиков. Он купирует передачу импульсов по нервным волокнам, снимает спазм. Лекарство:
- улучшает обменные процессы в тканях;
- снижает проницаемость стенок сосудов;
- уменьшает возбудимость миокарда, моторику коры головного мозга.
Новокаин считается одним из самых безопасных анестетиков, дает мало побочек. Время действия – 30-50 минут.
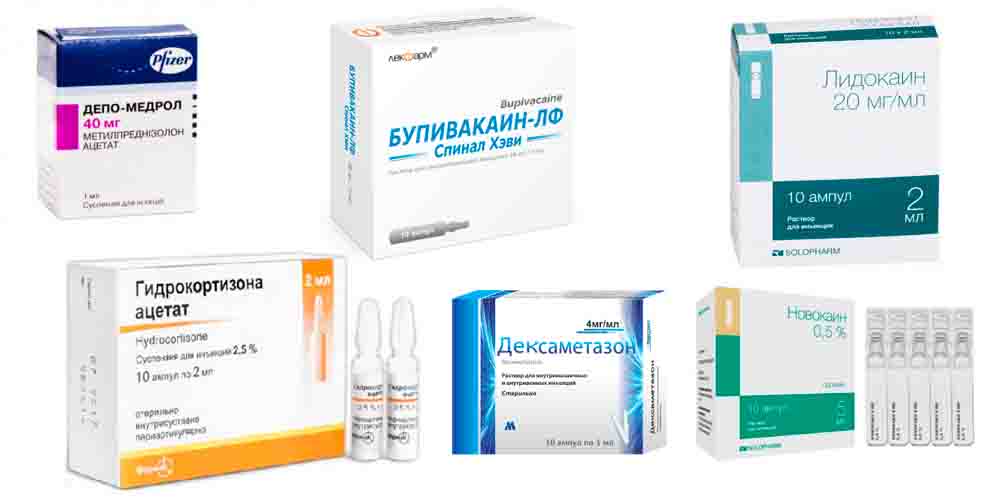 Препараты для блокады позвоночника
Препараты для блокады позвоночника
Для многокомпонентных составов часто применяются и:
- Лидокаин. Как и Новокаин, Лидокаин блокирует передачу импульса, но эффект длится дольше – полтора часа. Действовать препарат начинает через несколько минут, достигая максимума через 10-20 мин. Лидокаин также снимает спазм, расширяет сосуды, снижая давление на сердце, успокаивает миокард.
- Бупивакаин. Бупивакаин – анестетик длительного действия. Его обезболивающий эффект в 4 раза сильнее Лидокаина, длится от 2 до 5 часов. Когда чувствительность возвращается, болеутоляющее действие некоторое время остается. Препарат также расширяет сосуды, замедляет сердечный ритм при гипертонии.
- Гидрокортизон. Гормональный препарат, аналог гормона кортизола. Снимает воспаление, отек, подавляя миграцию клеток иммунитета к очагу боли. Благодаря сосудосуживающим свойствам он продлевает действие анестетиков в несколько раз.
- Дексаметазон. Один из самых мощных гормональных препаратов, оказывающих противовоспалительное действие. Он подавляет работу иммунной системы, снимая проявление аллергии, улучшает белковый, липидный обмен. В комбинации с анальгетиками значительно продлевает обезболивающий эффект.
- Депо-Медрол. Гормональный препарат Депо-Медрол применяют для блокады мягких тканей. Средство для эпидуральных процедур не рекомендуют, поскольку может спровоцировать воспаление средней оболочки. Действующее вещество – метилпреднизолона ацетат снижает воспалительную реакцию, улучшает углеводный, жировой обмены, ускоряет распад белков в мышечной ткани.
Поликомпонентные препараты
Для блокады при грыже можно использовать готовые многокомпонентные лекарства:
- Мильгамма, Комбилипен – сочетают лидокаин с витаминами группы В.
- Нейромультивит – содержат витамины группы В, но лидокаин отсутствует. Врач может его использовать, чтобы добавить другой анальгетик.
Длительность эффекта
Пациент перестает чувствовать боль через несколько минут после укола. Длительность анестезии зависит от лекарства. Например, тогда как действие Лидокаина длится час, сочетание с гормональными препаратами продлевает эффект на сутки.
Если делать укол регулярно, согласно назначению врача, и выполнять все его указания, эффект будет присутствовать несколько дней. За это время начнут действовать другие методы терапии, и боль отступит надолго. При необходимости блокаду можно повторить через 1-2 недели.
Виды блокад позвоночника при грыже по локализации
Позвоночный столб состоит из шейного, грудного, пояснично-крестцового отделов. В зависимости от места появления боли, техника выполнения блокады позвоночника при грыже в каждом случае имеет свои особенности.
Блокада при грыже поясничного отдела позвоночника (пояснично-крестцового)
Нижняя часть позвоночного столба состоит из 3 частей:
- Поясничный отдел (L1 – L5) – 5 крупных и массивных позвонков, на которые возложена основная амортизирующая функция. Поэтому именно на эту зону приходится наибольшее количество грыж.
- Крестцовый отдел (S1 – S5) – крупная треугольная малоподвижная кость. У взрослых она сформирована из 5 сросшихся костей, которые в детском возрасте являют собой отдельные структуры.
- Копчиковые отдел (Co1 – Co4) – 3-4 сросшихся позвонка. К ним прикрепляются мышцы, участвующие в работе ног, мочеполовой системы, кишечника.
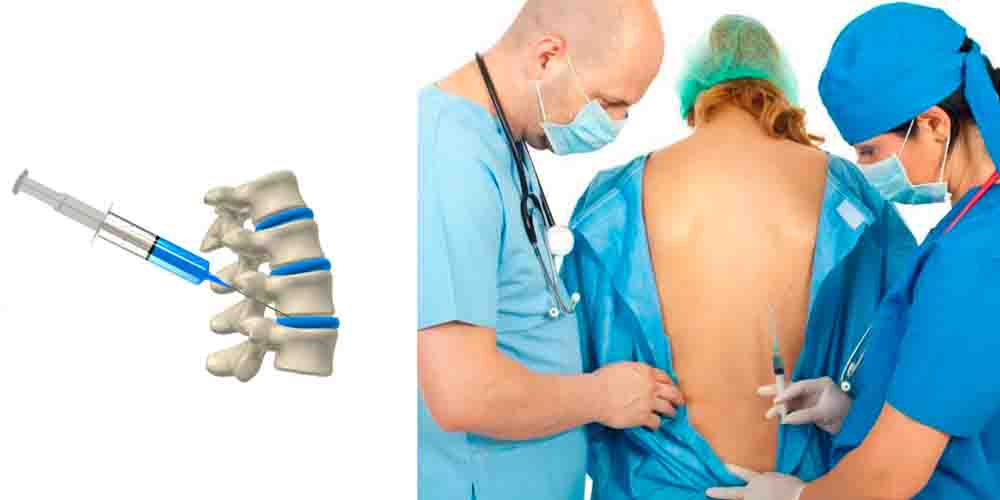 Паравертебральная блокада в поясничном отделе позвоночника
Паравертебральная блокада в поясничном отделе позвоночника
Для блокады межпозвоночной грыжи поясничного и крестцового отделов обычно применяют паравертебральную блокаду. Если нужна операция, делают эпидуральную анестезию.
Блокада при грыже поясничного отдела позвоночника выполняется так:
- Клиент ложится на живот.
- Невролог находит нужный отросток позвонка и вводит иглу под прямым углом в 2-3 см от центральной линии позвоночного столба.
- Укол обычно делают с 2 сторон позвоночника.
Для обезболивания крестцового отдела пациент ложится набок и подтягивает ноги к груди. Это увеличит расстояние между отростками позвонков, облегчит процедуру.
Блокада при грыже шейного отдела позвоночника
Верхний отдел – это 7 небольших позвонков, которые отвечают за работу шеи, плеч, рук, мышц туловища. Это самая подвижная часть позвоночного столба, поэтому грыжи – не редкость. Они обездвиживают человека, не дает нормально поднять руку, повернуть голову.
Блокада при грыже шейного отдела возвращает верхней части тела подвижность. Чтобы врач ввел иглу, пациент должен сесть, наклонив голову вперед. Медик нащупывает больной участок, делает укол в 2-3 см от него.
Блокада при грыже грудного отдела
Средний отдел – самая неподвижная часть позвоночного столба, поэтому грыжа бывает редко. Она не менее болезненна, а ее симптомы напоминают патологии сердца – «сжатие», прострелы в груди, покалывание, онемение конечностей, проблемы с ходьбой.
Чтобы блокировать боль при мезпозвоночной грыже грудного отдела, врач использует паравертебральную, интраламинарную или трансфораминальную инъекцию. Пациент должен лечь на живот. Дальше врач нащупывает нужный участок и делает укол в 2 см от центральной линии позвоночного канала.
Насколько это безопасно
Блокада позвоночника при грыже – безопасная процедура, но укол делается в опасной близости от нервных путей организма. Поэтому одно неловкое движение может спровоцировать тяжелые последствия.
Большинство побочных эффектов незначительны и быстро проходят после адекватного лечения:
- снижение артериального давления;
- замедление сердцебиения;
- тошнот, рвота;
- задержка мочи;
- тремор;
- легкие нарушения слуха;
- головная боль.
Если возникла аллергическая реакция, последствия могут быть разными – от небольшого зуда до отека Квинке. Поэтому важно не спешить с инъекцией, и, если препарат незнаком, сделать пробу на аллерген.
Серьезные нарушения бывают редко, обычно связаны с воздействием на сердечно-сосудистую, нервную систему или уколом в неправильном месте. Последний появляется из-за нетипичного анатомического строения больного.
Возможны серьезные последствия:
- Инфекционные осложнения – абсцесс, менингит.
- Спинальная эпидуральная гематома.
- Ишемия спинного мозга.
- Сильное падение артериального давления.
- Остановка сердца.
При повреждении нервных волокон возможен синдром конского хвоста. Его симптомы – потеря чувствительности или паралич ног, проблемы с мочеиспусканием, отсутствие коленного рефлекса, импотенция у мужчин.
Как избежать осложнений
- Процедуру должен делать лишь невролог высшей квалификации, и только в условиях клиники.
- Ни в коем случае не делайте укол на свой страх и риск, попросив соседа, члена семьи, знакомую медсестру.
- Сообщите врачу обо всех заболеваниях. Поскольку вы можете что-то забыть, список противопоказаний просмотрите сами.
Когда блокаду нельзя делать
Лекарства, которое будет использовано для укола, всегда имеет противопоказания, среди которых может быть и случай пациента. Тогда блокаду не делают или заменяют препарат. Под запретом и медикаменты, на которые у пациента аллергия. Если реакция на лекарство неизвестна, перед процедурой лучше сделать тест на чувствительность к средству.
 Блокада позвоночника при грыже имеет противопоказания
Блокада позвоночника при грыже имеет противопоказания
Другими противопоказаниями являются:
- инфекционные болезни (грипп, ОРВИ), в том числе хронические в период обострения;
- коагулопатия – нарушение свертываемости крови;
- прием непрямых антикоагулянтов, низкомолекулярных гепаринов за последние 12 часов (используют для лечения тромбозов и микроциркуляции крови);
- повышенное внутричерепное давление, за исключением идиопатической внутричерепной гипертензии;
- сердечная недостаточность, недавний инфаркт миокарда, выраженный аортальный стеноз, полная AV-блокада;
- объемные поражения мозга;
- неопределенные тяжелые неврологические патологии;
- онкологические болезни позвоночника на стадии прогрессирования;
- обморочное состояние, затуманенное сознание;
- почечная недостаточность;
- болезни пищеварительной системы на стадии обострения (язва, гастрит, панкреатит), другие состояния, требующие хирургического вмешательства;
- эпилепсия;
- беременность.
Стоимость блокады позвоночника при грыже
Цена процедуры не может быть дешевой. Если вас убеждают в обратном, значит блокаду позвоночники будет делать неопытный врач, в работе используются некачественные препараты.
Стоимость блокады зависит от:
- квалификации и опыта врача;
- вида инъекции;
- метода укола
- места блокады
- цены и качества используемых лекарств.
За годы работы клиника Парамита в Москве собрала немало хороших отзывов, поскольку предлагает качественные услуги за оптимальную цену. У нас работают специалисты высшей категории, которые используют в работе лучшие препараты, оказывают своевременную и качественную помощь, имеют опыт проведения процедуры. Схема проведения блокад в каждом случае составляется индивидуально, с учетом истории болезни пациента.
Частые вопросы
Блокада поможет снять боли при любом виде позвоночной грыжи?
Помогает ?
