Аксиальная проекция шейного отдела позвоночника

ПОЗВОНОЧНИК
протокол исследования позвоночника
1. Положение пациента: лежа на спине, головой вперед.
2. Направление исследования – любое.
3. Томограмма – боковая.
4. Объем исследования – шейный, грудной или поясничный отделы позвоночника, МСКТ 64 позволяет провести исследование всего позвоночника в одну фазу.
5. Режим проведения томографии – спиральный.
6. Фазы исследования:
а) при рутинном исследовании костей – нативная;
б) при оценке новообразований – нативная, артериальная и венозная.
7. Толщина томографического среза: СКТ – 3-7 мм, МСКТ – 1,25-1,5 мм, МСКТ 64 – 0,5-0,6 мм.
8. Внутривенное контрастирование – при оценке (болюсное введение контрастного препарата со скоростью 3,0-5,0 мл/сек).
9. КТ-миелография – выполняется после эндолюм-бального введения 20 мл неионного водорастворимого контрастного препарата.
10. Объем контрастного препарата СКТ, МСКТ – 120-150 мл, МСКТ 64 – 90-100 мл.
11. Задержка дыхания – нет.
12. Обработка данных: выполнение мультипланар-ных реконструкций, трехмерных реконструкций.
позвоночный столб. мультипланарная реконструкция. сагиттальная проекция
1) тело первого грудного позвонка; 2) тело пятого поясничного позвонка; 3) тело первого крестцового позвонка; 4) тело грудины; 5) рукоятка грудины; 6) мечевидный отросток; 7) передняя дуга атланта; 8) задняя дуга атланта; 9) тело нижней челюсти; 10) верхняя челюсть; 11) затылочная кость; 12) большое спасибо, спасибо, затылочное отверстие; 13) скат; 14) основная пазуха; 15) спинномозговой канал; 16) носовая кость; 17) подъязычная кость; 18) остистый отросток
шейный отдел позвоночника
1) передняя дуга атланта; 2) суставная щель атлан-то-затылочного сочленения; 3) затылочный мыщелок; 4) большое затылочное отверстие; 5) верхняя суставная поверхность атланта; 6) нижняя суставная поверхность атланта; 7) зубовидный отросток осевого позвонка; 8) задняя дуга атланта; 9) передний бугорок; 10) задний бугорок; 11) поперечная связка; 12) щель переднего атланто-осевого сустава; 13) щель латерального атланто-осевого сустава; 14) передняя суставная поверхность зубовидного отростка осевого позвонка; 15) задняя суставная поверхность зубовидного отростка осевого позвонка; 16) латеральная масса атланта; 17) спинномозговой канал; 18) поперечный отросток; 19) остистый отросток; 20) отверстие поперечного отростка; 21) тело осевого позвонка; 22) верхняя суставная поверхность осевого позвонка; 23) пластинка дуги позвонка; 24) ножка дуги позвонка; 25) тело позвонка; 26) межпозвонковый диск; 27) межпозвонковое отверстие; 28) нижний суставной отросток; 29) верхний суставной отросток; 30) тела смежных позвонков; 31) щель дугоотросчатого (фасеточного) сустава
1) передняя дуга атланта; 2) суставная щель атланто-затылочно-го сочленения; 3) затылочный мыщелок; 4) большое затылочное отверстие; 5) верхняя суставная поверхность атланта
1) передняя дуга атланта; 7) зубовидный отросток осевого позвонка; 8) задняя дуга атланта; 9) передний бугорок; 10) задний бугорок;
11) поперечная связка; 12) щель переднего атланто-осевого сустава; 14) передняя суставная поверхность зубовидного отростка осевого позвонка; 15) задняя суставная поверхность зубовидного отростка осевого позвонка; 16) латеральная масса атланта; 17) спинномозговой канал
1) передняя дуга атланта; 7) зубовидный отросток осевого позвонка; 8) задняя дуга атланта; 11) поперечная связка; 12) щель переднего атланто-осевого сустава; 14) передняя суставная поверхность зубовидного отростка осевого позвонка; 15) задняя суставная поверхность зубовидного отростка осевого позвонка; 17) спинномозговой канал; 18) поперечный отросток; 20) отверстие поперечного отростка
6) нижняя суставная поверхность атланта; 13) щель латерального атланто-осевого сустава; 17) спинномозговой канал; 21) тело осевого позвонка; 22) верхняя суставная поверхность осевого позвонка
17) спинномозговой канал; 18) поперечный отросток; 19) остистый отросток; 20) отверстие поперечного отростка; 23) пластинка дуги позвонка; 24) ножка дуги позвонка; 25) тело позвонка
17) спинномозговой канал; 18) поперечный отросток; 19) остистый отросток; 26) межпозвонковый диск; 27) межпозвонковое отверстие; 28) нижний суставной отросток; 29) верхний суставной отросток; 30) тела смежных позвонков; 31) щель дугоотросчатого (фасеточного) сустава
грудной отдел позвоночника
1) тело позвонка; 2) остистый отросток; 3) ребро; 4) нижний суставной отросток; 5) верхний суставной отросток; 6) щель дугоотросчатого (фасеточного) сочленения; 7) спинной мозг; 8) межпозвонковое (корешковое) отверстие
1) тело позвонка; 2) остистый отросток; 3) ребро; 7) спинной мозг; 9) пластинка дуги позвонка; 10) ножка дуги позвонка; 11) ребер-но-позвоночное сочленение; 12) реберно-поперечное сочленение; 13) поперечный отросток
2) остистый отросток; 3) ребро; 7) спинной мозг; 9) пластинка дуги позвонка; 10) ножка дуги позвонка; 11) реберно-позвоночное сочленение; 12) реберно-поперечное сочленение; 13) поперечный отросток; 14) тела смежных позвонков; 15) головка ребра; 16) латеральная масса атланта
поясничный отдел позвоночника (аксиальная проекция)
Рисунок 1-2
1) тело позвонка L3; 2) пластинка дуги L3; 3) поперечный отросток L3; 4) остистый отросток L3; 5) дуральный мешок; 6) корешок спинномозгового нерва; 7) межпозвонковое отверстие; 8) межпозвонковый диск L3-L4; 9) остистая мышца; 10) длиннейшая мышца спины; 11) поясничная мышца; 12) тело L5; 13) межпозвонковый диск L4-L5; 14) нижний суставной отросток L4; 15) верхний суставной отросток L5; 16) остистый отросток L4; 17) межостистая связка; 18) желтая связка; 19) суставная щель дугоотросчатого (фасеточного) сочленения
Рис. 1
Рис. 2
КТ-миелография: уровень L5-S1
1) тело позвонка L5; 2) боковая масса S1; 3) подвздошная кость; 4) остистый отросток L5; 5) нижний суставной отросток L5; 6) верхний суставной отросток S1; 7) контрастированный дуральный мешок; 8) контрастированный корешок спинномозгового нерва; 9) суставная щель дугоотросчатого (фасеточного) сочленения
поясничный отдел позвоночника
Мультипланарная реконструкция
1) тело позвонка L5; 2) тело S1; 3) остистый отросток; 4) межпозвонковый диск; 5) спинномозговой канал; 6) крестцовый канал; 7) копчик
Трехмерная реконструкция
1) тело позвонка L5; 4) межпозвонковый диск; 7) копчик; 10) боковая масса крестца; 11) поперечный отросток; 12) переднее крестцовое отверстие; 13) передний край тела первого крестцового позвонка (мыс)
Трехмерная реконструкция
1) тело позвонка L5; 2) тело S1; 3) остистый отросток; 4) межпозвонковый диск; 5) спинномозговой канал; 6) крестцовый канал; 7) копчик; 8) пластина дуги позвонка; 9) межпозвоночное отверстие
Источник
Рентгенограмма, КТ, МРТ позвоночника при вариантах нормы
а) Определения:
• Нормальные анатомические варианты строения, которые могут симулировать те или иные патологические состояния
б) Визуалиазция варианта нормы позвоночника:
1. Псевдоподвывих шейных позвонков:
• Классически подобные изменения наиболее выражены на уровне С2/3, где определяется передний подвывих С2 позвонка относительно С3 при сгибании головы
• Наблюдается у маленьких детей с незавершенной оссификацией верхних шейных позвонков:
о Увеличение частоты подобных изменений у пациентов старшего возраста является спорным, может быть следствием истинного повреждения связок шейного отдела позвоночника
• Ключами к правильному диагнозу являются отсутствие нарушения непрерывности спиноляминарной линии и возраст пациента
2. Незаращение дуги С1:
• Неполная оссификация дуги С1 позвонка
• В отсутствие неврологической симптоматики или документально подтвержденной нестабильности считается бессимптомным нормальным анатомическим вариантом, который обнаруживается, как правило, при исследованиях, выполняемых по другим показаниям
3. Шейные ребра:
• Небольшие рудиментарные ребра на уровне С7:
о Похожим анатомическим вариантом с аналогичной клинической картиной является удлинение поперечных отростков С7
• Обычно симптоматики не вызывают, однако иногда являются причиной плечевой плексопатии или синдрома верхней апертуры грудной клетки
• Ориентация поперечных отростков является ключевым признаком, позволяющим отличить шейные ребра от грудных:
о Поперечные отростки шейных позвонков направлены каудально, тогда как грудных – краниально
4. Варианты строения переходных отделов позвоночника:
• Варианты костной анатомии грудопоясничного или пояснично-крестцового переходов
• Наиболее распространенными вариантами являются «люмбализация» S1, «сакрализация» L5, рудиментарные ребра на уровне L1, гипоплазия ребер на уровне Т12
• Могут затруднять нормальный счет позвонков
о Обычно клинически не являются значимыми, если метод счета хорошо описан в протоколе исследования
• Могут служить предпосылками для более быстрого наступления дегенеративных изменений на смежных подвижных выше- или нижележащих уровнях
5. Фокальная жировая перестройка костного мозга:
• Фокальный конгломерат жировой ткани в толще костного мозга позвонка
• Интенсивность сигнала соответствует жировой ткани в любом режиме исследования:
о Подтвердить диагноз помогает использование режима насыщения жировой ткани
• Основной клинической проблемой является то, что данное образование напоминает гемангиому позвонка
6. Эктопия почки:
• Тазовая почка располагается ниже по сравнению с ее нормальным положением и в большей степени смещена к срединной линии
• Может напоминать новообразование превертебральной области
• С тем, чтобы предотвратить ненужные биопсию или резекцию, необходимо правильно идентифицировать характерную кортикомедуллярную архитектуру эктопической почки
7. Объединенный корешок спинного мозга:
• Два смежных спинномозговых нерва выходят через общую аномальную дуральную воронку
• Корешки затем выходят либо каждый через соответствующее ему межпозвонковое отверстие, либо оба через одно и то же отверстие
• Лучевая картина напоминает опухоль оболочек нерва или грыжу межпозвонкового диска
8. Незаращение задних элементов поясничных позвонков:
• Незаращение задних элементов L5 или S1:
о Термин «spina bifida occulta» считается устаревшим и употреблять его не следует
• Обычно диагностируется у пациентов, не предъявляющих в этом отношении никаких жалоб
• В отсутствие аномалий кожи в этой зоне или соответствующей неврологической симптоматики считается вариантом нормы
9. Высокое окончание дурального мешка:
• В норме дуральный мешок заканчивается ниже S2 позвонка:
о Варианты окончания включают уровни от нижней трети L3 до верхней трети S5
о Окончание дурального мешка выше уровня S1 наблюдается менее, чем у 5% людей
• Никакой неврологической симптоматики при обнаружении этого варианта строения обычно не выявляется
• Выявление аномалий строения спинного мозга или дисплазии крестца говорит в пользу синдрома каудальной регрессии
10. Рекомендации по исследованию:
• Наиболее оптимальный метод диагностики:
о Для оценки анатомии мягких тканей наиболее оптимальной является МРТ
о Для исследования костной анатомии оптимальны стандартная рентгенография и КТ
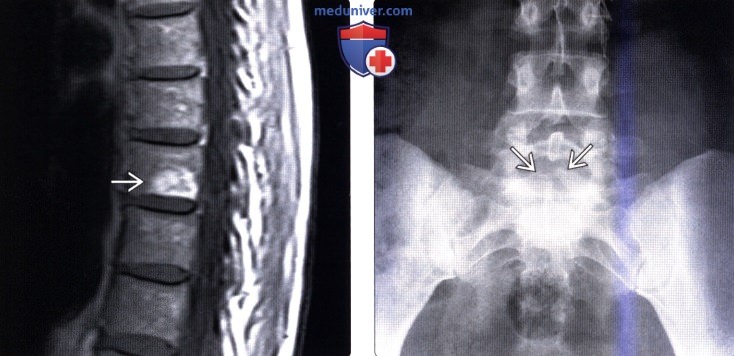
(Слева) MPT, Т1-ВИ, сагиттальная проекция: фокальный четко очерченный гиперинтенсивный очаг в теле грудного позвонка. Целостность задней покровной пластинки позвонка не нарушена. Дифференциальный диагноз следует проводить между фокальной жировой перестройкой костного мозга и небольшой гемангиомой. И то, и другое не имеют особого клинического значения.
(Справа) Рентгенография поясничного отдела позвоночника в прямой проекции, выполненная в связи с жалобами пациента на боль в нижней части спины: определяется неполное за ращение дуги позвонка по средней линии, являющееся в данном случае случайной находкой.
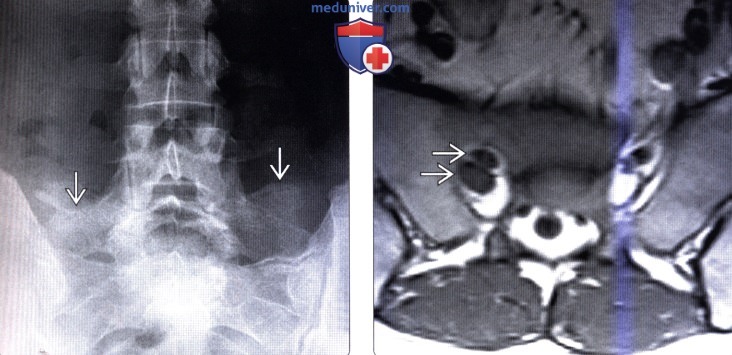
(Слева) Рентгенограмма в прямой проекции: ассимиляция поперечных отростков L5 с боковыми массами крестца с обеих сторон («сакрализация L5»).
(Справа) На этом аксиальном Т1-ВИ крестца визуализируются два овоидной формы образования в полости правого крестцового отверстия S1, представляющих собой объединенные нервные корешки.
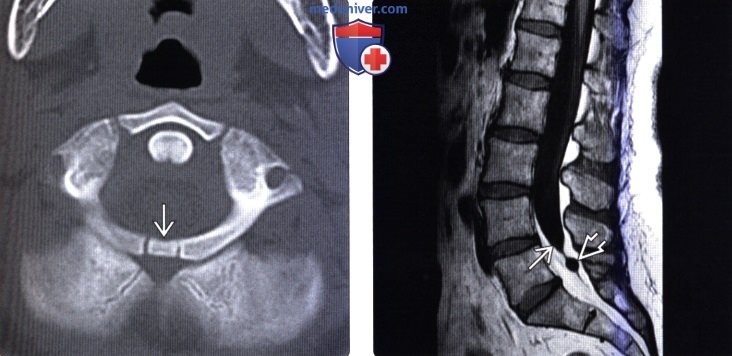
(Слева) КТ, аксиальная проекция: анатомический вариант наличия дополнительного центра оссификации в срединной части задней дуги атланта. Анатомия передней дуги атланта обычна — здесь только один центр оссификации. Этот относительно редко встречающийся анатомический вариант протекает бессимптомно и не приводит к развитию нестабильности.
(Справа) МРТ, Т1-ВИ, сагиттальная проекция: (неврологический статус без изменений) случайной находкой стало высокое окончание дурального мешка – на уровне середины L5, и небольшая периневральная киста. Конус спинного мозга заканчивается как обычно на уровне L1, терминальная нить спинного мозга не утолщена.
в) Дифференциальная диагностика:
1. Травматические и дегенеративные подвывихи позвонков:
• Лучевая картина напоминает псевдоподвывих шейных позвонков
• Истинный спондилолистез на фоне травмы или дегенеративных изменений
• В отличие от псевдоподвывиха характерно нарушение непрерывности спиноляминарной линии
• Часто сочетаются с травматическими или дегенеративными костными изменениями
• Пациенты обычно значительно старше того возраста, для которого характерны псевдоподвывихи позвонков
2. Перелом поперечных отростков:
• Лучевая картина напоминает шейные ребра, гипопластические грудные или поясничные ребра
• Острые края перелома, нарушение целостности кортикальной пластинки
• ± паравертебральная гематома, другие повреждения
3. Аномалии сегментации и формирования позвонков:
• Истинное нарушение нормальных формирования и сегментации позвонков:
о Позвонки-»бабочки», полупозвонки, блокированные позвонки, блокирование задних элементов позвонков
• Могут напоминать различные варианты анатомии переходных грудопоясничных и пояснично-крестцовых отделов позвоночника
• Необходимо помнить о синдромальных ассоциациях и сопутствующих аномалиях внутренних органов
4. Гемангиомы позвонков:
• Лучевая картина напоминает фокальную жировую перестройку костного мозга позвонков
• Большинство из них бессимптомны и диагностируются случайно в ходе исследований по другим показаниям:
о Небольшой процент этих образований характеризуются наличием сосудистой (нежировой) стромы, могут распространяться за пределы тела позвонка, приводить к развитию патологических переломов
о Первостепенное клиническое значение имеет дифференциальных диагноз с первичными или метастатическими злокачественными новообразованиями позвоночника
• Правильный диагноз доброкачественной гемангиомы помогает поставить характерная круглая форма образования с грубыми неровными костными трабекулами
5. Грыжа межпозвонкового диска:
• Лучевая картина напоминает объединенные корешки спинного мозга, опухоль оболочек нервов
• Многообразные особенности лучевой картины:
о Фрагменты вещества межпозвонкового диска характеризуются неравномерным усилением сигнала, что позволяет отличить грыжу от опухоли оболочек нерва или нормального дорзального спинномозгового ганглия
о Может напоминать объединенный корешок спинного мозга – в таких случаях обратите внимание на необычное число пучков нервных волокон в одной дуральной воронке, необычное расположение оболочек корешка
6. Опухоль оболочек нерва:
• Лучевая картина напоминает объединенный корешок спинного мозга, грыжу межпозвонкового диска
• Наиболее распространенными опухолями спинномозговых нервов являются нейрофибромы и шванномы
• Усиление сигнала позволяет отличить опухоль оболочек нерва от нормального или объединенного корешка спинного мозга и грыжи межпозвонкового диска
7. Задняя дизрафия позвоночника:
• Лучевая картина напоминает встречающийся иногда анатомический вариант неполного заращения задних элементов позвонков
• Может быть открытой и закрытой (покрытой кожным покровом)
• Нередко сочетается с низким расположением спинного мозга и аномалиями развития нити спинного мозга ± липома
8. Синдром каудальной регрессии:
• Лучевая картина напоминает высокое окончание дурального мешка
• Суть аномалии заключается в наличии у пациента менее пяти крестцовых сегментов и отсутствии копчика
• Спинной мозг имеет клиновидную форму, заканчивается достаточно высоко (тип 1) либо удлинен и заканчивается относительно низко (тип 2)
• Сочетается с аномалиями развития органов таза, другими врожденными мальформациями позвоночника
г) Патология:
1. Общие характеристики:
• Этиология:
о Вариант нормы
2. Макроскопические и хирургические особенности:
• Соответствуют лучевым находкам
3. Микроскопические особенности:
• Характерное микроскопическое строение тканей
д) Клиника нормальных анатомических изменений позвоночника:
1. Клиническая картина:
• Наиболее распространенные симптомы/признаки:
о Являются случайной находкой при обследовании пациентов по каким-либо другим показаниям
о Пациент не предъявляет жалоб либо клиническая картина, которая стала причиной назначения того или иного метода исследования, не соответствует обнаруженным в ходе исследования находкам
2. Демография:
• Возраст:
о Различные анатомические варианты строения позвоночника могут быть обнаружены в любом периоде жизни человека
• Эпидемиология:
о Вариабельна
3. Течение заболевание и прогноз:
• Варианты нормы не влияют на продолжительность жизни и не приводят к увеличению заболеваемости
• Если диагностируются как патологические изменения, могут стать причиной ненужных диагностических исследований и назначения ненужного лечения
4. Лечение:
• Не показано
е) Диагностическая памятка. Следует учесть:
• Многие варианты нормы встречаются достаточно часто:
о Легко распознаются опытными специалистами
• Некоторые анатомические варианты нормы встречаются относительно редко и могут быть отнесены к патологическим изменениям:
о Для правильной диагностики всегда необходимо помнить о существовании таких вариантов
о Если в ходе исследования обнаруживается какая-либо неожиданная находка, в круг дифференциальных диагнозов всегда необходимо включать и нормальные анатомические варианты строения
ж) Список использованной литературы:
1. Thawait GK et al: Spine segmentation and enumeration and normal variants. Radiol Clin North Am. 50(4):587-98, 2012
2. Gaea AM et al: Evaluation of wedging of lower thoracic and upper lumbar vertebral bodies in the pediatric population. AJR Am J Roentgenol. 194(2):516—20, 2010
3. Hanson EH et al: Sagittal whole-spine magnetic resonance imaging in 750 consecutive outpatients: accurate determination of the number of lumbar vertebral bodies. J Neurosurg Spine. 12(1 ):47-55, 2010
4. Lotan Retal: Clinical features of conjoined lumbosacral nerve roots versus lumbar intervertebral disc herniations. Eur Spine J. 19(7): 1094-8, 2010
5. De Martino RR et al: Thoracic outlet syndrome associated with a large cervical rib. Vase Endovascular Surg. 43(4):393-4, 2009
6. Kanchan T et al: Lumbosacral transitional vertebra: clinical and forensic implications. Singapore Med J. 50(2): e85-7, 2009
7. White PW et al: Cervical rib causing arterial thoracic outlet syndrome. J Am Coll Surg. 209(1):148-9, 2009
8. Song SJ et al: Imaging features suggestive of a conjoined nerve root on routine axial MRI. Skeletal Radiol. 37(2):133-8, 2008
9. Serhan HA et al: Biomechanics of the posterior lumbar articulating elements. Neurosurg Focus. 22(1): El, 2007
10. Soleiman J et al: Magnetic resonance imaging study of the level of termination of the conus medullaris and the thecal sac: influence of age and gender. Spine (Phila Pa 1976). 30(16):1875-80, 2005
11. Lustrin ES et al: Pediatric cervical spine: normal anatomy, variants, and trauma. Radiographics. 23(3):539-60, 2003
12. Shaw M et al: Pseudosubluxation of C2 on C3 in polytraumatized children-prevalence and significance. Clin Radiol. 54(6):377-80, 1999
13. Castellvi AE et al: Lumbosacral transitional vertebrae and their relationship with lumbar extradural defects. Spine (Phila Pa 19761.9(5):493-5, 1984
– Также рекомендуем “Варианты нормы строения краниовертебрального сочленения”
Редактор: Искандер Милевски. Дата публикации: 12.7.2019
Источник
