6 позвонков в крестцовом отделе позвоночника
Люмбализация – это врожденная аномалия, при которой первый крестцовый позвонок частично или полностью отделяется от крестца и «превращается» в дополнительный (шестой) поясничный позвонок. В ряде случаев никак не проявляется и остается недиагностированной. Пациенты могут предъявлять жалобы на боли в поясничной области и по ходу позвоночного столба или боли в ягодичной области, иррадиирующие по задней поверхности конечностей. Для подтверждения диагноза выполняется рентгенография. Лечение обычно консервативное: физиотерапия, ЛФК, массаж, корсетирование. В отдельных случаях выполняются операции. При отсутствии болей и вторичных патологических состояний (сколиоза, остеохондроза) лечение не требуется.
Общие сведения
Люмбализация – врожденный порок развития позвоночника, сопровождающийся формированием дополнительного поясничного позвонка, который образуется из верхнего крестцового позвонка, не сросшегося в единую кость с остальным крестцом. Частота возникновения неизвестна, поскольку люмбализация в ряде случаев протекает бессимптомно и не диагностируется. Люмбализация является причиной обращения к врачам примерно в 2% от общего числа случаев болей в спине. По данным некоторых исследователей, более чем у 60% подростков, страдающих диспластическим сколиозом, выявляются признаки люмбализации или сакрализации (противоположной патологии – сращения пятого поясничного позвонка с крестцом). Лечение люмбализации осуществляют врачи-вертебрологи и ортопеды.

Люмбализация
Причины люмбализации
Этиология точно не установлена. Специалисты в области ортопедии и травматологии предполагают, что причиной развития люмбализации могут стать инфекции и интоксикации в периоде внутриутробного развития (внутриутробные инфекции, токсикоз беременных и пр.). К числу факторов риска относят наследственную предрасположенность, возраст матери 30 лет и старше, злоупотребление алкоголем в первом триместре беременности, прием противозачаточных средств и гинекологические заболевания матери.
Патанатомия
Крестец – нижняя часть, «основание» позвоночного столба. Он принимает на себя нагрузку от верхних частей позвоночника и соединяется с костями таза, замыкая тазовое кольцо в его задней части. В норме все крестцовые позвонки неподвижно соединены между собой синдесмозами – участками соединительной ткани (более прочными и жесткими аналогами межпозвоночных дисков). Такое соединение позволяет обеспечивать надежную поддержку остальных частей позвоночного столба.
Примерно у 1% людей в процессе развития верхний крестцовый позвонок не сращивается с остальными, а образует отдельную кость – такая патология носит название люмбализации. Возможно как двухстороннее, так и одностороннее, как полное, так и частичное отделение. При полном отделении S6 представляет собой полноценный поясничный позвонок. При неполном отделении сохраняется частичная связь S6 с остальными крестцовыми позвонками, варианты строения могут различаться – от практически полного сращения до фиксации на небольшом участке.
В зависимости от характера анатомических изменений и особенностей влияния на динамическую и статическую функции позвоночника выделяют одностороннюю и двустороннюю люмбализацию. Как односторонняя, так и двусторонняя форма люмбализации может быть костной, хрящевой и суставной. Развитие болевого синдрома характерно только для суставной формы люмбализации, при других формах течение, как правило, бессимптомное.
При люмбализации ослабляется функциональность поясничного отдела, крестец смещается кзади, что приводит к перераспределению центра тяжести. При односторонней люмбализации нарушается вертикальная ось позвоночника, в результате чего развивается сколиоз. Из-за увеличения длины поясничного отдела при люмбализации возможно «соскальзывание» – сдвиг дополнительного поясничного позвонка во время поднятия тяжестей, сопровождающийся развитием болевого синдрома.
Нарушение оси позвоночного столба вследствие люмбализации становится причиной вторичных изменений в мягких тканях спины. Из-за увеличения нагрузки ухудшается кровоснабжение позвоночника. Давление шестого поясничного позвонка на крестец может становиться причиной развития седалищного синдрома. Из-за нарушения нормальной анатомической структуры нижнепоясничного и верхнекрестцового отдела при люмбализации возможно ущемление нервных корешков остистыми отростками S1 или L5.
Симптомы люмбализации
Обычно боли в спине при данной патологии появляются в молодом возрасте (20-25 лет). При этом многие пациенты с люмбализацией отмечают, что болевой синдром впервые возник остро, на фоне поднятия тяжестей, падения на выпрямленные ноги, прыжка или бокового прогиба туловища. Выделяют две клинические формы люмбализации: поясничную и седалищную.
При поясничной форме люмбализации пациентов беспокоят ноющие боли в пояснице и вдоль позвоночника. Возможен острый болевой приступ – люмбаго. Боль обычно исчезает после приема противовоспалительных средств (найза, диклофенака). Возобновление болевого синдрома, как правило, связано с дополнительной травматизацией: повышенной нагрузкой, поднятием тяжелого предмета, падением и т. д. Характерным признаком седалищной формы люмбализации является иррадиация боли в область ягодиц и нижние конечности. В некоторых случаях у больных люмбализацией выявляется нарушение кожной чувствительности в области бедра или поясницы. Причиной развития седалищной формы люмбализации является сдавление седалищного нерва.
При осмотре пациентов с люмбализацией выявляется увеличение или уплощение поясничного лордоза. Подвижность позвоночника в боковом и переднезаднем направлении обычно ограничена. При пальпации возникают умеренные или незначительные боли в нижних отделах позвоночника. Максимально болезненная точка определяется сбоку от V поясничного позвонка. Для седалищной формы люмбализации характерен положительный симптом Ласега (усиление боли в области ягодицы и по задней поверхности бедра при попытке поднять выпрямленную ногу в положении лежа на спине). Специфичным признаком люмбализации является боль в области поясницы, возникающая при прыжке на пятки в положении с согнутыми коленями. Кроме того, отмечается усиление боли в положении стоя и уменьшение в положении лежа, а также боль при спуске с лестницы, в то время как подъем не доставляет неприятных ощущений.
Диагностика
Для подтверждения диагноза люмбализация выполняется рентгенография позвоночника в двух проекциях. На рентгенограммах выявляется тень дополнительного позвонка в поясничном отделе. Высота нижнего поясничного позвонка уменьшена, остистый отросток укорочен. При односторонней люмбализации в прямой проекции с левой или с правой стороны определяется видимая щель в верхнем отделе крестца. В сомнительных случаях пациентов с люмбализацией направляют на МРТ или КТ позвоночника. При неврологических расстройствах назначают консультацию невролога. При подозрении на сколиоз проводят соответствующее рентгенологическое исследование с последующим описанием снимков по специальной методике.
Лечение люмбализации
При бессимптомном течении терапия не показана, при выявлении в детском и юношеском возрасте рекомендуется наблюдение для своевременного выявления сколиотической деформации позвоночника. Лечение требуется только при формировании сколиоза или при возникновении болевого синдрома. Обычно при люмбализации проводят консервативную терапию: массаж поясничной области, физиотерапевтические процедуры (электрофорез с новокаином, ультразвук, парафиновые аппликации), ЛФК, корсетирование. Больному с люмбализацией рекомендуют ограничить физические нагрузки, не поднимать тяжести и спать на жесткой постели.
Хирургическое лечение люмбализации показано при упорном болевом синдроме и неэффективности консервативной терапии. В ходе операции производится удаление увеличенных отростков V поясничного позвонка, а сам позвонок фиксируется при помощи костного трансплантата или металлоконструкции.
Прогноз и профилактика
Прогноз как при консервативном, так и при оперативном лечении благоприятный. При адекватной терапии, отсутствии вторичных изменений (раннего остеохондроза) и соблюдении рекомендаций врача трудоспособность при люмбализации полностью восстанавливается, однако противопоказания к выполнению тяжелого физического труда сохраняются на протяжении всей жизни пациента. Профилактика не разработана.
Источник
Позвоночник является важной конструкцией в теле человека, выполняющей роль каркаса, благодаря которому человек может совершать различные движения – наклоняться, ходить, сидеть, стоять, поворачиваться. Амортизирующую функцию позвоночнику помогает выполнять его S-образная форма. И еще он защищает внутренние органы от излишних нагрузок и повреждений. Как устроен позвоночник человека, и какая принята у медицинских специалистов нумерация позвонков и межпозвонковых дисков, расскажем далее.
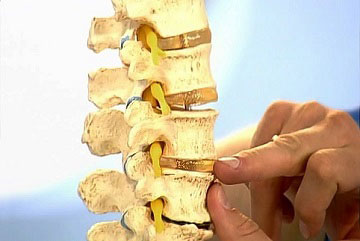
Основные составляющие позвоночника
Позвоночный столб представляет собой сложную систему. Он состоит из 32-34 позвонков и 23 межпозвонковых дисков. Позвонки идут последовательно, соединяясь друг с другом связками. Между соседними позвонками располагается хрящевая прокладка, имеющая форму диска, также соединяющая каждую пару соседних позвонков. Эту прокладку называют межпозвоночным или межпозвонковым диском.
В центре каждого позвонка есть отверстие. Так как позвонки соединяясь между собой, образуют позвоночный столб, отверстия, располагаясь друг над другом, создают своеобразный сосуд для спинного мозга, состоящего из нервных волокон и клеток.
Отделы позвоночного столба у человека
Позвоночный столб состоит из пяти отделов. Как расположены отделы позвоночника, видно на рисунке.
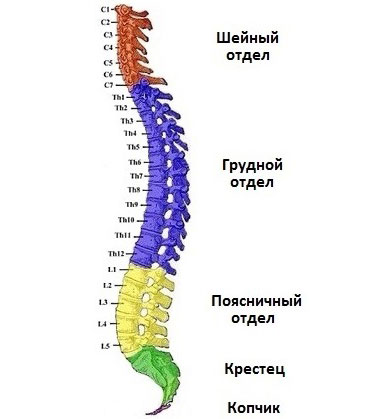
Шейный (цервикальный) отдел
Включает в себя семь позвонков. Своей формой он напоминает букву «С» с выпуклым вперед изгибом, который называется шейным лордозом. Подобного рода лордоз есть и в поясничном отделе.
Каждый позвонок имеет свое название. В шейном отделе им присвоены имена С1-С7 по первой букве латинского названия этого отдела.
Особого внимания заслуживают позвонки С1 и С2 – атлант и эпистрофей (или аксис) соответственно. Их особенность – в отличном от других позвонков строении. Атлант представляет собой две дужки, соединенные боковыми утолщениями кости. Он вращается вокруг зубовидного отростка, расположенного в передней части эпистрофея. Благодаря этому человек может совершать различные движения головой.
Грудной (торакальный) отдел
Самый малоподвижный из отделов позвоночника. Он состоит из 12 позвонков, которым присвоены номера от Т1 до Т12. Иногда их обозначают буквами Th или D.
Позвонки грудного отдела расположены в форме буквы С, выпуклой назад. Такой физиологический изгиб позвоночника носит название «кифоз».
Этот отдел позвоночника участвует в формировании задней стенки грудной клетки. К поперечным отросткам позвонков грудного отдела с помощью суставов крепятся ребра, а в передней части они присоединяются к грудине, образуя жесткий каркас.
Поясничный отдел
Имеет небольшой изгиб вперед. Выполняет соединительную функцию между грудным отделом и крестцом. Позвонки этого отдела самые крупные, поскольку они испытывают большие нагрузки из-за давления, оказываемого верхней частью тела.
В норме поясничный отдел состоит из 5 позвонков. Этим позвонкам присвоены имена L1-L5.
- Но существуют два вида аномального развития поясничного отдела:
- Явление, когда первый крестцовый позвонок отделяется от крестца и принимает форму поясничного позвонка, называется люмбализация. В этом случае в поясничном отделе насчитывается 6 позвонков.
- Встречается и такая аномалия, как сакрализация, когда пятый поясничный позвонок уподобляется по форме первому крестцовому и частично или полностью срастается с крестцом, при этом в поясничном отделе остается только четыре позвонка. В такой ситуации страдает подвижность позвоночника в поясничной области, а на позвонки, межпозвоночные диски и суставы ложатся повышенные нагрузки, что способствует их скорейшему износу.
Крестцовый отдел (крестец)
Опора верхней части позвоночника. Состоит из 5 сросшихся позвонков S1-S5, имеющих одно общее название – крестец. Крестец неподвижен, тела его позвонков более выражены по сравнению с остальными, а отростки – менее. Мощность и размеры позвонков уменьшается от первого к пятому.
Форма крестцового отдела похожа на треугольник. Расположенный в основании позвоночника, крестец, подобно клину, соединяет его с костями таза.
Копчиковый отдел (копчик)
Сросшаяся кость из 4-5 позвонков (Со1-Со5). Особенность позвонков копчика в том, что они не имеют боковых отростков. В женском скелете позвонки отличаются некоторой подвижностью, что облегчает процесс деторождения.
Форма копчика напоминает пирамиду, повернутую основание вверх. По сути, копчик – это остаток исчезнувшего в процессе эволюции хвоста.
Строение позвоночника человека, нумерация дисков, позвонков, ПДС
Межпозвоночные диски
Диски состоят из фиброзного кольца и студенистого ядра. От костной ткани тел позвонков межпозвоночные диски отделены тонким гиалиновым хрящом. Вместе со связками межпозвонковые диски связывают позвоночник в единое целое. В совокупности они составляют 1/4 высоты всего позвоночного столба.
Основные их функции – опорная и амортизирующая. При движениях позвоночника диски под давлением позвонков меняют свою форму, позволяя позвонкам безопасно сближаться или отдаляться друг от друга. Так межпозвонковые диски гасят толчки и сотрясения, приходящиеся не только на позвоночник, но и на спинной, и головной мозг.
Высота межпозвоночных дисков – 7-10 мм
при среднем диаметре 4 см.
- Значение высоты колеблется в зависимости от места расположения диска:
- в шейном отдела она достигает 5-6 мм,
- в грудном – 3-5 мм,
- а в поясничном – 10 мм.
Как уже говорилось в начале, в организме насчитывается 23 межпозвоночных диска. Они соединяют между собой каждый позвонок, кроме первых двух шейного отдела (атланта и эпистрофея), сросшихся позвонков крестцового отдела и копчика.
Это значит, что первый позвоночный диск находится между вторым и третьим шейным позвонками, а последний – между пятым поясничным и первым крестцовым.
Позвоночно-двигательные сегменты
Поскольку болезни в позвоночнике способны поражать не только костные структуры – позвонки, но и межпозвоночные диски, сосуды, связки, нервные корешки, отходящие от спинного мозга через межпозвозвонковые (фораминальные) отверстия, околопозвоночные мышцы, у специалистов и пациентов появилась необходимость для четкого описания локализации патологии спинномозговых структур ввести такое понятие как позвоночно-двигательный сегмент (ПДС).
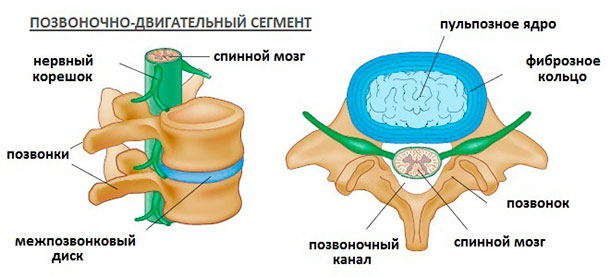
Позвоночно-двигательный сегмент включает в себя 2 смежных позвонка и 1 межпозвоночный диск, расположенный между ними.
- Наш позвоночный столб состоит из 24 позвоночно-двигательных сегментов:
- 7 шейных;
- 12 грудных;
- 5 поясничных.
Как происходит нумерация?
Нумерация позвоночно-двигательных сегментов и, соответственно, входящих в них межпозвонковых дисков, начинается с самой верхней точки шейного отдела и заканчивается на границе перехода поясничного отдела в крестцовый.
Обозначение позвоночно-двигательных сегментов формируется из названий смежных позвонков, составляющих данный сегмент. Сначала указывается верхний позвонок, затем через дефис пишется номер нижнего позвонка.
- Так, например:
- позвоночно-двигательный сегмент, включающий первый и второй позвонок шейного отдела обозначается как C1-C2,
- позвоночно-двигательный сегмент, включающий третий и четвертый грудные позвонки, обозначается как T3-T4 (Th3-Th4 или D3-D4),
- самый нижний позвоночно-двигательный сегмент, включающий пятый поясничный и первый крестцовый позвонки, обозначается как L5-S1.
Таким образом, чтобы обозначить локализацию патологического процесса, развивающегося в позвоночнике, будь то остеохондроз, либо его осложнения – протрузия или грыжа позвоночного диска, врачи используют нумерацию, принятую для ПДС. Это имеет большое значение как для практикующих специалистов: вертебрологов, неврологов, травматологов и мануальных терапевтов, так и для их пациентов.
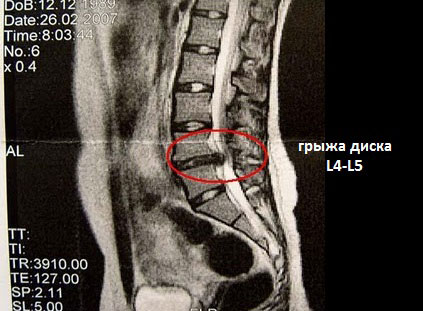
Если при описании снимка, полученного при диагностическом исследовании поясничного отдела позвоночника с помощью магнитно-резонансной томографии, врач указывает «межпозвонковая грыжа L4-L5», следует понимать, что обнаружена грыжа диска, находящегося между четверым и пятым поясничными позвонками.
Источник
Врожденный порок развития позвоночника, сакрализация, приводит к ненормальному сращению между собой крайних позвонков поясничного и крестцового отделов.
В крестце может очень редко наблюдаться и противоположное сакрализации явление — люмбализация — отделение позвонка S1 от S2, при котором первый крестцовый позвонок S1 превращается в переходной свободный.
Как выглядит люмбализация на рентгене
На рентгене люмбализация s1 выглядит как лишний шестой позвонок в поясничном отделе, чего в норме быть не должно.
Крестцовый отдел — наиболее укрепленный из всех, так как именно в крестце находится анатомический центр тяжести тела, и в нем всегда повышенные нагрузки:
- костная ткань в крестцовых позвонках — самая плотная;
- межпозвоночные диски, состоящие из прочной фиброзной ткани, образуют неподвижные соединения с позвонками — синдесмозы;
- щелей между крестцовыми позвонками, в сравнение с другими, быть не должно.
То, что появившийся в поясничном отделе шестой позвонок «приблудился» из крестца, говорит также специфика его анатомии: он более низкий и широкий, а остистый отросток у него короткий.
Причины
Ученым не удалось точно определить, по каким причинам в крестце может сформироваться дополнительный сустав. Однако описаны факторы, которые могут стать причиной развития патологии:
- нарушение окостенения крестца происходит из-за того, что мать во время беременности перенесла инфекционные заболевания, например, корь или краснуху;
- генетическая предрасположенность. Обнаружено, что склонность к люмбализации передается по наследству;
- злоупотребление матерью алкоголем и наркотическими препаратами во время беременности;
- сильные стрессы и потрясения, перенесенные матерью в первые месяцы беременности;
- возраст матери более 30 лет;
- многоплодная беременность;
- наличие у матери заболеваний эндокринной системы (сахарный диабет, гипер- или гипотиреоз и т.д.).
Таким образом, основная роль в развитии люмбализации принадлежит внешним факторам, которые могут оказать воздействие на плод во время внутриутробного развития. Особую опасность представляет первый триместр, когда происходит закладка важнейших систем органов, в том числе и скелета.
Виды патологии
Люмбализация может полной и неполной:
- при полной Л. позвонки S1 и S2 разделены полностью;
- при неполной Л. между позвонками отдельные участки связи сохранены.
Неполная форма более благоприятна и редко приводит к нестабильности пояснично-крестцового отдела, так как недостаток соединения позвонков устраняется образованием остеофитов, прикрепляющих их надежно друг к другу — спондилезом. При этом также могут наблюдаться периодические болевые симптомы в форме ноющей боли. Движения в пояснично-крестцовом отделе становятся ограниченными.
Неполная люмбализация в подростковом периоде как правило завершается спондилезом в зрелом возрасте, и именно тогда могут проявиться впервые симптомы, свойственные для спондилеза. Сама же люмбализация обычно проходит незамеченной.
Полная Л. в подростковом периоде может уже сигнализировать о себе при динамических нагрузках. Острые неврологические симптомы впервые проявляются в возрасте 20 — 25 лет, и обычно они по времени совпадают либо с активными движениями, либо с поднятием тяжелых предметов.
По локализации боли люмбализация бывает поясничной и седалищной.
Классификация и виды
В зависимости от того, как отделен первый крестцовый позвонок, выделяют:
- Полную люмбализацию, когда S1 никак не связан с другими позвонками крестца и представляет отдельное анатомическое образование. Полная люмбализация на снимке – это 6 полноценных позвонков поясничного отдела.
- Неполная люмбализация, когда первый позвонок присоединен к пояснице частично, и связь с крестцом не утеряна. При этом виде патологии со временем ограничивается подвижность поясницы, в связи с формированием костных разрастаний, наблюдаются явления спондилеза.
Анатомическая классификация
По анатомическим особенностям люмбализация бывает:
- Двусторонняя. Аномальный S1 полностью идентичен с последним позвонком поясницы или первым крестцовым.
- Односторонняя. С одной стороны S1 похож ни первый крестцовый, с другой – на 5 поясничный позвонок.
Классификация по болевым признакам
В зависимости от того, в какой области больше проявляется болевой синдром, патология бывает:
- Поясничная.
- Седалищная.
Дополнительно болезнь классифицируется на хрящевую, костную и суставную формы.
Последствия люмбализации
Люмбализацию редко начинают лечить, если нет внешних клинических проявлений. В то же время игнорировать такой дефект при отсутствии симптомов все равно нельзя, так как последствиями люмбализации могут стать:
- Ранее развитие быстро прогрессирующего детского сколиоза.
- Спондилолистез (смещение позвонка S1), которое в свою очередь приведет к нарушению природных изгибов позвоночника:
- увеличению крестцового кифоза (смещению крестца назад);
- увеличению компенсаторного поясничного лордоза.
Таким образом биомеханика и стабильность позвоночника при люмбализации S1 под угрозой.
Диагностика
Для постановки диагноза врач сначала проводит осмотр пациента, изучает его анамнез и выслушивает жалобы. Затем проводит тест на наличие синдрома Ласега-Фальре, осуществляет пальпацию лордоза (при наличии люмбализации отмечается его увеличение и уплотнение), а также назначает проведение рентгенологического исследования в двух проекциях.
Рентгенологический снимок, на котором видна полная люмбализация
Если патология действительно имеется, на рентгенологическом снимке она будет отмечаться следующими признаками:
- дополнительной тенью на уровне L5 позвонка;
- уменьшением высоты тела позвонка L5;
- уменьшением длины остистого отростка, который замывает поясничный отдел позвоночника;
- наличием щели на уровне верхних крестцовых позвонков.
Если первый метод диагностики вызывал сомнения у врача, то для подтверждения диагноза он может назначать дополнительное обследование, которое, возможно, будет включать в себя:
- магнитно-резонансное сканирование;
- мультиспиральную компьютерную томографию.
Может потребоваться консультация невролога в случае, если возникают подозрения на наличие корешкового синдрома, радикулита и прочих заболеваний, для которых также характерны подобные признаки.
И только после того, как будет поставлен точный диагноз, назначается терапия, которая способствует устранению неприятных проявлений люмбализации и улучшению общего состояния больного.
Симптомы люмбализации позвонка S1
У людей с врожденным освобожденным крестцовым позвонком рано развиваются следующие симптомы:
Ноющие боли в крестце (причина — давление S1 на крестец из-за сместившегося центра тяжести).
Болевой симптом по типу ишиаса, с прострелом в нижние конечности:
- Данное явление происходит из-за повышенного напряжения в крестцовом отделе, передающееся грушевидной мышце, из-за чего она ущемляет выходящий из каудального отверстия седалищный нерв.
- Также причиной ишиаса при люмбализации может стать синдром конского хвоста, возникший в результате сдавления нервных спинномозговых корешков свободным позвонком S1.
Появление боли совпадает:
- с поднятием тяжестей;
- прыжками с приземлением на согнутые в коленях ноги;
- принятием положения сидя, долгом сидением;
- поворотами, наклонами;
- ходьбой (при этом появляется характерная для смещения позвонков перемежающая хромота).
При люмбализации позвонка S1 может возникнуть хронический миофасциальный синдром в поясничных и ягодичных мышцах (спазмы и боли в мышцах).
Поясничная форма Л. проявляется в основном ноющими поясничными и паравертебральными болями — люмбалгией. Редко, при нервно-корешковом синдроме, возможны прострелы (люмбаго) в поясницу.
Седалищная форма Л. чаще всего отражается в смешанных симптомах ишиалгии:
- от умеренных болей до пронзающих ягодичную область и нижнюю конечность с той стороны, где произошло ущемление корешка.
Люмбализация первого крестцового позвонка — что это такое?
Среди аномалий развития позвоночного столба можно встретить патологию, затрагивающую его конечный отдел. В основном речь идет о сакрализации – сращении последнего поясничного и первого крестцового сегментов. Она выявляется в 10% рентгенологических исследований.
Но бывает и обратная ситуация, известная под названием люмбализации. Ее диагностируют у 3% пациентов, пришедших к врачу с жалобами на боли в спине. В этом случае поясничный отдел пополняется одним позвонком, который отщепляется от крестца. А людей, у которых выявлена подобная аномалия, беспокоят вопросы о ее происхождении, клинической картине и методах коррекции.
Лечение люмбализации S1
Лечение при люмбализации проводят в основном при обострении, и оно направлено на купирование корешкового синдрома и расслабление мышечных спазмов.
Назначаются такие препараты:
- Нестероидные ингибиторы воспалительных факторов: диклофенак, мовалис, ибупрофен, нимелид и т. д.
Проводится физиотерапевтическое лечение:
- Массаж, ЛФК.
- Электрофорез или фонофорез с новокаином.
- ЛФК.
Лечебная физкультура при люмбализации
- Лечебные упражнения при этой патологии специфические, и должны проводиться только по назначению реабилитолога.
- Выполнять лечебную гимнастику необходимо преимущественно в горизонтальном положении, так как вертикальные наклоны и повороты могут спровоцировать сподилолистез и переход болезни в нестабильную форму.
- Пол особый контроль должны быть взяты дети с люмбализацией: При признаках сколиоза ЛФК может быть дополнена корригирующей гимнастикой, устраняющей искривление в пояснично-крестцовом отделе.
Ортопедические корсеты
Ортопедические корсеты необходимо носить при свободном крестцовом позвонке в таких случаях:
- Приступы люмбаго и ишиас.
- Смещение позвонка S1, особенно нестабильное.
- Детский сколиоз, возникший на почве люмбализации: при сколиозе 3-й степени ребенку требуется индивидуально изготавливаемый корсет.
- исправление сколиоза;
Лечение
Как и другие аномалии позвоночника, люмбализация нуждается в коррекции. Бессимптомные формы не требуют лечения, дети и подростки нуждаются лишь в динамическом наблюдении с целью предотвращения сколиоза. А в манифестных случаях терапия включает консервативные и хирургические мероприятия.
Консервативное
В основном лечение люмбализации ограничивается консервативными мероприятиями. При явном болевом синдроме с признаками компрессии нервных корешков показаны следующие средства:
Пациентам противопоказано поднимать тяжелые предметы, следует ограничить физическую нагрузку, рекомендуют спать на жесткой кровати.
В большинстве случаев люмбализацию лечат консервативно, устраняя симптомы и предупреждая осложнения.
Хирургическое
При стойком болевом синдроме, не поддающимся консервативной коррекции, приходится прибегать к хирургическому лечению. Операция заключается в удалении суставных отростков S1 и его стабилизации (спондилодез костным трансплантатом или металлическими пластинами). Прогноз при люмбализации благоприятный – трудоспособность восстанавливается полностью, но тяжелая физическая работа таким пациентам противопоказана.
Симптоматика и диагностика синдрома Бертолотти у детей и подростков
Сергей Валентинович Виссарионов, руководитель отделением патологии позвоночника и нейрохирургии НИДОИ им. Г.И. Турнера, в процессе врачебной практики наблюдая пациентов с синдромом Бертолотти и выполняя оперативное лечение пациентов с врожденными деформациями позвоночника, утверждает, что в большинстве случаев у пациентов детского и подросткового возраста синдром Бертолотти не проявляется никакой явной клинической симптоматикой.
1. Основные симптомы переходного люмбосакрального позвонка – боли. Но следует учитывать, что боли при синдроме Бертолотти могут иметь также различный характер и интенсивность, поэтому на стадии диагностики от специалистов требуется большое внимание к обследованию больного, чтобы точно поставить диагноз и дифференцировать его от других, похожих по симптоматике заболеваний. 2. Боли при синдроме Бертолотти усиливаются при длительном стоянии человека, при поднятии и переносе тяжелых предметов, при поворотах и наклонах. 3. В месте патологического переходного люмбосакрального позвонка врач может пропальпировать мышечные уплотнения, очень болезненные при воздействии на них. 4. Боли при синдроме Бертолотти всегда прогрессируют и со временем могут стать невыносимыми. В свою очередь, болевые ощущения могут сопровождаться мышечно-тоническими рефлекторными симптомами в нижних конечностях.
Переходный люмбосакральный позвонок при синдроме Бертолотти хорошо диагностируется при проведении рентгенографического исследования позвоночника пациента. На снимке можно увидеть явные признаки полного или неполного сращения поясничного позвонка L5 с крестцом и крыльями подвздошной кости. Врачебный осмотр пациента позволяет выявить боль в области сращения поперечного отростка поясничного позвонка L5 с крестцом.
( 1 оценка, среднее 4 из 5 )
Источник
